Антибиотики при коронавирусе и пневмонии: пить ли дома, в чем опасность
Содержание:
- Осложнения вирусной пневмонии
- Лечение пациентов с нетяжелой пневмонией
- Помогают ли антибиотики в лечении коронавируса
- Пробиотики и пребиотики
- У кого вирус не переходит в легкие?
- Когда бить тревогу?
- Лечебный режим
- Классификация и стадии развития вирусной пневмонии
- Лечебное питание
- Бронхолитики от дыхательных проблем
- Диагностика вирусной пневмонии
- Объем поражения легких — что это значит
- Профилактика коронавирусной инфекции
- Обильное питье
- Способы ускорить выздоровление
- Лечение пациентов с тяжелой и крайне тяжелой пневмонией
- Определение эффективности антибактериального лечения
- Итоги
Осложнения вирусной пневмонии
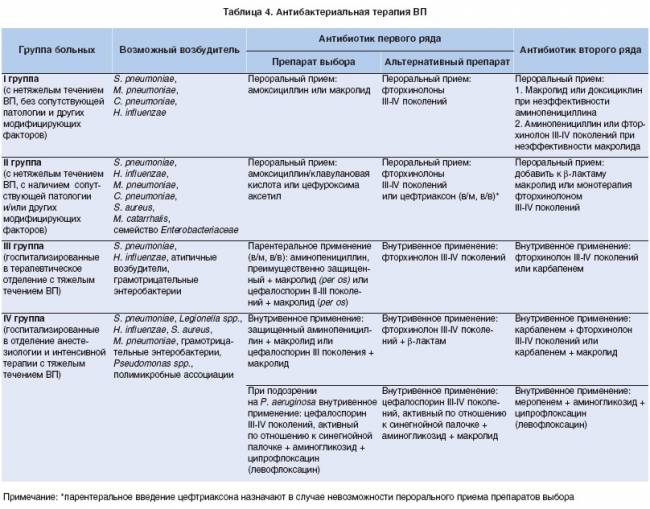
Лечение пациентов с нетяжелой пневмонией
Обычно при бронхите и пневмонии данной степени тяжести больной находится на больничном листе и выполняет рекомендации врача в домашних условиях. Вылечить пневмонию обычно удается пероральными лекарствами без применения инъекционных форм, то есть в таблетках, капсулах, суспензии.
Больные в возрасте более 60 лет получают в качестве лечения один из антибиотиков β-лактамного ряда:
| Действующее вещество | Способ применения, цена |
| Пенициллины: | Амоксициллин (таблетки) по 0,5 гр. х 2 раза в сутки внутрь в течение 14 дней. 39-70 руб. |
| Флемоксин Солютаб (таблетки): по 0,5 гр. х 2 раза в сутки внутрь в течение 14 дней. 390-530 руб. | |
Амосин:
|
|
| Макролиды: | Азитрал (капсулы): 0,25/0,5 гр. одиножды в день перед или через 2 часа после приема пищи. 280-330 руб. |
Сумамед
|
|
Азитрокс
|
|
Клацид
|
|
| Кларитромицин Тева (таблетки): 0,25 гр. дважды в сутки курсом 1 неделя. 380-530 руб. | |
| Фромилид (таблетки): 0,5 гр. дважды в сутки курсом 2 недели. 290-680 руб. |
Для пациентов 60 лет и старше в сочетании с сопутствующей патологией (или же без нее) подходят защищенные пенициллины и фторхинолоны:
| Действующее вещество | Способ применения, цена |
| Защищенные пенициллины: |
Амоксиклав:
|
Аугментин
|
|
| Флемоклав Солютаб (таблетки): по 1 таблетке (500+125 мг соответственно) трижды в день либо по 1 таблетке (875+125 мг соответственно) дважды в день, не разжевывая в начале еды, курсом 2 недели. 300-450 руб. | |
| Респираторные фторхинолоны: | Таваник (таблетки): по 0,25 гр. х 2 таблетки х 2 раза в день либо по 0,5 гр. х 1 таблетка х 1 раз в день, запивая водой, курс 2 недели. 460-1000 руб. |
| Флорацид (таблетки): по 0,5 гр. дважды в сутки, не разжевывая, между приемами пищи. 300-800 руб. | |
| Авелокс (таблетки): 0,4 гр. х 1 раз в сутки, не разжевывая, курс 2 недели. 220-380 руб. | |
| Мофлаксия (таблетки): режим дозирования аналогичен. 320-350 руб. |
Респираторные фторхинолоны остаются лучшими антибиотиками при пневмонии на 2 этапе ее лечения. Их подключают при отсутствии признаков эффективности первого примененного препарата. Представители этой группы отличаются большим спектром действия и меньшей устойчивостью микробов. Однако каждый случай индивидуален.
Помогают ли антибиотики в лечении коронавируса
Применение антибактериальных препаратов при коронавирусе вызывает много споров среди медиков. Многие из них убеждены, что, если наблюдается повышение температуры в течение минимум трех дней из-за инфекции вирусного характера любого происхождения, это прямое показание к назначению антибиотиков. Но в случае заражения ковид-19 лихорадка может длиться до недели, и такое положение дел вполне нормальное.
Антибактериальные препараты назначают вместе с основными лекарствами, которые помогают при коронавирусе. Обязательно должны проявиться симптомы, свидетельствующие о развитии осложнений, выражающихся в присоединении бактериальной инфекции. Для подтверждения диагноза понадобится провести бакпосев. Он займет немало времени, поэтому в назначении медработников часто его нет — они опираются на имеющиеся симптомы для назначения терапии.
Если признаки COVID-19 исчезли, это еще не говорит о полном выздоровлении пациента. Понадобится ПЦР-тест, чтобы точно убедиться в отсутствии опасного заболевания. Ответ должен быть отрицательным.
Если пациент прошел тестирование на наличие коронавируса, и результат оказался положительным, врачи сразу приступают к лечению. Одни из вариантов терапии — прием антибиотиков. Эти препараты должны назначаться только врачом, который подбирает их с учетом стадии болезни и результатов анализов.
Какая у вас была температура при COVID-19?
Выше 37 45.25%
Выше 38 22.84%
Выше 39
5.07%
Не было температуры 26.82%
Проголосовало: 40838
Читайте далее:
Минздрав предупреждает: бесконтрольный прием антибиотиков при коронавирусе опасен
Противовирусные препараты при коронавирусе у человека
Как восстановить легкие после коронавируса у взрослого
Мне нравится13Не нравится4
Фильтр:
Все
Ждет ответа
СортировкаПросмотрыОтветовГолоса
Можно ли носить контактные линзы при коронавирусе?
Дмитрий 1 месяц
7321 просм.
1 ответ.
голос.
Можно ли заразиться через открытую рану?
Мария 1 месяц
6163 просм.
4 ответ.
1 голос.
Переносят ли комары коронавирус?
Фёдор Исаев 1 месяц
6055 просм.
6 ответ.
-4 голос.
Пробиотики и пребиотики
Бактерицидная активность системных антибактериальных препаратов не ограничивается нижними дыхательными путями. Их действующие вещества проникают в кровь, разносятся по всему организму. Достигнув толстого кишечника, они также эффективно уничтожают населяющие его полезные бактерии, как ранее ликвидировали инфекционных возбудителей пневмонии. Это становится причиной плохого усвоения нутриентов, расстройства пищеварения, развития метеоризма с вздутием живота, тошнотой и отрыжкой. Необходимо быстрое восстановление кишечного микробиоценоза приемом эубиотиков.
| Группа эубиотиков | Характеристика | Наименования лекарственных средств |
| Пробиотики | Содержат живые высушенные штаммы бифидо- и лактобактерий | Бактистатин, Энтерол, Бактисубтил, Линекс, Бифиформ, Аципол |
| Пребиотики | Состав представлен веществами, которые служат питательными средами для полезных бактерий | Дюфалак, Гудлак, Нормазе, Лактусан, Порталак |
| Симбиотики | В препаратах есть и молочнокислые бактерии, и питательные среды для них | Ацидобак, Бифилонг, Бифиформ, Бифилак, Трилакт, Флорин-форте |
Длительность лечебного курса — 10-14 дней. Использование эубиотиков устраняет как диарею, так и принявший хроническое течение запор. А также способствует заселению кишечника новыми штаммами полезных микроорганизмов с постепенным повышением ослабленного пневмонией иммунитета.
У кого вирус не переходит в легкие?
Вероятность и частота развития пневмонии при коронавирусе значительно выше у пожилых пациентов, чем у молодых. Если посмотреть на графики заболеваемости и летальности, то видна четкая корреляция между возрастом и отслеживаемыми признаками.
Однако правильнее будет сказать, что это связано не с самим сроком жизни, а с проблемами, которые накопились за этот срок. Прежде всего это хронические заболевания и нарушения в работе многих органов и систем, в том числе и иммунной. Именно поэтому старики более подвержены развитию пневмонии.
Летальность коронавируса по возрастным группам
Коронавирус редко дает пневмонию у ребенка, но все же такие случаи бывают, и связаны они с теми же факторами – хроническими заболеваниями, иммунодефицитными состояниями.
Согласно наблюдениям врачей, работавших с пациентами с COVID-19, можно утверждать, что вероятность заражения тем больше, чем выше полученная инфицирующая доза вируса. Эта доза зависит от времени контакта с больным и предпринимаемых мер профилактики заражения.
Но влияет ли объем вирусной дозы на тяжесть течения болезни и возможность перехода ее в пневмонию? На данный момент нет научных исследований, подтверждающих или опровергающих это. Об этом можно условно судить по высокой частоте встречаемости пневмоний среди медицинского персонала, так как именно медики получают наибольшую инфицирующую дозу.
Исходя из сказанного, можно заключить, что минимальный риск перехода коронавирусной инфекции в пневмонию имеют:
- Люди, не имеющие серьезных проблем со здоровьем. Как правило, это пациенты молодого возраста.
- Получившие низкую инфицирующую дозу вируса. Если заражение произошло в результате недлительного контакта, причем зараженный и носитель использовали средства индивидуальной защиты.
- Пациенты со своевременно диагностированным COVID-19. Те, кто обратился за медицинской помощью сразу же после появления симптомов, знают свой диагноз и возможные последствия, и, следовательно, более внимательно относятся к своему состоянию и его изменениям. Они получают лечение и рекомендации врача, находятся под наблюдением квалифицированного специалиста. Это позволяет добиться скорейшего выздоровления, не допустить перехода болезни в более тяжелые формы (пневмония), а если это все же произойдет, то сразу же скорректировать лечение нужным образом.
- Люди, зараженные S-подтипом коронавируса. Но узнать это в условиях обычного стационара или поликлиники не представляется возможным, так как требуется генетическое исследование вируса. Хорошей новостью является то, что на данный момент S-подтип превалирует, и на него приходится около 70% всех случаев COVID-19.
- Положительная динамика течения болезни в течении недели. Если к концу первой недели течения коронавирусной инфекции симптомы идут на спад или наступает выздоровление.
Эти несколько закономерностей, позволяющих определить минимальный риск развития коронавирусной пневмонии, были получены из клинического опыта врачей всего мира.
Отношение пациента к одной из перечисленных групп или ко всем сразу снижает риск развития пневмонии при коронавирусе, но не исключает его!
На формирование воспаления легких при COVID-19 оказывает влияние большое количество факторов, которые не всегда можно учесть и предвидеть. Поэтому каждый человек, заболевший коронавирусной инфекцией, имеет риск формирования пневмонии. Главная задача пациента и врача — минимизировать этот риск!
Правильное мытье рук – один из основных профилактических методов против коронавируса
Когда бить тревогу?
«Если температура держится больше трех суток, я прошу пациента прийти на осмотр. Если во время него вижу, что нет признаков основных бактериальных осложнений (отита, гайморита, пневмонии), отправляю домой. И дальше — симптоматическое лечение, — рассказывает Евгений Щербина. — Ждем еще два дня. После этого, если температура не спала, опять осматриваю пациента. И крайне редко, с пятого-седьмого дня, даю назначение, например, на КТ или общий анализ крови. Однозначно тревожный звонок, если после улучшения — например, на вторую неделю заболевания — снова поднимается температура».
«Одним из признаков ухудшения состояния является одышка. Изначально она может быть не очень выраженная. Появляется только при высокой активности или физической нагрузке. Но затем может проявляться даже при минимальных нагрузках, таких как поход в туалет, разговор, прием пищи и т. д. Причем эта симптоматика может нарастать в течение всего нескольких часов!» — предупреждает Евгений Симонец.
Иногда одышку путают с гипервентиляционным синдромом. Хватать воздух ртом хочется и при панической атаке, которая часто сопровождает коронавирус. Объективную картину того, нарушен ли газообмен в ваших легких, в домашних условиях покажет пульсоксиметр.
«Нормальная сатурация для молодых 98–99%, для людей старше 50 лет — 96–98%, для тех, кто старше 60, — 95–97%, старше 70 — 93–94%, для пожилых курильщиков — 90%», — рассказывает Максим Пилипенко, доцент кафедры анестезиологии Национальной медицинской академии последипломного образования имени П. Л. Шупика. От этих цифр и надо отталкиваться. Сейчас каждому надо знать, какая у него сатурация в норме, чтобы понимать, когда дело запахнет керосином.
Тест. Борис Скачко предлагает метод домашней диагностики, с помощью которого можно оценить, началось ли поражение легких, когда пульсоксиметр все еще показывает обычные для вас цифры.
«В состоянии покоя сделайте глубокий вдох и задержите дыхание. Через 12–15 секунд (это время кругооборота крови) у вас должен измениться индекс сатурации. Например, у меня обычно он составляет 96%. После задержки дыхания подскакивает до 99%. Это говорит о том, что в легких есть резерв альвеол. Он задействуется при более глубоком, чем обычно, дыхании. Если же после задержки дыхания индекс сатурации не меняется, это говорит о том, что резерва уже нет, началось поражение легких. И нужно срочно звонить своему лечащему врачу», — комментирует Борис Скачко. Напоминаем, что сегодня госпитализируют, если индекс сатурации составляет 92%.
- Кислород на дому: 10 вопросов о кислородных концентраторах
- КТ легких при Covid-19: восемь главных вопросов
- Стволовые клетки vs коронавирус: как идут испытания в Украине
Подпишитесь на ежедневную еmail-рассылку от создателей газеты номер 1 в Украине
Каждый вечер в вашей почте самое важное, эксклюзивное и полезное. Подписаться
Лечебный режим
Лечение острой пневмонии проводится в условиях стационара. Обязательно госпитализируют больных с диагнозами: крупозная пневмония, осложненная форма острой пневмонии. Или если отмечено тяжелое клиническое течение с выраженной интоксикацией, тяжелые сопутствующие болезни. Кроме того, если отсутствует получить качественное лечение амбулаторно. Амбулаторно лечится только легко протекающая пневмония и организован правильный уход.
Американская торакальная ассоциация указывает такие показания к госпитализации больных:
- Возраст после 65 лет.
- Сопутствующие болезни: хроническая обструкция бронхов, бронхоэктаз, пневмофиброз, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронические заболевания печени, предположение аспирации желудочного содержимого, нарушения психики.
- Алкоголизм.
- Состояние после спленэктомии.
- Тяжелое протекание пневмонии (число дыханий в 1 мин. > 30; необходимость ИВЛ; тяжелая дыхательная недостаточность; данные рентгенологии о двусторонней патологии нескольких долей; систолическое АД < 90 мм. рт. ст., диастолическое АД < 60 мм. рт. ст.; t тела выше 38.3 С; объем мочи менее 20 мл/ч, что является признаком почечной недостаточности или преходящей олигурии.
- Симпотомы септицемии.
- Данные лабораторных исследований: лейкоциты < 4х109/л или > 30х109/л или абсолютное число нейтрофилов ниже 1х109/л: РаО2 < 60 мм. рт. ст. или Ра СО2 >50 мм. рт. ст.; креатинин в крови >1.2 мг/дл; гематокрит < 30%, гемоглобин < 90 г/л; выявлен метаболический ацидоз; увеличение протромбинового и тромбопласгинового времени.
Постельный режим показан на протяжении всего периода лихорадки и интоксикации, до преодоления осложнений. Спустя 3 дня после установления нормальной температуры тела и если нет интоксикации, назначают полупостельный, а потом и палатный режим.
Примерные сроки временной нетрудоспособности в случае острой пневмонии прямо зависимы от степени тяжести, осложнений:
- Легкая форма – 20-21 день.
- Среднетяжелая форма – 28-29 дней.
- Тяжелая форма или при осложнениях (при абсцессе, экссудативном плеврите, эмпиеме плевры) – 65-70 дней.
Большая роль для терапии острой пневмонии принадлежит правильному уходу за больным. Нужно обеспечить наличие просторного помещения, хорошего освещения, вентиляции, тщательного ухода за полостью рта, доступа свежего воздуха в палату – это способствует улучшению сна, стимуляции мукоцилиарной функции бронхиального дерева. Полезно применять в палатах аппараты для аэроионизации отрицательными ионами. Такой воздух помогает значительно улучшить дренажную функцию бронхов, снижает бронхоспастические состояния, приводит к ускорению рассасывания очага воспаления.
Классификация и стадии развития вирусной пневмонии
Вирусную пневмонию можно отнести к так называемым «атипичным» пневмониям. Они объединяют в себе воспаления лёгких, которые протекают нетипично — без выраженных клинических или рентгенологических симптомов. Часто такие пневмонии вызывают вирусы, микоплазмы, хламидии, легионеллы и клебсиеллы.
Опасны эти заболевания тем, что они трудно поддаются своевременной диагностике и лечению, нередко возникают у молодых людей до 40 лет и вызывают тяжёлые осложнения.
По условию возникновения выделяют:
- внебольничную пневмонию — возникает вне больницы или в первые два дня после госпитализации;
- внутрибольничную пневмонию — возникает спустя два дня после госпитализации;
- аспирационную пневмонию — возникает при вдыхании рвотных масс;
- пневмонию у лиц с тяжёлым нарушением иммунитета.
По причине пневмония бывает:
- бактериальной;
- вирусной;
- грибковой.
По клинической форме различают:
- крупозную пневмонию — поражает одну или несколько долей лёгких, стремительно развивается, имеет тяжёлое течение;
- очаговую пневмонию — выявляют один или несколько очагов воспаления до 1 см, которые могут сливаться между собой.
По распространённости пневмония может быть:
- субсегментарной — поражает менее одного сегмента лёгкого;
- сегментарной — поражает один или несколько сегментов;
- долевой — поражает долю лёгкого;
- односторонней — поражает одно лёгкое;
- двусторонней — поражает оба лёгких.
По степени тяжести выделяют:
- лёгкую пневмонию — слабые симптомы интоксикации, температура не превышает 37,5°С, лейкоциты в крови не более 9*109/л, поражение находится в пределах одного сегмента;
- пневмонию средней тяжести — умеренная интоксикация, температура до 38°С, частота дыхания не более 22 движений в минуту, частота сердечных сокращений не более 100 в минуту, поражаются 2-3 сегмента, осложнений нет;
- тяжёлую пневмонию — выраженная интоксикация, частота сердечных сокращений более 100 в минуту, частота дыхания более 25 движений в минуту, артериальное давление менее 90/60 мм рт. ст., уровень лейкоцитов менее 4*109/л или более 20*109/л, наблюдается многодолевое двустороннее поражение с осложнениями (нарушение свёртываемости крови и образование тромбов, сепсис, недостаточность других органов и систем, нарушение зрения).
По характеру течения пневмония бывает острой и затяжной — когда инфильтрация сохраняется более четырёх недель. Клиническая картина при этом во многом зависит от вызвавшего пневмонию вируса.
В течении заболевания выделяют несколько стадий изменений в лёгких
- Сосудистое полнокровие. На рентгенограмме усиливается сосудистый рисунок. В первые несколько суток наблюдаются симптомы исходной ОРВИ: нарастает кашель, повышается температура.
- Интерстициальный отёк — стадия развития пневмонии. Начинается через 2-4 дня. Отекают междольковые и альвеолярные перегородки. Сохраняется лихорадка, кашель, появляется небольшая одышка.
- Альвеолярный отёк. На 4-6 день болезни в альвеолы проникают эритроциты и лейкоциты, у больного нарастает одышка. В эти дни присоединяется бактериальная инфекция. На рентгене можно увидеть характерное затемнение — признак пневмонии.
- Диффузный альвеолярный отёк. На рентгенограмме видны большие зоны затемнения. Клинически наблюдается выраженная одышка и интоксикация, учащается сердцебиение, падает артериальное давление .
Период выздоровления при хорошем эффекте терапии занимает около месяца. Больные, перенёсшие пневмонию, находятся на диспансерном учёте до года.
Лечебное питание
Бронхолитики от дыхательных проблем
Долечивать пневмонию необходимо из-за сохранившейся одышки, усиливающейся даже при незначительных физических нагрузках. В клинико-фармакологическую группу бронхолитиков включены лекарства, способные воздействовать на гладкие мышцы бронхов. В результате они расширяются, а дыхание улучшается. Наибольшая терапевтическая эффективность отмечена у таких средств:
-
Беродуала — препарата в виде раствора для ингаляций, активные вещества которого стимулируют выраженное расширение бронхиального просвета после вдыхания влажных паров;
- Сальбутамола — средства в форме аэрозоля с мощным бронхолитическим эффектом, купирующего бронхоспастический синдром.
Бронхолитики показаны взрослым пациентам, у которых еще возникают проблемы с вдохом-выдохом после проведения антибиотикотерапии, негативно сказывающиеся на их общем самочувствии. При расчете доз, определении длительности лечения учитывается тяжесть дыхательной недостаточности, наличие сопутствующих хронических заболеваний.
Бронхолитики в форме небулайзеров или ингаляторов позволяют быстро избавиться от одышки. Активные вещества сразу поступают в дыхательную систему. А компоненты таблеток сначала всасываются в кровь, а только потом в бронхи.
Диагностика вирусной пневмонии
Для постановки диагноза необходимо опросить и осмотреть пациента, провести инструментальные и лабораторные исследования.
При сборе анамнеза (истории болезни) врач должен обратить внимание на характерные жалобы: повышенную температуру, слабость, потливость, кашель и боли в грудной клетке
Помимо симптомов важно учитывать известные факторы риска вирусной пневмонии:
- возраст до трёх лет;
- наличие иммунодефицита или сопутствующих заболеваний, связанных с сердцем, сосудами и лёгкими;
- наличие эпидемической обстановки по вирусной инфекции;
- неэффективность проводимой антибактериальной терапии.
Наибольшая вероятность вирусной пневмонии наблюдается в зимние месяцы. В это время из-за повышенной влажности усиливается циркуляция возбудителя, который к тому же лучше переносит низкие температуры. Люди чаще переохлаждаются, меньше употребляют свежие овощи и фрукт, в которых содержатся нужные витамины и микроэлементы, из-за чего «беднеет» микрофлора кишечника, поддерживающая иммунный статус.
Также на состоянии иммунитета сказывается уменьшение инсоляции. В связи с нехваткой солнечного света зимой организм вырабатывает меньше витамина Д — одного из факторов иммунной защиты.
Во время осмотра пациента с вирусной пневмонией можно обнаружить кожную сыпь, которая возникает при кори, ветряной оспе, герпесе, гриппе и коронавирусе. В лёгких выслушиваются влажные и сухие хрипы, наблюдается учащённое дыхание и сердцебиение.
Обязательные инструментальные и лабораторные методы диагностики
- рентгенография органов грудной клетки в передней прямой и боковой проекциях — выявляет участки затемнения;
- пульсоксиметрия — определяет степень насыщения крови кислородом;
- общий анализ крови — выявляет ускорение СОЭ, увеличение количества лейкоцитов и лимфоцитов, также определяет лейкоцитарную формулу, уровень гематокрита, эритроцитов и тромбоцитов;
- общий анализ мочи — необходим для уточнения воспалительных изменений;
- посев крови на бактерии и чувствительность к антибиотикам — оптимально проводить до начала антибиотикотерапии;
- биохимический анализ крови;
- посев мокроты — показан для уточнения диагноза: отрицательный посев исключает бактериальную и грибковую пневмонию;
- анализ крови на выявление микоплазмы или хламидии;
- экспресс-тесты для выявления легионеллёзной или пневмококковой инфекции;
- анализ мазка из ротоглотки — позволяет выявить коронавирус, вирус парагриппа, аденовирус и респираторно-синцитиальный вирус (при наличии эпидемиологических или клинических данных);
- компьютерная томография лёгких — выполняется при нетипичных изменениях на рентгенограмме или при явных симптомах без рентгенографических изменений .
Дифференциальная диагностика
Из-за болей в груди, кашля, лихорадки и других симптомов следует отличать вирусную пневмонию от других заболеваний со схожими проявлениями. К ним относятся:
- тромбоэмболия лёгочной артерии;
- инфаркт миокарда;
- пневмоторакс (скопление воздуха в плевральной полости);
- злокачественные новообразования;
- астматический приступ;
- заболевания соединительной ткани (системная красная волчанка);
- обострение хронического бронхита.
Схожесть инфаркта миокарда с пневмонией заключается в появлении болей в грудной клетке, одышки и слабости. Также при инфаркте возможен лихорадочный и воспалительный синдром, кашель за счёт сердечной недостаточности, кровохарканье и явления интоксикации, связанные с некрозом сердечной мышцы.
В основе развития напряжённого пневмоторакса лежит разрыв лёгкого или пристеночной буллы — воздушной полости. При этом заболевании воздух продолжает поступать в грудную полость, но не выходит из неё. Пневмоторакс возникает и нарастает быстро, проявляется, как и пневмония, одышкой, болью в грудной клетке, посинением лица, кашлем и иногда кровохарканьем. Причём одышка и боль появляются внезапно. Больная половина грудной клетки вздувается, отстаёт в дыхании, артериальное давление падает. Больной беспокоен, возможна спутанность сознания. На рентгене можно заметить характерные линии плевры и смещение средостения в здоровую сторону.
Объем поражения легких — что это значит
— О чем говорит процент поражения легких при пневмонии?
— Идея высчитывания в процентах была разработана в связи с тем, что существовало предположение, что пациенты с объемом поражения легких менее 50% имеют благоприятный вариант течения болезни, а пациенты с объемом поражения более 50% — неблагоприятный вариант.
Но это предположение было отвергнуто уже достаточно давно, так как даже у пациентов с небольшим объемом поражения легких может развиваться «цитокиновый шторм».
То есть объем поражения не предсказывает тяжести состояния при COVID пневмонии. Соответственно, сама идея градации в процентах не совсем правильная.
Кроме того, даже с помощью суперкомпьютера точно рассчитать процент поражения нельзя. Поэтому сама идея, что можно увидеть положительную или отрицательную динамику, например, было поражение 30%, а стало 40% или наоборот, не совсем правильная.
Даже используя самое точное оборудование, правильно рассчитать объем матового стекла достаточно сложно. И кроме матового стекла есть масса других симптомов при коронавирусной инфекции, которые тоже надо учитывать.

«Болит в груди — бегу на КТ». Фтизиатр Анна Белозерова — о том, почему это неразумно и небезопасно
— Поражение легких обратимо?
— Да, легкие полностью восстанавливаются, но на это уходит несколько месяцев.
— Нужно ли регулярно делать КТ после пневмонии?
— Повторное КТ делать не надо, поскольку мы и так знаем, что процесс идет в сторону разрешения, но он очень медленный, никак ускорить мы его не можем.
Какие-то отдаленные осложнения после пневмонии происходят крайне редко.
— Нужно менять образ жизни после пневмонии?
— Нужно отказаться от вредных привычек — от курения и алкоголя, если не насовсем, то на какой-то продолжительный период. Если человек потерял много в весе, то он должен получать усиленное питание.
— Надо ли делать специальные упражнения, например, надувать шарики, для восстановления объема легких?
— Никакого смысла в этом нет. Поскольку объем легких у пациентов после пневмонии не уменьшается.

Профилактика коронавирусной инфекции
Обильное питье
При любой инфекционно-воспалительной патологии, включая пневмонию, возникает общая интоксикация организма. Это его реакция на накопление токсичных продуктов жизнедеятельности болезнетворных бактерий и вирусов. Избавиться от них поможет частое и обильное питье в домашних условиях:
- фруктовых и ягодных морсов, компотов, соков, киселей;
- слабогазированных щелочных минеральных вод;
- ромашкового и зеленого чая, настоя из плодов шиповника;
- горячего молока с медом;
- обычной чистой воды.
Обильное питье способствует устранению высокой температуры, быстрой утомляемости, проблем с дыханием. А все благодаря вымыванию инфекционных возбудителей и из бронхолегочной системы, и из всего организма. Пульмонологи рекомендуют пить не менее 2 л жидкости ежедневно для ускорения выздоровления. Но только при отсутствии противопоказаний, например, тяжелых заболеваний почек или сердечно-сосудистого аппарата.
Очистить организм от инфекционных возбудителей можно настоями лекарственных трав с мягким диуретическим, тонизирующим, общеукрепляющим действием — зверобоя, тысячелистника, кукурузных рылец, спорыша, календулы. Для их приготовления чайную ложку сухого растительного сырья заливают стаканом кипятка, оставляют на час. Затем процеживают и принимают по полстакана после еды 2-3 раза в день.
Способы ускорить выздоровление
После приема антибиотиков проходит некоторое время до восстановления полноценной работы дыхательной системы и всего организма. Чем тщательнее больной соблюдает врачебные рекомендации, тем быстрее выздоравливает. И, напротив, пренебрежение ими приводит к сохранности остаточных явлений в течение 2-3 и более месяцев. Целесообразно использовать одновременно все терапевтические методы:
- прием препаратов;
-
физиотерапию;
- обильное питье;
- лечебную физкультуру.
Ускорить выздоровление позволит и коррекция рациона питания. Необходимо минимизировать в нем жирные блюда, соленые и пряные продукты, задерживающие в организме жидкость. При пневмонии особенно полезны свежие овощи, ягоды, фрукты, насыщенные витаминами.
Лечение пациентов с тяжелой и крайне тяжелой пневмонией
Ключевыми препаратами в терапии этих групп пациентов в стационаре являются цефалоспорины – еще одни представители β-лактамных сильных антибиотиков. Применяют лекарства III и IV поколений, обладающие бактерицидным эффектом (полное уничтожение клеток возбудителя).
Среди представителей цефалоспоринов III поколения можно найти пероральные и парентеральные формы. В первой подгруппе распространены:
- Цефиксим (Супракс в капсулах — по 0,4 гр. х 1 раз в сутки, 700-780 руб.)
- Цефтибутен (Цедекс в капсулах — по 0,4 гр. х 1 раз в сутки, 800-1100 руб.)
- Цефдиторен (Спектрацеф в таблетках — по 0,2/0,4 гр. х 2 раза в день, 1300-1400 руб.)
Эффективный антибиотик из второй подгруппы – цефтриаксон:
- Цефтриаксон в виде порошка для приготовления инъекционного раствора — по 1,0-2,0 гр. одиножды в сутки внутримышечно или внутривенно. 30-900 руб.
- Азаран в виде порошка для приготовления инъекционного раствора — по 1,0 гр. х 1 раз в сутки внутримышечно, растворив в 3,5 мл 1%-го раствора гидрохлорида лидокаина. 2300-2700 руб.
Дополнительной активность против синегнойной палочки обладают парентеральные:
- Цефтазидим (Фортум в виде порошка для приготовления инъекционного раствора — по 1,0-6,0 гр. в день в 2-3 внутривенного или внутримышечного введения, 450-520 руб.)
- Цефоперазон (Цефобид в виде порошка для приготовления инъекционного раствора – по 2,0-4,0 гр. в сутки внутримышечно, разделенные на 2 приема, 250-300 руб.)
Карбапенемы – еще одна из «запасных» групп в стационарном лечении пневмонии. Однако эти препараты не активны для атипичной флоры. Среди антибиотиков отмечают названия:
- Имипенем + циластатин (Тиенам в виде порошка для приготовления инъекционного раствора – средняя суточная дозировка 2,0 гр., т.е. 4 внутривенные/внутримышечные инъекции, 4500-4800 руб.).
- Меропенем (Меронем в виде порошка для приготовления инъекционного раствора – по 0,5-1,0 гр. внутривенно каждые 8 часов, 5000-11100 руб.).
Для уничтожения микоплазм при пневмонии подходят антибиотики:
- Макролиды, активные против атипичной флоры (см. выше табл.)
- Тетрациклины – препараты резерва. Доксициклин (Юнидокс Солютаб в таблетках – по 0,2 гр. в 1-2 приема, не разжевывая во время приема пищи, 300-350 руб.)
Излечение от пневмонии, безусловно, также характеризует снижение температуры при приеме антибиотиков. Неверно думать, что наиболее эффективными препаратами будут антибиотики резерва, так как их спектр шире. Назначение таких препаратов должно быть вынужденной мерой, ведь в противном случае резистентность бактерий будет лишь расти, и медицина лишится «запасного пути».
Адекватная терапия пневмонии не может обойтись без антибиотиков. Это единственная современная и эффективная мера для устранения причины болезни – микроорганизмов. Все назначения препаратов должны быть подконтрольны врачу, самолечение чревато усугублением течения заболевания и развитием невосприимчивости бактериальных клеток к эффектам антибиотиков.
Определение эффективности антибактериального лечения
Итоги
Подведем итого разбора методических рекомендаций Минздрава.
- Из безрецептурных противовирусных препаратов для лечения и профилактики Covid-19 упоминаются интерферон-альфа интраназально (судя по дозировкам, Гриппферон) и умифеновир.
- Для лечения можно использовать другие индукторы интерферона, поскольку клиническая картина легких форм Covid-19 сходна с клинической картиной сезонных ОРВИ.
- В рекомендациях НЕ упоминаются витамины Д, С, цинк, магне В6, мелатонин, курантил, аспирин, кардиомагнил.
- Антибиотики назначаются только при наличии признаков бактериальной инфекции. Еще раз перечислю их: лейкоцитоз, палочкоядерный сдвиг, повышение прокальцитонина, появление гнойной (желто-зеленой) мокроты.
- Азитромицин при отсутствии бактериального осложнения используется не как антибиотик, а как усилитель противовирусного действия гидроксихлорохина. Но оба препарата вызывают аритмию, а их комбинация на 40% повышает риск смерти.
Так предлагает лечить коронавирусную инфекцию наш высший орган здравоохранения.
А как и почему лечат ее на самом деле, и что рекомендовать, мы разберем в следующих статьях.
Если вы — сотрудник аптеки, но еще не подписаны на рассылку блога, подписывайтесь! Форма подписки — в правой колонке и под каждой статьей
Когда на блоге выходит новая статья, все подписчики получают от меня весточку, чтобы не пропустить ничего важного и интересного. Кроме того, после подписки вы сразу получите в подарок полезные для работы шпаргалки
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова