«легкие были поражены на 85 процентов»: московский врач рассказал, почему не стал забирать зараженного ковидом отца в столицу из саратова
Содержание:
- О лучевой нагрузке
- Советы, как не допустить сильного поражения легких
- Псевдокоматозные состояния
- Что такое искусственная вентиляция легких, и в каких случаях ее проводят
- Описание процедуры
- Помощь друзей в трудную минуту
- Текущая статистка по инфицированным коронавирусом, подключенным к ИВЛ
- В один момент превратилась в развалину
- Похожие и рекомендуемые вопросы
- Пневмония, воспаление легких, коронавирус – в чем отличие
- Особенности реанимационного отделения
- Алгоритм действий при коронавирусе в поликлинике
- Категории
- Категории
- Тяжелая форма коронавируса – что это значит, первые признаки
- Как отличить легкую форму от тяжелой самостоятельно
- Ведение больного в коме
- Жизнь после COVID — Что делать, если слабость не проходит?
- Специфика отделения реанимационной терапии
- На какой день болезни делать
- Что это за процент, и как он высчитывается
- Смерть мозга
- Итоги
О лучевой нагрузке
Довольно распространено мнение, что КТ легких несет существенный вред здоровью, и уклоняться от его выполнения надо столько, сколько возможно. Безусловно, рентгеновское излучение, получаемое организмом даже при 15 минутах, проведенных в томографе, в разы превышает таковую при рентгенографии (порядка 11 мзВ против 0,4 мзВ). Почти такую же нагрузку человек получает при перелете 2000 км. на самолете.
Но это лишь свидетельство того, что нет смысла выполнять исследование по своему усмотрению в любой ситуации, когда показалось, что состояние очень похоже на ковид.
Целесообразно предварительно обратиться на очный прием к врачу. В случае направления, Вы попадете бесплатно или можете обратиться в ближайший доступный диагностический центр, где сделать томографию можно платно.
Плюсы и минусы КТ
Сегодня ситуация такова, что люди, подозревающие сами у себя ковид, и даже некоторые, не испытывающие ни одышки, ни боли в груди, ни кашля создают очереди в частных клиниках и сидят по несколько часов в городских центрах КТ. Это обследование нельзя делать из любопытства или для профилактики (к примеру, кто-то болен из родных дома). Само по себе посещение КТ-центров — высокий риск заразиться COVID-19 и массовые визиты здоровых граждан в эти учреждения ускоряют распространение эпидемии.
Главное — не проценты поражения легких, а состояние человека. Данные КТ нужны для определения тактики лечения, подключения кислорода, антибиотиков
Если результат ПЦР теста на ковид положительный, то КТ-исследование важно, поскольку иногда вирусная пневмония развивается так неожиданно и молниеносно, что больной может умереть за день-два
Лучевая нагрузка. Делать КТ 2-3 раза в год вполне допустимо. При ковиде делать томографию 2 раза в месяц нормально: первый раз — для выявления, второй — для контроля. А вот 3 раза – уже перебор. Это решает исключительно лечащий врач, а не сам пациент.
Неожиданные находки. С увеличением массового скрининга легких, стали чаще обнаруживать рак легких на ранних стадиях. Уже сейчас количество таких случайных находок рака на 1 стадии стало гораздо больше. Врачи выявляют и другие патологии органов грудной клетки (аневризму грудной аорты, туберкулез и др.), не связанные с ковидом.
Советы, как не допустить сильного поражения легких
Совет №1
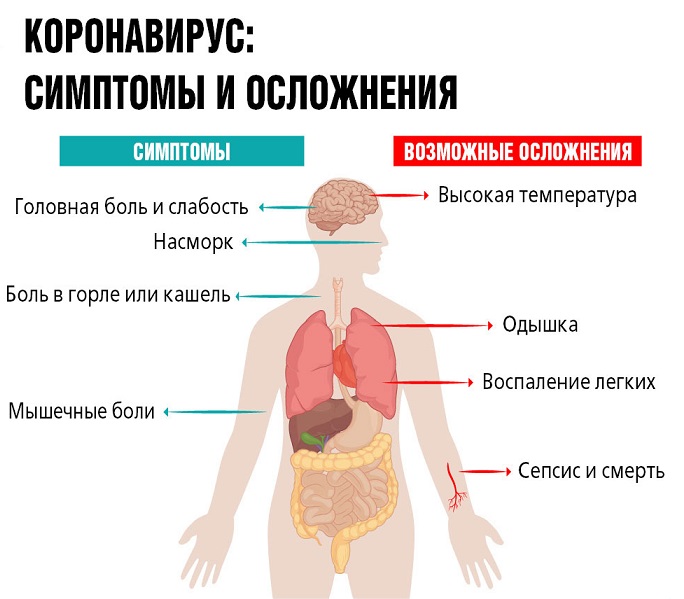
Репликация вирионов начинается примерно спустя неделю после инфицирования, но симптомы могут появиться уже на 2-й день. Они практически не отличаются от обычных проявлений простуды и начинаются с кашля, чаще сухого, заложенности носа, болей в горле. Многие жалуются на потерю обоняния и вкуса.
Важно не оставлять без внимания эти признаки, так как в считаные дни они способны стать намного неприятнее. Поднимется температура, появится одышка и боль в груди при приступах кашля, обильное потоотделение
Совет №2
Если пневмония уже началась, то характерным симптомом является желание больного лежать на стороне пораженного легкого. Кроме того, бледнеет кожа, падает давление, нередки случаи расстройства пищеварения. Больные могут жаловаться на тошноту, рвоту, понос и боль в животе. При наличии подобных признаков нужно срочно обратиться за медицинской помощью и начать лечение.
Псевдокоматозные состояния
Что такое искусственная вентиляция легких, и в каких случаях ее проводят
Описание процедуры
Продолжительность исследования не превышает получаса. Задача того, кому оно показано:
- Внимательно слушать команды персонала и выполнять их.
- Нужно быть готовым спокойно полежать в замкнутой капсуле на кушетке под жужжащий звук. Используется положение на спине с заведенными за голову руками, по возможности при спокойном задержанном вдохе.
- Пациенту следует надеть медицинскую маску (требование эпидмомента).
- Одежду можно не снимать, но на ней не должно быть металлической фурнитуры. Также временно придется избавиться от металла в виде украшений.
Больше никакой дополнительной подготовки процедура не требует. В случае тяжелого состояния пациента, нуждающегося в ИВЛ, томография проводится только при наличии условий и возможности доставки пациента в кабинет. Расшифровка КТ занимает время, о ее результатах рассказывает лечащий врач.
Помощь друзей в трудную минуту

Выше я описала, как мы лечились. Но одновременно с лечением
нужно было готовить, мыть посуду, стирать, делать уборку в доме, покупать
продукты и лекарства.
Мы живем вдвоем, оба болеем, к нам приходить нельзя, то есть
все нужно делать самим, а сил нет. Сыновья с семьями живут далеко, помочь не могут.
Однако мы в полной мере испытали на себе справедливость поговорки: «Не имей сто
рублей, а имей сто друзей!» Именно они помогали нам все это время.
Главная проблема – продукты – решилась, благодаря нашей
подруге, живущей в соседнем доме. Мы по ватцапу писали ей, что нужно купить,
она оставляла пакет с продуктами у двери, звонила по телефону и уходила. Мы
забирали пакет и переводили ей деньги на карточку. Точно также старший внук
покупал нам лекарства.
Друзья, узнав о нашем положении, все сразу предложили свои
услуги, но мы отказались, решив, что чем меньше контактов, тем безопасней для
друзей. Тем не менее, время от времени под дверью оказывались пакеты с дачными
дарами. Например, соседка сверху привезла кислые яблочки, из которых я каждый
день варила кастрюлю компота, и мы его выпивали.
До слез растрогал сын наших хороших и давних друзей, который
принес маме большую курицу: «Вот, передайте тете Люде, у них, наверное, сейчас
нет мяса, пусть едят хотя бы курицу». Эта птица тоже помогла нам: я варила
бульон, добавляла зелени и мы пили этот бульон, пока не было аппетита и есть не
хотелось.
Первое время мы обходились бульоном и компотом, есть не
хотелось совсем.
А потом как-то я захотела вдруг манной каши. Молока не было,
но желание было таким сильным, что я решила сварить ее на воде. Сварила жиденькую,
с сахаром, со сливочным маслом. Оставила остывать, сама прилегла (сил-то совсем
нет) и уснула.
Просыпаюсь, а муж уже половину съел и говорит, что никогда
не ел такой вкусной каши и попросил сварить еще. В этот момент, видимо, наш
организм начал побеждать вирус.
Пока совершенно не было сил, на уборку и грязную посуду мы
просто «забили», как говорит молодежь. А вот стирать приходилось каждый день:
ведь от температуры постоянно потели, постель и футболки приходилось менять
даже ночью. К тому же на улице стояла жара до 33 градусов.
Я столько раз
вспоминала добрым словом того человека, который придумал стиральную
машину-автомат!
По мере того, как становилось лучше, постепенно, в несколько
приемов перемыли посуду, сделали влажную уборку и поверили, что мы
выздоравливаем.
Мы благодарны всем, кто помогал нам, и кто просто писал в
ватцапе добрые слова. Наши родные и друзья каждое утро ждали от нас отчета, как
«новостей с фронта», переживали за нас. Без такой поддержки было бы совсем
худо.
Текущая статистка по инфицированным коронавирусом, подключенным к ИВЛ
Денис Проценко говорит, что большую долю больных, переведенных на ИВЛ, составляют мужчины. Их количество достигает 60 % всех пациентов с коронавирусом, подключенных к искусственной вентиляции легких. Врачи ГБУЗ № 40 в Коммунарке делают все возможное, чтобы спасти поступивших к ним тяжелых пациентов.
Чаще всего подключать к ИВЛ приходится тех, кто входит в группу риска и имеет хронические болезни, которые очень быстро обостряются на фоне COVID-19. Проценко указывает на то, что подключить к аппарату могут пациентов разного возраста: в его клинике известны случаи от 27 до 94 лет. У всех имеются или имелись хронические болезни.
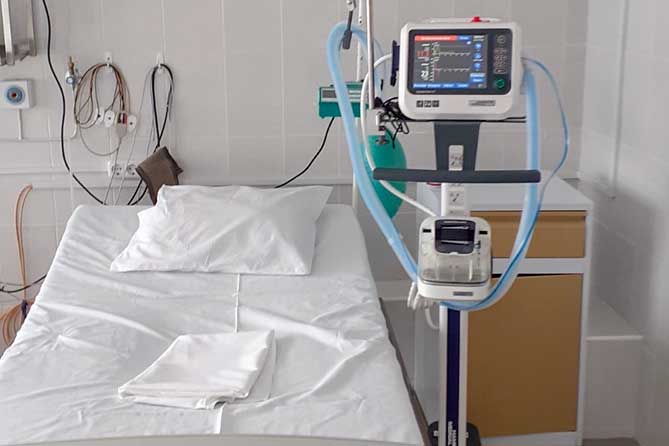
Проценко указывает на то, что в его клинике до 30 %
пациентов приходится сразу после поступления переводить на искусственную вентиляцию
легких, так как в ГБУЗ № 40 принимают больных только с тяжелыми
случаями заражения коронавирусом. Зачастую у пациента уже имеется тяжелое течение
заболевания и ему требуется интенсивная терапия.
ИВЛ помогает пережить критическое состояние, давая возможность организму направить силы на борьбу с опасной инфекцией. Аппарат переводят на вспомогательный режим работы, когда легкие могут начать дышать, а потом и вовсе отключают. Без ИВЛ у больных с серьезной формой фиброза просто не было бы шансов выжить.
В один момент превратилась в развалину
Ольга Петрова, 47 лет, Москва
Первые признаки заболевания появились у Ольги 23 марта. Но сначала заболела ее мама, симптоматика была похожая: небольшая температура и першило горло.
— Маму 27 марта госпитализировали в Коммунарку с уже подтвержденным ковидом. У меня почти две недели была только субфебрильная температура и першение в горле. Правда, появились еще сильные головные боли и непривычная слабость. Потом температура за два дня поднялась до 38 и далее неделю держалась под 40. В поликлинике назначили антибиотики, утешали, что это ОРВИ, так как 5 ПЦР отрицательных.
Однако температура у Ольги практически не сбивалась, началась одышка, стал меняться вкус еды. Скорые переадресовывали вызов на поликлинику, поликлиника считала, что это ОРВИ, и не госпитализировала. Заболели ребенок и муж. 7 апреля Ольге стало очень плохо, семья вызвала платную скорую — и одновременно пришла информация о подтвержденном коронавирусе.

Я переболел коронавирусом — как восстанавливаться?
— Я поступила в 15-ю больницу в тяжелом состоянии, с одышкой и низкой сатурацией, с поражением шести сегментов в одном легком и семи — в другом. В результате прошла «цитокиновый шторм» («буйство» иммунитета, неконтролируемое воспаление, приводящее к повреждению собственных тканей организма), все время была на постоянном кислороде. На тот момент больницы были не готовы к такому наплыву пациентов, больных не закрепляли за врачами, поэтому для каждого нового врача мы были пациентами без истории. Мне повезло с дежурным врачом. На вторую ночь в больнице она увидела, что я, по сути, ухожу, вызвала бригаду реанимации, на ИВЛ сразу не решились, и она меня вытаскивала всю ночь. Держала на животе, пускала кислород на максимуме и морально поддерживала. Помню ее глаза и слова утром: «Ты умничка, ты справилась!»
Еще неделю Ольга жила на кислороде, но уже через семь дней после поступления врачи приняли решение о выписке.
— Я ни разу не дышала сама, без кислорода, температура держалась. Никакие антикоагулянты в больнице на тот момент не использовались. В Коммунарке говорили, что у них много больных поступает после обычных больниц. Я, слава Богу, вышла своими ногами, многих выносят. После выписки по месту жительства мне прямо говорили: «Мы сами не знаем, как лечить этот ковид. Если вам будет хуже, вызывайте скорую». Но она не приезжала, даже когда температура у меня была под 40 градусов. Я поняла, что у бесплатной медицины нет ресурсов и возможности заниматься реабилитацией после ковида.
Ольга обратилась к платным специалистам, сейчас наблюдается у платного пульмонолога, у нее — сильные фиброзные изменения в легких. Сейчас заканчивается 4-й месяц от начала болезни, формально ковид ушел, однако все это время скачет температура, субфебрильная стала нормой. По словам Ольги, только в начале июня она стала возвращаться к нормальному общению, а до того она задыхалась и почти два месяца не могла говорить из-за приступов удушья.
— Параллельно организм постоянно «радует» новыми постковидными проявлениями, ты не знаешь, в какой момент что выпадет — станут чужими ноги и руки, появятся сильнейшие боли в спине, груди, животе. До сих пор до конца не вернулся вкус. Работаю я сейчас на силе воли, у меня до сих пор сохраняются и одышка, и температура, и слабость, и сыпь на теле.
Убивает парализующая слабость, которая в один момент тебя накрывает, и ты просто физически не можешь встать.
По словам Ольги, последствия ковида до сих пор есть и у мужа, и у ребенка.
— Легче всех переболела, как ни странно, моя 79-летняя мама, хотя у нее большая онкологическая история и она входит в группу риска. К сожалению, официальная медицина в России до сих пор не признает эту сторону ковида, когда формально тебя вылечили и выписали, и «умные» врачи или советчики рекомендуют подлечить нервы и голову, вместо того чтобы разрабатывать серьезные программы реабилитации таких больных.
В соцсетях она нашла группу «Нетипичный коронавирус: обмен опытом». По словам Ольги, если бы не поддержка таких же переболевших, наверное, «поехала бы крыша».
— Мне всего 47. До этого была абсолютно здорова и в один момент превратилась в развалину. Это тяжело и морально, и физически. Да, я всегда была сильной и здравомыслящей, есть поддержка родных, коллег и друзей, поэтому держусь и верю, что справлюсь. А когда иду по улице и вижу толпы людей без масок, хочется сказать: «Люди — вы бессмертные?!» Но больше всего поражает, когда после стольких смертей и тяжелых последствий многие говорят, что ковид — это история придуманная.
Похожие и рекомендуемые вопросы
Пневмония, воспаление легких, коронавирус – в чем отличие
Для начала давайте разберемся, почему ставят диагноз
«пневмония», а результат анализа на коронавирус отрицательный. Такое может
быть? Да, может.
Прежде только уточним, что разницы между пневмонией и
воспалением легких нет, пневмония это и есть воспаление легочных тканей.
Пневмония существовала и до Covid-19 и вызывалась она бактериями,
которые появлялись и размножались в жидкости, скопившейся в легких в результате
гриппа или ОРЗ. Лечилась такая пневмония антибиотиками и вполне успешно.
Соответственно, результат анализа на ковид-19 при такой пневмонии будет
отрицательным, потому как никакого вируса там просто нет.
Механизм поражения легких вирусом ковид-19 другой. Он (вирус)
воздействует на легочную ткань так, что в результате она замещается
соединительной тканью, которая уже не может участвовать в процессе дыхания, у
человека появляется одышка, сухой кашель, меньше поступает кислорода в кровь. Понятно,
что в этом случае мазок на covid-19 даст положительный результат.
Обычное лечение антибиотиками не помогает, нужны еще
антивирусные препараты.
При этом лечение проходит дольше и тяжелее, потому что
назначаются уже известные лекарства, а специальных – конкретно против ковид-19
– еще нет.
В нашем случае мы столкнулись с вирусной пневмонией и на
себе испытали, как развивается коронавирус по дням.
Особенности реанимационного отделения
Реанимационное отделение при крупных больницах – это обособленная структура, предназначенное для оказания неотложной медпомощи. Отделения подобного вида бывают специализированными или общими.
В ОРИТ один врач-реаниматолог ведёт несколько (от 2 до 4) пациентов. Специфические отличия от обычных отделений:
- Круглосуточная работа профильных специалистов;
- Максимально возможное техническое и препаратное оснащение;
- Налаженная система ухода с оперативными каналами транспортировки и обслуживания больных.
В реанимации человек не находится долгосрочно – задачей профильных специалистов является стабилизация состояния пациента до средней или умеренной стадии с последующим переводом человека в профильные общие отделения.
Виктор Системов — эксперт сайта 1Travmpunkt
Алгоритм действий при коронавирусе в поликлинике
Интересно, что не во всех поликлиниках работа персонала была
организована одинаково. Такой вывод я сделала после разговоров со знакомыми,
оказавшимися в ситуации, подобной нашей.
Например, когда появилось подозрение, что мы заразились
коронавирусом, терапевт с нашего участка приходила к нам каждый день. Под конец
мы уже вместе с ней шутили, что стали почти родственниками. Ведь мы тоже
переживали, чтобы она не заболела, бывая в таких очагах, как наша квартира.
Оказывается, такое ежедневное посещение было не везде.
Огромное спасибо нашему врачу за терпение, внимание и
доброжелательность. Когда мужу назначили уколы, она направила к нам медсестру с
нашего же участка, чтобы та сделала проверку лекарства на аллергическую реакцию
и показала мне, как правильно разводить антибиотик перед тем, как сделать укол.
Очень помогло то, что и врач, и медсестра оставили свои
личные телефоны и в экстренных случаях разрешили звонить напрямую им. Для меня
это было дополнительным источником спокойствия, так как надеяться на скорую
помощь не приходилось, выше я писала, как долго приходилось ее ждать. Я не
злоупотребляла возможностью звонить им напрямую, но один раз пришлось воспользоваться.
В поликлинике была создана специальная бригада, которая
выезжала на дом и брала мазки для анализа. Предварительно они обязательно
звонили и предупреждали о приезде. А также отзванивались о результатах
анализов. Именно от них мы узнали, что наш мазок на ковид дал положительный
результат, потом уже это подтвердила наша врач.
Хочу отметить также, что и врач, и лаборанты, и работники
скорой помощи приезжали к нам в полном «космическом» обмундировании, как
требуется по всем правилам при работе с зараженными пациентами.
Одно мне непонятно, почему, зная, что количество зараженных
ковидом в Омске не уменьшается, не приняты меры по увеличению койко-мест. Ведь
за больным человеком требуется уход. А в моем конкретном случае я не только не
получала этого ухода, но еще через силу вынуждена была ухаживать за другим
больным человеком. Разве это полноценное лечение? Потому, наверное, и силы ко
мне возвращаются очень медленно.
Категории
АллергологАнестезиолог-реаниматологВенерологГастроэнтерологГематологГенетикГепатологГинекологГомеопатДерматологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский лорДетский неврологДетский нефрологДетский офтальмологДетский психологДетский пульмонологДетский ревматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКардиологКлинический психологКосметологЛогопедЛорМаммологМедицинский юристНаркологНевропатологНейрохирургНефрологНутрициологОнкологОнкоурологОртопед-травматологОфтальмологПаразитологПедиатрПластический хирургПроктологПсихиатрПсихологПульмонологРевматологРентгенологРепродуктологСексолог-АндрологСтоматологТерапевтТрихологУрологФармацевтФизиотерапевтФитотерапевтФлебологФтизиатрХирургЭндокринолог
Категории
Тяжелая форма коронавируса – что это значит, первые признаки
Как отличить легкую форму от тяжелой самостоятельно
Самостоятельно отличить легкую форму от тяжелой можно по наиболее важному признаку – одышке. Больному дышать становится трудно, а учащенное и поверхностное дыхание (например, как при беге) возникает уже при обычной ходьбе

Без обследования правильно определить степень тяжести не всегда удается. Известны случаи, когда на фоне относительно хорошего самочувствия в легких быстро развивалась пневмония, а больной попадал в стационар уже в критическом состоянии
Поэтому важно во всех случаях с момента появления симптомов вирусной инфекции (температура, кашель, слабость) сразу обращаться к врачу (вызывать на дом) и находиться под его контролем
Диагностика больного
Для того, чтобы определить степень тяжести коронавирусной инфекции, проводят:
- томографию (при невозможности делают рентген) – очаги воспаления занимают от 50% легких;
- анализ крови с развернутой лейкоцитарной формулой – падают лейкоциты, лимфоциты, тромбоциты;
- биохимия крови – повышается активности печеночных ферментов, С-реактивного белка;
- коагулограмма – признаки повышенной свертываемости;
- пульсоксиметрию – насыщение крови кислородом ниже 93%.
На основании анализа историй болезни пациентов с тяжелой формой было установлено, что у них были в первые дни развития пневмонии повышенные уровни С-реактивного белка (показатель острого воспаления), Д-димера (отвечает за свертываемость) и ферритина (отражает запасы железа в организме).
Ведение больного в коме
Если состояние пациента резко ухудшается и возникают предположения о смерти мозга, необходимо проведение экстренных мероприятий:
- Подключение аппарата искусственного дыхания.
- Поддержание кровяного давления с помощью лекарственных средств.
- Обеспечение венозного доступа путем установки катетера в центральную вену.
- Питание через желудочный зонд.
- Профилактика возникновения пролежней и пневмонии.
Прогноз! При коме 4 степени шансы на выживание ничтожно малы. Если в течение 20-30 минут в ходе реанимационных мероприятий удалось добиться восстановления спонтанного дыхания, спинальных или стволовых рефлексов, электрических импульсов мозга, то возможна стабилизация такого больного. В противном случае исходом будет смерть мозга.
Жизнь после COVID — Что делать, если слабость не проходит?
Специфика отделения реанимационной терапии
В отделение реанимационной терапии поступают люди с нарушением функционирования жизненно важных систем и органов. В специализированное подразделение интенсивной терапии направляют пациентов в критическом состоянии с такими патологиями:
- Прогрессирование опасных для жизни недугов;
- Тяжелые травмирования;
- Прогрессирование заболеваний при наличии тяжелых травм;
- После использования анестезии;
- После сложного оперативного вмешательства;
- Поражение инсультом;
- Обширные ожоговые поражения;
- Дыхательная и сердечная недостаточность;
- После черепно-мозговых травм, сопровождающихся повреждением мозга;
- Венозные тромбозы, вызванные патологиями нервной системы;
- ТЭЛА;
- Патологические изменения головного мозга и центральной системы кровообращения.
Учитывая критичность общего самочувствия больного, в отделении реанимации проводится круглосуточный мониторинг, цель которого – оценить работу всех органов и систем. Специалисты определяют функциональность таких показателей:
- Артериальное давление;
- Степень насыщения кровяного русла кислородом;
- Сердечный ритм;
- Частота дыхания.
Для ежеминутного отслеживания динамики важных систем и органов, к телу больного подключают датчики медицинского оборудования. Чтобы стабилизировать общее состояние пациента, параллельно с диагностическими исследованиями ему внутривенно вводят нужные лекарственные средства. Делают это с помощью капельниц, чтобы медикаменты поступали в организм непрерывно.
Больные после проведения сложной операции в реанимационное отделение поступают с дренажными трубками. С их помощью медики отслеживают скорость и качество процесса затягивания ран в послеоперационный период. В опасных ситуациях, когда человек находится в крайне тяжелом состоянии, к нему подсоединяют дополнительные медицинские приспособления: катетер для вывода мочи, маску для подачи кислорода.
Больные в таком состоянии находятся в обездвиженном положении. Пациент должен лежать, практически не шевелясь, ведь в обратном случае обязательный набор подключенной аппаратуры может быть поврежден или сорван. В этом случае ему грозит серьезная опасность в виде открывшегося кровотечения или остановки сердца.
На какой день болезни делать
Целесообразно выполнять КТ на 4-5 сутки от начала появления симптомов, подозрительных на ковид. При этом, направляя больного на процедуру, ориентируются:
- Как на наличие признаков дыхательной недостаточности (одышка в нагрузке, ЧД>20, сатурация < 95%), что становится абсолютным показанием для выполнения КТ,
- Так и на историю контактов с больными коронавирусом, результаты тестов на него.
- Также важным моментом для больных легкими формами остается наличие свободных мест в очереди на исследование.
Если у пациента есть подозрение на коронавирусную или респираторную инфекцию, и у него на протяжении 4-6 суток сохраняются подъем температуры, кашель (при ковиде), имеет смысл выполнить рентгеновские снимки легких. Если на снимках к концу первой недели не будет изменений, то вряд ли они выявятся и при КТ.
Динамическое наблюдение за картиной рентгенологических изменений может потребовать для пациентов с ранее выявленными вирусными пневмониями повторных томографий через 1-2 суток.
Как часто делают КТ в стационаре у больных с вирусным легочным поражением?
Когда делать КТ легких при ковиде, должен решать врач. Обычно такие исследования проводятся не реже, чем раз в семь дней. Выписка из стационара может быть выполнена без контрольной томографии по результатам клинического улучшения. В таком случае контроль проводится амбулаторно после выписки.
Что это за процент, и как он высчитывается
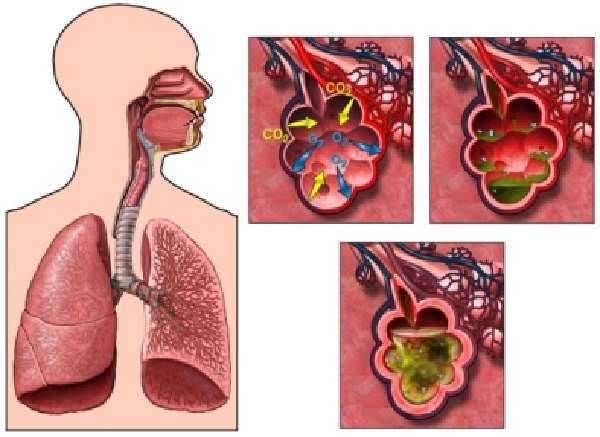
Поражение легких, да еще в процентах, стало, пожалуй, наиболее пугающим симптомом коронавируса. Многие уверены, что пораженные легкие невозможно восстановить. Так ли это на самом деле?
Обширность патологического процесса определяется врачом-рентгенологом согласно данным компьютерной томограммы и считается по особой формуле. Легкие делятся на доли: правое – на три, левое – на две. На снимках пораженные участки выглядят замутненными – это называется «симптом матового стекла».
В зависимости от масштаба затемнения каждой из долей присваиваются баллы. 1 балл равен поражению меньше 5%; 2 балла – от 5 до 25%; 3 б – от 25 до 49; 4 б – от 50 до 75%; 5 б – больше 75%. То есть подсчет баллов ведется в соответствии с объемом тканей, вовлеченных в патологический процесс.
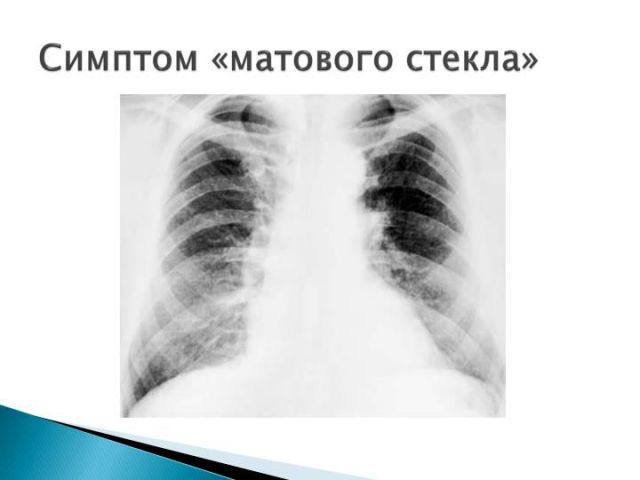 Измененные вирусом легкие на снимках выглядят как непрозрачное стекло
Измененные вирусом легкие на снимках выглядят как непрозрачное стекло
Сумма баллов, полученных для каждой доли, умножается на 4, и получается искомый процент. б х 4=%.
Пример. В правом легком поражено ткани на 5 баллов в верхней доле, на 3 – в средней, на 1 – в нижней. В левом – по 2 балла приходится на верхнюю и нижнюю доли. Получается, (5+3+1+2+2)х4=52% – именно столько легочной ткани в целом подверглось изменениям.
Что это значит
Это значит, что развивается пневмония – воспаление легких. Так организм борется с инфекцией, и чем выше процент, тем непримиримее эта борьба. Но само по себе поражение легких еще не повод для паники. И тем более нет оснований утверждать, что отдельные участки или доли перестанут выполнять свои функции.
Течение болезни и выраженность ее симптомов во многом зависит от состояния здоровья человека, а точнее, его иммунной системы, индивидуальных особенностей. Иногда даже при почти полном поражении легких пациенты чувствуют себя неплохо, хотя ситуация в любой момент может обостриться.
Воспалительный процесс в легких – это фактор нестабильности, при котором существует высокий риск осложнений. На фоне коронавируса может развиваться дыхательная недостаточность и острый респираторный дистресс-синдром – грозные осложнения, не всегда совместимы с жизнью.
Внимание! Именно ОРДС – острый респираторный дистресс-синдром – является основной причиной смертности от Covid-19. Человек умирает от дефицита кислорода: из-за гипоксии в крови начинают отказывать внутренние органы и головной мозг
Чтобы этого избежать, людей госпитализируют, и уже в стационаре проводят экстренные мероприятия.