Почему многие пациенты с ковид-пневмонией не кашляют
Содержание:
Диагностика
Предварительный диагноз ставят на основании жалоб пациента, деталей анамнеза (истории развития) болезни, результатов дополнительных методов исследования. Подозрение того, что вирусная пневмония была спровоцирована именно новым коронавирусом, должен вызвать тот факт, что пациент контактировал с человеком, инфицированным коронавирусом, или вернулся из страны, в которой были выявлены случаи заражения COVID-19. Окончательный диагноз (пневмонию именно коронавирусного происхождения) можно поставить только после того, как COVID-19 в организме больного будет выявлен лабораторным методом.
При физикальном обследовании выявляются следующие нарушения:
- при общем осмотре – общее состояние средней тяжести, тяжелое либо крайне тяжелое. Кожные покровы и видимые слизистые оболочки бледные с цианотичным оттенком либо синюшные;
- при местном осмотре – визуально определяется, что дыхание пациента – частое и поверхностное;
- при пальпации (прощупывании) – на фоне гипертермии кожа горячая на ощупь, сухая;
- при перкуссии (простукивании) – при развитии массивной инфильтрации в легких звук при постукивании притупленный;
- при аускультации (прослушивании фонендоскопом) – везикулярное дыхание резко ослабленное, может выслушиваться бронхиальное дыхание (звуки, которые формируются при прохождении воздуха по бронхиальному дереву). Могут выслушиваться множественные сухие и влажные хрипы.
Врач, который проводит физикальное обследование пациента с подозрением на вирусную пневмонию при COVID-19, должен быть защищен от инфицирования. Для этого, помимо медицинского халата с длинными рукавами и медицинской шапочки, он должен надеть во время обследования резиновые (латексные) перчатки, маску с техническими характеристиками, которые не позволят возбудителю проникнуть в дыхательные пути обследующего, очки, которые тесно прилегают к лицу, бахилы.
Из инструментальных методов обследования в диагностике вирусной пневмонии при коронавирусе привлекаются:
- рентгенография легких;
- компьютерная томография (КТ), а также ее усовершенствованный вариант – мультиспиральная компьютерная томография (МСКТ).
С помощью этих методов выявляют следующие изменения в легких:
- симптом «матового стекла» – при этом различают характерный матовый «отлив» на снимках;
- симптом «булыжной мостовой» – на снимках пораженная легочная ткань похожа на скопление камней, из которых выкладывают мостовую;
- уплотнение легочной ткани;
- утолщение междольковых перегородок.
Данные изменения не являются специфичными – они проявляются не только при вирусной пневмонии коронавирусного происхождения, но и при ряде других болезней легких.
Из лабораторных методов привлекаются:
- тесты для экспресс-выявления коронавируса в организме;
- метод ПЦР (полимеразной цепной реакции) – он позволяет выявить в биологическом материале ДНК возбудителя, что делает метод самым точным при выявлении этого и других инфекционных агентов.
Могут быть привлечены:
- определение выявление антигена COVID-19 с помощью ИФА (иммуноферментного анализа);
- выявление титров антител, который организм выработал в ответ на наличие антигенов коронавируса.
Чем грозит пневмония
— Дыхательной недостаточностью и генерализацией процесса — то есть сепсисом. При этом кроме самих легких поражаются и сердце,и почки,и головной мозг. Может быть обширный отек легких,инфекционно-токсический шок,полиорганная недостаточность. В конечном итоге это может привести к летальному исходу.
Если человек перенес легкий вариант пневмонии,то в течение месяца рекомендуется избегать переохлаждений. В случае ковидной пневмонии с большим объемом поражения легких есть большая вероятность,что дыхательная недостаточность останется надолго,может быть,даже навсегда.
Это связано с тем,что наступает так называемый пневмосклероз,когда легочная ткань замещается соединительной,не способной к дыханию. Такие люди жалуются на постоянную одышку и невозможность перенести интенсивную физическую нагрузку.
Людям нужна длительная реабилитация,включающая лечебную физкультуру. Обязательна диета с высоким содержанием белков,витаминов,клетчатки.
Иногда требуется помощь психотерапевта,поскольку мы наблюдаем нарушения когнитивных функций из-за гипоксии. Плюс у многих перенесших тяжелые формы COVID-19 может быть устойчивый страх смерти.
У кого вирус не переходит в легкие?
Вероятность и частота развития пневмонии при коронавирусе значительно выше у пожилых пациентов, чем у молодых. Если посмотреть на графики заболеваемости и летальности, то видна четкая корреляция между возрастом и отслеживаемыми признаками.
Однако правильнее будет сказать, что это связано не с самим сроком жизни, а с проблемами, которые накопились за этот срок. Прежде всего это хронические заболевания и нарушения в работе многих органов и систем, в том числе и иммунной. Именно поэтому старики более подвержены развитию пневмонии.
Летальность коронавируса по возрастным группам
Коронавирус редко дает пневмонию у ребенка, но все же такие случаи бывают, и связаны они с теми же факторами – хроническими заболеваниями, иммунодефицитными состояниями.
Согласно наблюдениям врачей, работавших с пациентами с COVID-19, можно утверждать, что вероятность заражения тем больше, чем выше полученная инфицирующая доза вируса. Эта доза зависит от времени контакта с больным и предпринимаемых мер профилактики заражения.
Но влияет ли объем вирусной дозы на тяжесть течения болезни и возможность перехода ее в пневмонию? На данный момент нет научных исследований, подтверждающих или опровергающих это. Об этом можно условно судить по высокой частоте встречаемости пневмоний среди медицинского персонала, так как именно медики получают наибольшую инфицирующую дозу.
Исходя из сказанного, можно заключить, что минимальный риск перехода коронавирусной инфекции в пневмонию имеют:
- Люди, не имеющие серьезных проблем со здоровьем. Как правило, это пациенты молодого возраста.
- Получившие низкую инфицирующую дозу вируса. Если заражение произошло в результате недлительного контакта, причем зараженный и носитель использовали средства индивидуальной защиты.
- Пациенты со своевременно диагностированным COVID-19. Те, кто обратился за медицинской помощью сразу же после появления симптомов, знают свой диагноз и возможные последствия, и, следовательно, более внимательно относятся к своему состоянию и его изменениям. Они получают лечение и рекомендации врача, находятся под наблюдением квалифицированного специалиста. Это позволяет добиться скорейшего выздоровления, не допустить перехода болезни в более тяжелые формы (пневмония), а если это все же произойдет, то сразу же скорректировать лечение нужным образом.
- Люди, зараженные S-подтипом коронавируса. Но узнать это в условиях обычного стационара или поликлиники не представляется возможным, так как требуется генетическое исследование вируса. Хорошей новостью является то, что на данный момент S-подтип превалирует, и на него приходится около 70% всех случаев COVID-19.
- Положительная динамика течения болезни в течении недели. Если к концу первой недели течения коронавирусной инфекции симптомы идут на спад или наступает выздоровление.
Эти несколько закономерностей, позволяющих определить минимальный риск развития коронавирусной пневмонии, были получены из клинического опыта врачей всего мира.
Отношение пациента к одной из перечисленных групп или ко всем сразу снижает риск развития пневмонии при коронавирусе, но не исключает его!
На формирование воспаления легких при COVID-19 оказывает влияние большое количество факторов, которые не всегда можно учесть и предвидеть. Поэтому каждый человек, заболевший коронавирусной инфекцией, имеет риск формирования пневмонии. Главная задача пациента и врача — минимизировать этот риск!
Правильное мытье рук – один из основных профилактических методов против коронавируса
Что ощущает зараженный человек
Наличие у больного воспаления легких свидетельствует в пользу среднего или тяжелого течения болезни. Начало заболевания обычно проходит в легкой форме: с сухим кашлем, болью в горле, небольшим повышением температуры тела и утратой обоняния. Легкая форма длиться примерно 10 дней.
После этого заболевание может переходить в более тяжелую форму: начинается нарастание температуры до 38,5 – 40 градусов, появляется жар и озноб, усиливается интоксикация организма и потоотделение, нарастает одышка и боли в груди при кашле и дыхании.
Кашель чаще всего сухой, иногда есть скудная мокрота, которая может иметь ржавый оттенок вследствие поражения капиллярной сети. Полноценный вдох невозможен из-за нарастания одышки. Это является отличительным признаком коронавирусной инфекции от обычной пневмонии.
В классическом варианте бактериального не осложненного воспаления легочной ткани, чаще всего одышка будет развиваться при поражении одной или нескольких долей легкого, обычно не достигая высоких показателей в состоянии покоя. При развитии коронавирусной инфекции, частота дыхательных движений нарастает больше 22 за минуту, сопровождаясь чувством нехватки воздуха. Это все достигает своего пика на 6-8 день от начала заболевания.
Зараженному человеку очень важно контролировать состояние своего организма. При затрудненном вдохе и наличии затруднения дыхания – необходимо незамедлительно прибегнуть к врачебной помощи и начать диагностику заболевания
Эти симптомы являются важнейшими при диагностике данной патологии. Дыхательная недостаточность проявляется синюшностью в районе носогубного треугольника.
Помимо этого, дыхание становится форсированным. Это значит, что межреберные мышцы задействуются в дыхательном акте, положение тела становится вынужденным, для облегчения вдоха у больного. При этом, происходящее развитие нехватки кислорода, особенно для головного мозга сказывается появлением сонливости, обмороков, панических атак и спутанности сознания.
Вероятность заражения
Прежде всего необходимо сказать, что не у всех пациентов, заболевших коронавирусом, развивается пневмония. Болезнь далеко не всегда приводит к тяжелым последствиям и в большинстве случаев (75-85%) протекает в легкой форме (бессимптомно, ОРВИ). Процент пневмонии при коронавирусе составляет 20-25%, однако воспаление легких не всегда имеет тяжелое течение.
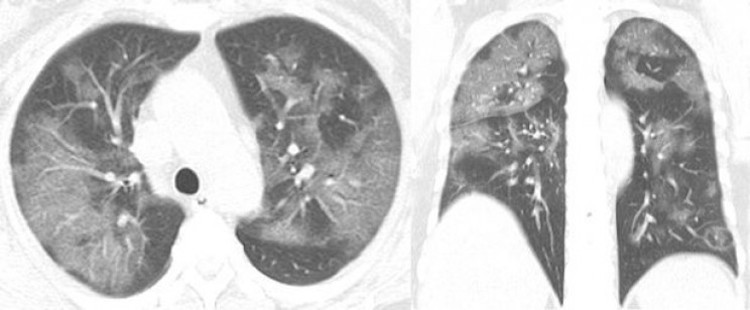 КТ картина коронавирусной пневмонии
КТ картина коронавирусной пневмонии
Можно лишь предполагать, какой процент в действительности составляют пневмонии среди всех случаев COVID-19. Это связано в первую очередь с тем, что довольно часто инфекция может протекать без всяких клинических проявлений. Поэтому пневмонии остаются недиагностированными и не входят в общую статистику.
Вторая причина – это намеренное занижение статистических данных правительствами некоторых стран. Также к причинам можно отнести недостатки диагностики (отсутствие тест-систем, ошибки), погрешности в статистическом анализе.
На показатель количества коронавирусных пневмоний также, возможно, влияют вторичные бактериальные инфекции, которые нередко наслаиваются на COVID-19. По данным «Национального института здравоохранения и передового опыта» Англии, у большого количества пациентов с коронавирусной инфекцией высевается бактериальная флора (золотистый стафилококк, микоплазма). Пневмонии в этих случаях не включаются в статистику.
Учитывая все это, можно предположить, что реальное количество случаев воспаления легких при коронавирусной инфекции достаточно велико.
О развитии пневмонии при ковиде
Коронавирусы проникают в организм через органы дыхательной системы. Если иммунитет человека работает хорошо, отсутствуют хронические заболевания и другие осложняющие работу защитной системы факторы, вирус будет уничтожен, и развития заболевания не произойдет.
Но в большинстве случаев иммунитет не справляется с вирусом SARS-CoV-2 в инкубационный период: именно поэтому число зараженных стремительно увеличивается по всему миру, несмотря на общие усилия медиков.
Развитие происходит по алгоритму:
- Вирус SARS-CoV-2 попадает на слизистую дыхательных путей. Заражение происходит воздушно-капельным путем, от человека к человеку, при условии, что один из зараженных страдает от КВИ в активной форме заболевания. Вирус обладает высокой контагиозностью, то есть, больной КВИ человек очень заразен для окружающих.
- Если иммунитет зараженного человека не может противостоять инфекции, вирус начинает размножаться в эпителии альвеол.
- Постепенно вирус поражает все больший объем легочной ткани, опускаясь все ниже в легкие.
- По мере прогрессирования COVID-19 в легких происходит накопление жидкости, которая не позволяет кислороду достичь капилляров. Газообмен нарушается, и человек сталкивается с опасными последствиями болезни: одышкой, нехваткой кислорода в крови, и др.
Несмотря на то, что воспаление легких на фоне КВИ пока изучено недостаточно, клинических данных за год пандемии достаточно, чтобы утверждать, что заболевание стремительно развивается, тяжело протекает и вызывает серьезные осложнения. Вероятность столкнуться с последствиями COVID-19 выше у людей с иммунодефицитом любого генеза и у больных в возрасте старше 60-65 лет.
Также медики отмечают, что коронавирусная пневмония:
- двусторонняя, то есть поражающая оба легких;
- внебольничная, то есть заражение происходит за пределами медицинских учреждений;
- атипичная, то есть, вызываемая нетипичными возбудителями, в том числе, вирусами.
Смертность при обычной пневмонии составляет примерно 7%, а при коронавирусной инфекции этот показатель в несколько раз выше, но назвать точные данные пока невозможно.
| Типичная пневмония | Может дебютировать стремительно или постепенно. Основными симптомами служат повышение температуры, слабость и кашель: сначала сухой, потом продуктивный. Заболевание хорошо поддается лечению антибиотиками в комбинации с антимикотиками и витаминными комплексами. |
| Пневмония при COVID-19 | Начало заболевание резкое и стремительное: температура резко поднимается, возникает кашель с вязкой мокротой зеленого, красноватого или желтого цвета.Специфического лечения, которое смогло бы уничтожить вирус, нет. Больные получают только симптоматическую и поддерживающую терапию, что осложняет лечение. |
При благоприятном течении ковидной пневмонии, улучшение наступает приблизительно через 7 дней. Но полное выздоровление обычно занимает много времени: пациенты жалуются на затруднение дыхания даже спустя несколько месяцев после выздоровления. Вопрос о том, остается ли после перенесенного заболевания пожизненный фиброз, пока является спорным.
Когда бить тревогу?
«Если температура держится больше трех суток, я прошу пациента прийти на осмотр. Если во время него вижу, что нет признаков основных бактериальных осложнений (отита, гайморита, пневмонии), отправляю домой. И дальше — симптоматическое лечение, — рассказывает Евгений Щербина. — Ждем еще два дня. После этого, если температура не спала, опять осматриваю пациента. И крайне редко, с пятого-седьмого дня, даю назначение, например, на КТ или общий анализ крови. Однозначно тревожный звонок, если после улучшения — например, на вторую неделю заболевания — снова поднимается температура».
«Одним из признаков ухудшения состояния является одышка. Изначально она может быть не очень выраженная. Появляется только при высокой активности или физической нагрузке. Но затем может проявляться даже при минимальных нагрузках, таких как поход в туалет, разговор, прием пищи и т. д. Причем эта симптоматика может нарастать в течение всего нескольких часов!» — предупреждает Евгений Симонец.
Иногда одышку путают с гипервентиляционным синдромом. Хватать воздух ртом хочется и при панической атаке, которая часто сопровождает коронавирус. Объективную картину того, нарушен ли газообмен в ваших легких, в домашних условиях покажет пульсоксиметр.
«Нормальная сатурация для молодых 98–99%, для людей старше 50 лет — 96–98%, для тех, кто старше 60, — 95–97%, старше 70 — 93–94%, для пожилых курильщиков — 90%», — рассказывает Максим Пилипенко, доцент кафедры анестезиологии Национальной медицинской академии последипломного образования имени П. Л. Шупика. От этих цифр и надо отталкиваться. Сейчас каждому надо знать, какая у него сатурация в норме, чтобы понимать, когда дело запахнет керосином.
Тест. Борис Скачко предлагает метод домашней диагностики, с помощью которого можно оценить, началось ли поражение легких, когда пульсоксиметр все еще показывает обычные для вас цифры.
«В состоянии покоя сделайте глубокий вдох и задержите дыхание. Через 12–15 секунд (это время кругооборота крови) у вас должен измениться индекс сатурации. Например, у меня обычно он составляет 96%. После задержки дыхания подскакивает до 99%. Это говорит о том, что в легких есть резерв альвеол. Он задействуется при более глубоком, чем обычно, дыхании. Если же после задержки дыхания индекс сатурации не меняется, это говорит о том, что резерва уже нет, началось поражение легких. И нужно срочно звонить своему лечащему врачу», — комментирует Борис Скачко. Напоминаем, что сегодня госпитализируют, если индекс сатурации составляет 92%.
- Кислород на дому: 10 вопросов о кислородных концентраторах
- КТ легких при Covid-19: восемь главных вопросов
- Стволовые клетки vs коронавирус: как идут испытания в Украине
Подпишитесь на ежедневную еmail-рассылку от создателей газеты номер 1 в Украине
Каждый вечер в вашей почте самое важное, эксклюзивное и полезное. Подписаться
Диагностика
Диагноз интерстициальной пневмонии ставят по жалобам пациента, данным анамнеза (истории течения) патологии, результатам дополнительных методов исследования (физикальных, инструментальных, лабораторных).
Из анамнеза выясняют у больного следующее:
- что предшествовало возникновению симптоматики;
- не контактировал ли пациент с больными, имеющими инфекционные патологии;
- какова была динамика болезни.
При физикальном обследовании выявляют следующие нарушения:
- при общем осмотре – общее состояние больного зависит от степени поражения легких. Кожные покровы и видимые слизистые бледного оттенка, при прогрессировании патологии становятся цианотичными (синюшными). В случае развития хронических форм может наблюдаться потеря массы тела;
- при местном осмотре – дыхание пациента учащенное и поверхностное. При хроническом течении могут наблюдаться симптомы «барабанных палочек» (конечные фаланги пальцев кистей утолщены) и «часовых стекол» (ногтевые пластины пальцев кисти выпуклые);
- при пальпации (прощупывании) – обнаруживают ослабление голосового дрожания (так называют мелкое сотрясение грудной клетки при произношении больным звуков – его оценивают, положив ладони на грудную стенку обследуемого);
- при перкуссии (простукивании) – в случае развития обширного процесса перкуторный звук притуплен;
- при аускультации (прослушивании фонендоскопом) – выслушивается жесткое везикулярное дыхание, определяются разнокалиберные влажные хрипы на всей протяженности легочной ткани. Также слышна крепитация – звуки, словно шуршат целлофаном.
Инструментальные методы, привлекаемые в диагностике патологии, это:
- рентгенография органов грудной клетки – на рентгенологических снимках обнаруживают утолщения между долями и внутри них, которые соответствуют распространению соединительной ткани легких;
- рентгеноскопия органов грудной клетки – осмотр проводится непосредственно на экране рентгенологической установки, при этом можно оценить не только строение легких, но и их способность к расправлению;
- компьютерные методы – дают более точное представление, чем рентгенография, про воспаление в соединительной ткани легких. Используются компьютерная томография (КТ) и ее усовершенствованный вариант – мультиспиральная компьютерная томография (МСКТ);
- спирометрия (дыхательные пробы) – пациент выполняет серию вдохов и выдохов, задерживает дыхание, объем задействованного воздуха измеряют, делают вывод про степень дыхательной недостаточности;
- сцинтиграфия (радиоизотопное исследование) – больному с подозрением на интерстициальную пневмонию внутривенно вводят фармпрепарат с «прикрепленными» радиоизотопами, они с током крови поступают в интерстициальную ткань легких и при томографии создают разноцветное изображение. По характеристикам такого изображения делают выводы про нарушения со стороны интерстиция;
- биопсия – длинной тонкой иглой, проколов грудную стенку и плевру, делают забор легочной ткани. После изучения макроскопических характеристик тканей (цвета, консистенции, структуры, видимой глазу) изъятые ткани отправляют в лабораторию для изучения под микроскопом;
- плевральная пункция – ее делают при подозрении скопления экссудата в плевральной полости. Делают прокол грудной стенки и плевры тонкой длинной иглой, если имеется реактивный выпот, то его отсасывают и исследуют под микроскопом.
Из лабораторных методов в диагностике описываемого заболевания используют такие, как:
- общий анализ крови – обнаруживают увеличение количества лейкоцитов (лейкоцитоз) со смещением лейкоцитарной формулы влево (при выраженном патологическом процессе), а также увеличение СОЭ;
- биохимический анализ крови – выявляют повышенное количество C-реактивного белка, что сигнализирует про наличие воспалительного процесса;
- бактериоскопическое исследование – под микроскопом изучают мокроту, в ней выявляют и идентифицируют возбудителя, который вызвал описываемую патологию;
- бактериологическое исследование – проводят посев мокроты и пунктата на питательные среды, ожидают рост колонии, по их характеристикам (размеру, цвету и так далее) идентифицируют вид инфекционного агента. Метод также используют для определения, к каким антибактериальным препаратам является чувствительным возбудитель – их и назначают затем в лечении интерстициальной пневмонии;
- микроскопия пунктата – в нем выявляют лейкоциты и слущенные клетки покровного слоя плевры;
- гистологическое исследование – под микроскопом изучают тканевую структуру биоптата, в них обнаруживают воспаленные элементы соединительной ткани;
- цитологическое исследование – под микроскопом изучают клеточную структуру биоптата.
Другие признаки заболеваний, присущи коронавирусу и пневмонии

Значительно реже, чем кашель и повышение температуры, при обоих заболеваниях встречаются и другие признаки, менее опасные для здоровья. Врачи отмечают, что больные часто жалуются на сильные головные боли – нехватка кислорода, снижение активности легких приводит к продолжительной мигрени.
При Covid-19 и ОРЗ также часто отмечают общий упадок сил, повышенную утомляемость, проблемы с дыхательным аппаратом. Может пострадать и нервная система – больные страдают от бессонницы, нарушений сна, возбудимости.
Врачи отмечают также непоправимый ущерб, который наносят оба заболевания организму. После выздоровления значительно обостряются хронические болезни (особенно если человек страдал от патологий сердца или дыхательных органов)
Важно регулярно наблюдаться у врача – своевременные осмотры помогут вовремя отреагировать и пройти необходимую терапию, которая поможет не допустить серьезных последствий
Отличий пневмонии от Covid-19 не слишком много – оба заболевания опасны для человека, поэтому при подозрении на заражение, независимо от возбудителя, лучше обратиться к врачу. Только правильная диагностика, проведение необходимого тестирования и исследований помогут установить, какой вирус вызвал тревожные признаки. Лучше не пытаться самостоятельно определять, что стало причиной неприятных симптомов – промедление угрожает летальным исходом или необратимыми процессами.
Лечение пневмонии при коронавирусе
Основные пункты схемы лечения пациентов с вирусной пневмонией, вызванной COVID-19, следующие:
- госпитализация и размещение в боксах (изолированных палатах);
- постельный режим;
- медикаментозная терапия;
- кислородотерапия.
Доступ к таким пациентам разрешен только медицинским работникам, доступ другим людям строго воспрещен.
Этиологического лечения вирусной пневмонии при новом коронавирусе COVID-19 нет – это значит, что медицинских препаратов, способных влиять непосредственно на этот возбудитель, пока что не существует.
Обратите внимание
На данный момент ведутся исследования действия различных препаратов на коронавирус, которые применялись для терапии других заболеваний – это препараты, используемые в лечении малярии, СПИДа, некоторые противовоспалительные средства и так далее.
Пациентам с вирусной пневмонией проводится лечение по схемам, которые используются при других вирусных пневмониях. Привлекаются:
- растворы для внутривенного вливания. Инфузии необходимы, чтобы вывести из организма органические токсины и купировать интоксикационный синдром. Используются электролиты, солевые и белковые растворы и так далее – изотонический раствор хлорида натрия, раствор глюкозы, белковые препараты, сыворотка крови и другие;
- инъекционные препараты для снижения повышенной температуры. Наиболее доступным методом ликвидации гипертермии является анальгин в сочетании с димедролом, при их неэффективности применяют кортикостероиды;
- антибактериальные и противогрибковые препараты – назначаются при признаках присоединения бактериальной и микотической (грибковой) инфекции.
Упоминается использование антиретровирусных препаратов, иммуностимуляторов, а при выявлении аутоиммунного компонента болезни – иммунодепрессантов и глюкокортикостероидных препаратов.
Кислородотерапию назначают с самого начала лечения пациента. Ее проводят с помощью кислородных зондов, масок или кислородных касок (приспособлений, которые позволяют нагнетать в легкие кислород под давлением).
Важно
Больные с выраженными нарушениями дыхания нуждаются в аппаратной вентиляции легких – их подключают к аппарату ИВЛ (искусственной вентиляции легких).
Рентген, КТ или УЗИ?
По словам радиолога Александра Соловьева, «тень» бактериальной пневмонии легко увидеть на рентгене. А вот «вуаль» вирусной на этом аппарате разглядеть можно только в случае «цветущей пневмонии», то есть когда поражение легких — масштабное. «Зародыши», минимальные признаки повреждения легких, рентгенологи способны рассмотреть только на компьютерной томографии. По словам Евгения Симонца и Евгения Щербины, как правило, они появляются на четвертый-пятый день от начала заболевания.
В любом случае делать КТ в самые первые дни болезни не стоит: аппарат ничего не покажет, только зря получите радиационную нагрузку
«Важно также понимать, что решение о необходимых лучевых методах диагностики — индивидуально и принимает его лечащий врач», — акцентирует Евгений Симонец
Также в последнее время активно заговорили об УЗИ легких при коронавирусе. Например, известный инфекционист Ольга Голубовская на своей странице в соцсети написала, что, согласно новому исследованию, для диагностики пневмонии Covid-19 в отделениях оказания медпомощи лучше проводить УЗИ легких, чем рентген грудной клетки. Кроме того, некоторые частные клиники и центры начали предлагать услугу «УЗИ легких при коронавирусе».
«Действительно, коллеги в Европе успешно используют этот метод диагностики пневмонии, — рассказывает Александр Соловьев. — Но на УЗИ можно рассмотреть только 70% ткани и плевры. Если на этих видимых участках будут очаги пневмонии, их увидят. Но есть шанс, что пневмонию можно пропустить. Такой метод, конечно, лучше, чем вообще ничего. Но все-таки оптимальный вариант — это компьютерная томография. УЗИ и рентген — на случай, если нет возможности ее провести».
«Для полной оценки состояния легочной ткани при Covid-19 рекомендовано выполнение КТ органов грудной клетки без контраста», — уточняет Евгений Симонец.
Александр Соловьев обращает внимание: несмотря на то, что на КТ видна разница между бактериальной и вирусной пневмониями, окончательный диагноз врач-рентгенолог не может поставить. «В своем заключении он может только констатировать, что это пневмония
А вот вирусная она или бактериальная, может только предполагать. Окончательный диагноз ставит только лечащий врач на основе сбора анамнеза и результатов анализов», — говорит Александр Соловьев.
«Если для диагностики оптимальный вариант КТ,то для дальнейшего динамического наблюдения можно использовать рентген и УЗИ легких, чтобы лишний раз человек не подвергался лучевой нагрузке», — говорит Юрий Межибовский.