Симптомы covid-19 у детей
Содержание:
- Кожные высыпания
- Помощь друзей в трудную минуту
- Лечение ковида у беременных
- C молоком матери
- Типичное начало и проявления
- Что лучше: КТ, рентген, МРТ
- Диагностика коронавируса у детей
- Проблемы с дыханием
- Роды и передача коронавируса ребенку
- Описание процедуры
- Риски коронавируса для будущих матерей
- Диагностика
- Влияние коронавируса на сердце, сердечно-сосудистую систему
- Воздействие Covid-19 на дыхательную систему
- На какой день болезни делать
- Болезненные ощущения
- Дыхательные упражнения или интенсивная терапия?
Кожные высыпания
Именно кожная сыпь — характерный симптом коронавируса у подростка 16 лет и старше, а также у ребенка младшего возраста. У взрослых больных такое клиническое проявление инфекции встречается значительно реже. Ученые предполагают, что образование высыпаний связано с пока еще окончательно не налаженной работой иммунной системы.
Кожные симптомы коронавируса у подростка 14 лет и младше в большинстве случаев не сопровождаются общей интоксикацией организма. Сами высыпания безболезненны. Но выраженный дискомфорт доставляет зуд.
| Вид сыпи | Характерные особенности |
| Везикулы | Небольшое красное пятно, преобразующееся в пузырек. Мелкие и обычно безболезненные везикулы могут распространяться по всему телу произвольно |
| Папулы | Возвышение над кожей розоватого цвета, которое не доставляет подростку выраженно дискомфорта |
| Пузырьки | Небольшая полость, наполненная прозрачной жидкостью. При образовании рядом нескольких пузырьков они способны объединяться в один крупный пузырь, содержимое которого становится вязким, мутным |
Наиболее редко встречающиеся симптомы коронавируса у подростка 17лет и старше — петехии. Появление этих бледных или синеватых, одиночных или множественных пятен различной величины наблюдается на ногах и руках. При ослабленной иммунной защите на боках образуется сетка из чередующихся синеватых и нормально окрашенных участков.
Помощь друзей в трудную минуту
Выше я описала, как мы лечились. Но одновременно с лечением
нужно было готовить, мыть посуду, стирать, делать уборку в доме, покупать
продукты и лекарства.
Мы живем вдвоем, оба болеем, к нам приходить нельзя, то есть
все нужно делать самим, а сил нет. Сыновья с семьями живут далеко, помочь не могут.
Однако мы в полной мере испытали на себе справедливость поговорки: «Не имей сто
рублей, а имей сто друзей!» Именно они помогали нам все это время.
Главная проблема – продукты – решилась, благодаря нашей
подруге, живущей в соседнем доме. Мы по ватцапу писали ей, что нужно купить,
она оставляла пакет с продуктами у двери, звонила по телефону и уходила. Мы
забирали пакет и переводили ей деньги на карточку. Точно также старший внук
покупал нам лекарства.
Друзья, узнав о нашем положении, все сразу предложили свои
услуги, но мы отказались, решив, что чем меньше контактов, тем безопасней для
друзей. Тем не менее, время от времени под дверью оказывались пакеты с дачными
дарами. Например, соседка сверху привезла кислые яблочки, из которых я каждый
день варила кастрюлю компота, и мы его выпивали.
До слез растрогал сын наших хороших и давних друзей, который
принес маме большую курицу: «Вот, передайте тете Люде, у них, наверное, сейчас
нет мяса, пусть едят хотя бы курицу». Эта птица тоже помогла нам: я варила
бульон, добавляла зелени и мы пили этот бульон, пока не было аппетита и есть не
хотелось.
Первое время мы обходились бульоном и компотом, есть не
хотелось совсем.
А потом как-то я захотела вдруг манной каши. Молока не было,
но желание было таким сильным, что я решила сварить ее на воде. Сварила жиденькую,
с сахаром, со сливочным маслом. Оставила остывать, сама прилегла (сил-то совсем
нет) и уснула.
Просыпаюсь, а муж уже половину съел и говорит, что никогда
не ел такой вкусной каши и попросил сварить еще. В этот момент, видимо, наш
организм начал побеждать вирус.
Пока совершенно не было сил, на уборку и грязную посуду мы
просто «забили», как говорит молодежь. А вот стирать приходилось каждый день:
ведь от температуры постоянно потели, постель и футболки приходилось менять
даже ночью. К тому же на улице стояла жара до 33 градусов.
Я столько раз
вспоминала добрым словом того человека, который придумал стиральную
машину-автомат!
По мере того, как становилось лучше, постепенно, в несколько
приемов перемыли посуду, сделали влажную уборку и поверили, что мы
выздоравливаем.
Мы благодарны всем, кто помогал нам, и кто просто писал в
ватцапе добрые слова. Наши родные и друзья каждое утро ждали от нас отчета, как
«новостей с фронта», переживали за нас. Без такой поддержки было бы совсем
худо.
Лечение ковида у беременных
Лечение беременных — головная боль и без коронавируса. Женщинам, ожидающим ребенка, нельзя принимать огромное множество лекарств. Некоторые из них вредят плоду, но для большей части у нас попросту нет данных относительно их влияния на развитие эмбриона.
В случае коронавирусной инфекции проблема усугубляется отсутствием эффективных лекарств для купирования инфекции на ранних и/или легких стадиях болезни. Тревога за судьбу ребенка порой толкает женщин к приему препаратов без доказанной эффективности, или же, наоборот, они настолько опасаются принимать любые лекарства, что избегают вызывать врача и ехать в больницу. И то, и другое неправильно.

Рожать везут в соседний город. В Златоусте единственный роддом превратили в ковидный госпиталь
Глобально терапия беременных с коронавирусной инфекцией укладывается в общие рамки: на ранних стадиях мировые руководства не назначают пациенткам ничего, кроме симптоматического лечения для снижения температуры и болевого синдрома. При более тяжелом течении будущим мамам обеспечивают кислородотерапию, а если появляются признаки гиперактивации иммунитета, назначают препараты, подавляющие его активность, прежде всего стероиды.
Но учитывая особое положение беременных, в лечении есть некоторые вариации. Первая — пациенток направляют в больницу раньше, чем женщин, которые не ждут ребенка. Например, некоторые руководства рекомендуют госпитализировать их при наличии любой сопутствующей патологии (диабет, ожирение, сердечно-сосудистые проблемы и так далее) в сочетании с обычными симптомами COVID-19. Вторая особенность связана с изначально повышенной свертываемостью крови у будущих мам: чтобы предотвратить тяжелые последствия ковида, в их случае больше внимания уделяется приему антикоагулянтов (эти препараты могут давать тяжелые побочные эффекты, и их назначает только врач!).
Наконец, для беременных подходят не все методы терапии: например, на поздних сроках они не могут лежать на животе. У других пациентов это положение, так называемая прон-позиция, является хорошей альтернативой кислородотерапии, так как она значительно улучшает оксигенацию — насыщение крови кислородом
Еще одно важное отличие касается назначения стероидов: до того, как эмбрион станет достаточно зрелым, врачи стараются лишний раз не подвергать его воздействию этих гормональных препаратов.
C молоком матери
Также в конце января появились сообщения, согласно которым женщина, зараженная коронавирусом, родила здоровую девочку в больнице Харбина. Роженица с положительным результатом анализа на COVID-19 поступила в больницу на 38-й неделе беременности. Чтобы снизить риски для здоровья мамы и ребенка, медики решили сделать ей кесарево сечение. После рождения девочку отправили на карантин, а затем дважды взяли анализы и получили отрицательный результат.
— Для респираторных вирусов передача плоду является крайне редким событием, — пояснил в разговоре с «Известями» Александр Лукашев.
Дети_3
Фото: Depositphotos
В целом коронавирус может передаваться от матери к ребенку, но это достаточно редкое событие. Исследователи из Объединенного медицинского колледжа Пекина и Университета Фудань (КНР) заинтересовались тем, может ли COVID-19 использовать женскую репродуктивную систему для того, чтобы попасть внутрь плода. Выяснилось, что на поверхности плаценты есть специфические рецепторы, с которыми связывается новый штамм. Однако, как подчеркивают ученые, это не обязательно означает, что будущий ребенок заразится вирусом. Просто этот фактор нужно учитывать при лечении беременных и возникновении осложнений, которые связаны с вынашиванием плода.
— Плацента является уникальным органом, защищающим ребенка от инфекций матери, — сообщил Данила Коннов. — Поэтому далеко не в 100% случаев вирус поражает плод как во время беременности, так и при родах. Однако, если женщина заболела коронавирусом непосредственно перед родами и сохраняет выделение патогена, то есть шанс, что она может заразить ребенка, проконтактировав с ним сразу после рождения.
Ученый также отметил, что для младенцев этот вирус может нести угрозу вследствие несовершенного иммунного ответа. Однако шансов заразиться у новорожденных не так много, так как они менее мобильны и имеют гораздо меньше контактов.
Типичное начало и проявления
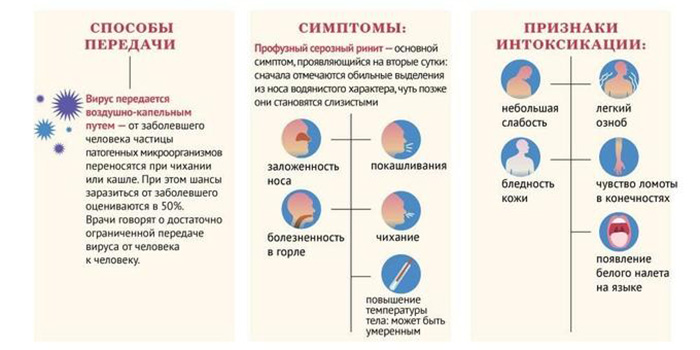
Скрытый период от заражения до первых проявлений у ребенка обычно занимает 2-10 дней (чаще от 2 до 4 суток).
- После этого чаще всего появляется:
- лихорадка (до 38, у трети до 39),
- мышечные, суставные и головные боли,
- слабость, утомляемость,
- слизистое отделяемое из носа, его заложенность,
- сухой кашель (см. ),
- потеря вкуса и обоняния также встречаются, но дети реже, чем взрослые, жалуются на это.
- Могут появляться кожные сыпи (кровоизлияния в виде звездочек, пятен, бугорки или волдыри), отечность и высыпания на пальцах (см. ).
- Встречается кишечная маска ковида — первые признаки коронавируса у ребенка по типу гастроэнтероколита. Такой вариант характерен для детей в первые 2 года жизни:
- тошнота,
- необильная рвота,
- жидкий стул с примесью крови (см. рвота и понос без температуры).
- Тяжелые формы чаще настигают детей до года и подростков старше 15 лет. Также они часто встречаются при сопутствующих хронических заболеваниях:
- эндокринных патологиях,
- системных воспалительных заболеваниях,
- болезнях крови,
- врожденных пороках сердца,
- лор-органов,
- бронхо-легочной дисплазии,
- генетических заболеваниях (к примеру, Муковисцидоз, см видео ниже)
- иммунодефицитных состояниях, в том числе вызванные терапией, угнетающей иммунитет,
- нарушениях питания, проявляющихся как ожирением, так и гипотрофией.
Варианты того, как протекает коронавирус у ребенка:
- респираторные проявления при легком течении (см. как отличить ОРВИ от ковида)
- пневмония без дыхательной недостаточности (см. пневмония у ребенка),
- пневмония с острой дыхательной недостаточностью, (см. пневмония при коронавирусе)
- респираторный дистресс-синдром (крайне тяжелое течение),
- мультисистемный воспалительный синдром.
Поскольку ПЦР-тесты на ковид часто дают ложноотрицательные результаты, для точной диагностики можно сдать анализ на антитела. Это информативно даже на раннем этапе болезни, что развеет сомнения. Сначала появляются антитела IgM, затем на 10-14 день болезни к ним добавляются антитела IgG, потом IgM исчезают и остаются только IgG (см. как понять результаты
Что лучше: КТ, рентген, МРТ
Сразу следует отметить, что МРТ для диагностики вирусной пневмонии не годится и не используется. Поэтому вопрос “КТ или МРТ легких?” даже не обсуждается.
Возможно использование трех методик лучевой диагностики:
КТ — показывает наибольшую чувствительность при коронавирусе.
Рентгенографии — эффективность рентгенографии повышается с увеличением длительности заболевания.
УЗИ — ее важное достоинство — высокая пропускная способность и возможность массового обследования пациентов. Также КТ может быть недоступна для пациентов на ИВЛ
УЗИ становится дополнительным методом, который не заменяет и не исключает КТ или рентген легких.
Диагностика коронавируса у детей
Коронавирусная инфекция у детей диагностируется по итогам лабораторного исследования. Применяют два вида тестов:
-
экспресс-тест крови;
-
ПЦР-тест мазков из горла или носа.
Первый менее эффективен, потому что направлен на выявление антител к вирусу (иммуноглобулинов), а они появляются на 5-7-й день с начала болезни. То есть на начальном этапе инфекция может быть не обнаружена.
Второй тест – полимеразная цепная реакция – дает более точный результат. Его выполняют только в лабораторных условиях на специальном оборудовании.
Детям могут назначать дополнительные лабораторные исследования мочи и крови для контроля общего состояния, если болезнь приобретает более тяжелый характер, а также для своевременного выявления бактериальной инфекции, которая может присоединиться к вирусной. В случае развития острого бронхита и пневмонии рекомендуется компьютерная томография. Традиционное рентгенографическое исследование легких при вирусной пневмонии не всегда показывает реальную картину, потому что пневмония в этом случае имеет диффузный характер. Если при бактериальном воспалении легких наблюдаются плотные концентрированные очаги поражения легочной ткани, хорошо просматривающиеся на рентгенографическом снимке, то при COVID-19 имеют место множественные очаги поражения разных участков легких. Чем их больше, тем тяжелее протекает пневмония.
Проблемы с дыханием
Одышка — основной симптом инфекции, один их главных признаков проникновения в дыхательные пути коронавирусов. И ее возникновение свидетельствует об уже начавшемся поражении легочных структур с накоплением в них патологического экссудата. У подростков от 12 до 17 лет одышка отмечается исключительно редко, но контролировать их состояние необходимо. Врачи, занимающиеся лечением пациентов с коронавирусной инфекцией, выделяют такие этапы ее схождения по направлению к легким:
-
в первые пять дней дыхание умеренно затрудненно, ему сопутствуют мышечные боли и подъем температуры;
- усиление одышки происходит в дальнейшие два дня, в том числе из-за приступов непродуктивного кашля;
- через неделю после окончания инкубационного периода патогены проникают в легкие, а к вирусной инфекции присоединяется бактериальная.
У подростков коронавирус протекает обычно в неосложненной форме, поэтому нередко проблемы с дыханием спровоцированы банальным ринитом — нарушением циркуляции воздуха из-за заложенности носа.
Госпитализация требуется при одышке, сопровождающейся побледнением кожи, цианозом носогубного треугольника. А также повышенным потоотделением, ознобом, лихорадочным состоянием, нехваткой воздуха при вдохе. В таких случаях требуется искусственная вентиляция легких, использование фармакологических препаратов для разжижения и выведения мокроты.
Роды и передача коронавируса ребенку
Риск заразить коронавирусом ребенка, похоже, не очень высок. Среди 610 младенцев, рожденных инфицированными матерями, которых проверили на коронавирус в уже упоминавшемся американском исследовании, только у 2,6% тест дал положительный результат. И большинство из них родились у матерей, которые заразились коронавирусом в последнюю неделю перед родами. На антитела к SARS-CoV-2 младенцев не проверяли, так что мы не знаем, были ли среди новорожденных те, кто перенес ковид внутриутробно.
«Дочь после родов унесли и не показывали месяц». В роддомах разлучают новорожденных с матерями из-за ковида
Но в некоторых других работах, авторы которых определяли у новорожденных антитела к коронавирусу, у нескольких детей обнаружились как IgG, так и IgM. И если IgG могут передаваться эмбриону через плаценту от зараженной матери, то с IgM такого обычно не происходит. Другими словами, в этих случаях можно говорить о возможном внутриутробном заражении ребенка (к слову, никаких отклонений у младенцев, вероятно, заразившихся SARS-CoV-2 таким образом, обнаружено не было).
По некоторым данным, дети женщин, чей тест на коронавирус был положительным на поздних сроках, чаще появляются на свет путем кесарева сечения. Такое решение считается оправданным в случаях, когда ковид проявляется тяжелыми симптомами и естественные роды могут ухудшить состояние женщины или даже представляют опасность для жизни. Однако врачи часто решают ускорить процесс — вероятно, опасаясь заражения.
Кроме того, из-за ограничительных мер в некоторых странах беременные предпочитают провести кесарево сечение раньше срока, чтобы их партнер мог присутствовать на операции. Например, в Уэльсе мужчина может быть вместе с роженицей только в активной фазе родов или во время операции, а так как естественные роды часто непредсказуемы, высок риск не успеть. Однако никаких медицинских причин проводить операцию беременным с SARS-CoV-2, у которых болезнь протекает легко, нет.
Описание процедуры
Продолжительность исследования не превышает получаса. Задача того, кому оно показано:
- Внимательно слушать команды персонала и выполнять их.
- Нужно быть готовым спокойно полежать в замкнутой капсуле на кушетке под жужжащий звук. Используется положение на спине с заведенными за голову руками, по возможности при спокойном задержанном вдохе.
- Пациенту следует надеть медицинскую маску (требование эпидмомента).
- Одежду можно не снимать, но на ней не должно быть металлической фурнитуры. Также временно придется избавиться от металла в виде украшений.
Больше никакой дополнительной подготовки процедура не требует. В случае тяжелого состояния пациента, нуждающегося в ИВЛ, томография проводится только при наличии условий и возможности доставки пациента в кабинет. Расшифровка КТ занимает время, о ее результатах рассказывает лечащий врач.
Риски коронавируса для будущих матерей
С чем именно связан повышенный риск неблагоприятного прогноза COVID-19 у беременных — неизвестно. Ученые рассматривают несколько гипотез.
Тяжелое течение коронавирусной инфекции провоцируется, главным образом, чрезмерным усилением воспалительного ответа на вторжение вируса. В норме воспаление призвано облегчить иммунным механизмам задачу по уничтожению патогенов, но гипервоспаление уже не выполняет этой функции и повреждает собственные органы и системы. И первая гипотеза предполагает, что повышенные риски COVID-19 для беременных связаны с их измененным иммунным ответом.
Организм беременной должен одновременно решить две взаимоисключающие задачи. С одной стороны, защитить плод от патогенов — и для этого нужно усилить защитные механизмы. С другой — не дать иммунной системе уничтожить его, ведь генотип ребенка и особые метки на его клетках отличаются от материнских, и в норме иммунитет набрасывается на такие клетки и убивает.
Сложный баланс усиления и ослабления иммунных реакций меняется по мере протекания беременности, и, возможно, с этим связаны как разные риски для женщин в первом и третьем триместрах, так и большой процент бессимптомных носительниц (впрочем, возможно, их доля не сильно отличается от средней по популяции, просто мы чаще выявляем таких женщин, если они ожидают ребенка).

Канадка родила дочь, находясь в коме из-за COVID-19. Девочка появилась на свет здоровой
Еще один вероятный механизм, делающий ковид опасным для беременных, работает через повышение свертываемости крови и тромбообразование. Микротромбы в самых разных органах — один из главных поражающих элементов коронавирусной инфекции. Они формируются как следствие все того же гипервоспаления. Предполагается, что это одна из причин, по которой люди с сердечно-сосудистыми заболеваниями, у которых часто уже присутствуют тромбы, больше остальных рискуют свалиться в тяжелую фазу COVID-19.
У женщин, ожидающих ребенка, свертываемость крови также возрастает — это часть нормального физиологического процесса беременности. Почему так происходит — неизвестно, но, возможно, это изменение призвано уменьшить риск опасных кровотечений во время и после родов. Однако у «густой» крови есть очевидные побочные эффекты — у беременных в несколько раз повышен риск тромбозов и, в частности, тромбоза глубоких вен.
Этот риск сохраняется и после родов — более того, он максимален в первые две недели после того, как ребенок появился на свет — и снижается до среднепопуляционного примерно через восемь недель.
Сочетание двух факторов риска — беременности и ковида — увеличивает риск неприятных последствий.
Еще один возможный фактор риска — ожирение. Оно само по себе увеличивает вероятность тяжелого течения коронавирусной инфекции, и если ожидание ребенка также «работает» в эту сторону, то беременные рискуют больше других женщин с лишним весом. Несмотря на убеждение, что в России ожирение не является проблемой, среди беременных эта патология встречается с частотой 15–38%. Что вполне сопоставимо с американскими цифрами: в большой работе CDC, о которой мы говорили выше, доля беременных с ожирением составила 35%.
Другое расстройство, которое может повышать риски плохого прогноза при заражении коронавирусом, — гестационный диабет. Этим термином называют временное повышение уровня сахара в крови у некоторых женщин во время вынашивания ребенка. После родов содержание глюкозы в крови снижается до нормальных значений — хотя сам факт гестационного диабета существенно повышает риски «обыкновенного» диабета позже. Диабет любой этиологии увеличивает риски того, что COVID-19 перейдет в тяжелую фазу, так что беременные с этой патологией оказываются в группе риска.
Важно отметить, что все имеющиеся сведения описывают только часть инфицированных беременных. В большинстве стран из-за нехватки тест-систем на коронавирус проверяют, главным образом, людей, у которых есть симптомы, поэтому очевидно, что часть беременных с COVID-19 остались невыявленными — так как они не обращались в больницу
Узнать, какие последствия заражение имело для них и эмбриона, можно будет позже, когда (и если) будут проводиться исследования с обязательным скринингом на антитела к SARS-CoV-2.
Диагностика
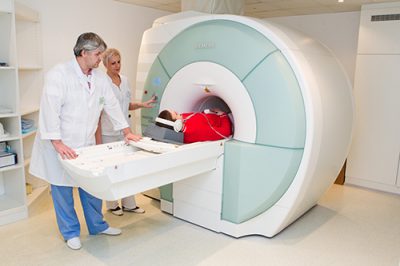 Чтобы подтвердить диагноз, нужно обязательно пройти тщательное обследование.
Чтобы подтвердить диагноз, нужно обязательно пройти тщательное обследование.
Ребенка необходимо показать неврологу сразу после появления первых приступов. Специалист назначает:
- МРТ, чтобы исключить наличие опухолей, гематом, абсцесса и т.д.;
- МР-ангиографию, чтобы исключить аневризму сосудов головного мозга.
После этого следует посетить эпилептолога. Он направит ребенка на ЭЭГ. Может потребоваться:
- ЭЭГ при пробуждении;
- провоцирующие пробы (фотостимуляция, депривация сна);
- суточный ЭЭГ-мониторинг.
Специалист обязательно осуществит дифференциальную диагностику. Следует дифференцировать юношескую эпилепсию от других форм данного заболевания.
После этого будет назначено соответствующее лечение.
Влияние коронавируса на сердце, сердечно-сосудистую систему
Осложнения после ковида-19 также выражаются в нарушении работы сердца или сердечно-сосудистой системы. Особенно опасно вирусное заражение для людей, имеющих хронические заболевания – даже если коронавирус проходил в легкой форме, последствия, как утверждают ученые, непредсказуемы.
Перенесенный Covid-19 может привести к воспалению (миокардиту). Нередки случаи сердечной недостаточности – патологии сердца могут завершиться летальным исходом даже при полном выздоровлении от инфекционного заражения.
Врачи предупреждают – людям, которые имеют проблемы с сердцем и перенесли ковид-19, особенно важно постоянно наблюдать за собственным здоровьем. Рекомендуется проходить регулярные медицинские обследования, своевременно лечить осложнения
Риск сердечных заболеваний после перенесенного заражения Covid-19 повышается в разы. При ковиде изменяются стенки сосудов – они теряют эластичность, становятся более хрупкими, что может сыграть важную роль при развитии патологий сердца – орган не будет получать достаточное количество кислорода для активной работы и восстановления.
Воздействие Covid-19 на дыхательную систему
Наиболее опасен вирус, как утверждают врачи стран, в которых проводятся исследования Covid-19, для дыхательных органов. Инфекция после проникновения в организм начинает стремительно распространяться в легких и бронхах, поражая ткани, вызывая воспалительные процессы, запуская необратимые процессы.
Даже после полного выздоровления дыхательные органы полностью не восстанавливаются – пораженные ткани долго регенерируются. Сильно пострадавшие участки легких покрываются рубцами, которые рассасываются в продолжение многих лет.
Простудные заболевания, даже в легкой форме, будут завершаться серьезными осложнениями, способными привести к летальному исходу. Врачи отмечают, что простуда будет сопровождаться сильным грудным кашлем (обычно без образования большого количества мокроты), повышением температуры. Незначительного воспалительного процесса в дыхательных путях будет достаточно, чтобы разрушить легкие – воспаление будет быстро распространяться в тканях, которые еще не успели полностью восстановиться после коронавируса.
На какой день болезни делать
Целесообразно выполнять КТ на 4-5 сутки от начала появления симптомов, подозрительных на ковид. При этом, направляя больного на процедуру, ориентируются:
- Как на наличие признаков дыхательной недостаточности (одышка в нагрузке, ЧД>20, сатурация < 95%), что становится абсолютным показанием для выполнения КТ,
- Так и на историю контактов с больными коронавирусом, результаты тестов на него.
- Также важным моментом для больных легкими формами остается наличие свободных мест в очереди на исследование.
Если у пациента есть подозрение на коронавирусную или респираторную инфекцию, и у него на протяжении 4-6 суток сохраняются подъем температуры, кашель (при ковиде), имеет смысл выполнить рентгеновские снимки легких. Если на снимках к концу первой недели не будет изменений, то вряд ли они выявятся и при КТ.
Динамическое наблюдение за картиной рентгенологических изменений может потребовать для пациентов с ранее выявленными вирусными пневмониями повторных томографий через 1-2 суток.
Как часто делают КТ в стационаре у больных с вирусным легочным поражением?
Когда делать КТ легких при ковиде, должен решать врач. Обычно такие исследования проводятся не реже, чем раз в семь дней. Выписка из стационара может быть выполнена без контрольной томографии по результатам клинического улучшения. В таком случае контроль проводится амбулаторно после выписки.
Болезненные ощущения
Независимо от того, сколько подростку лет — 15 или 18, инфекционно-воспалительный процесс сопровождается болевым синдромом различной интенсивности. По мере его усиления слабые дискомфортные ощущения сменяются выраженной болезненностью. Локализуется она чаще всего в таких частях тела:
-
Живот. Обычно боли появляются на фоне пищеварительных расстройств, вызванных общей интоксикацией, — частых позывов к опорожнению кишечника, повышенного газообразования.
- Голова. Боль может быть пульсирующей, острой, пронизывающей или ноющей, давящей, тупой. Распространенные области ее локализации — затылок, виски, лоб. В некоторых случаях боль распространяется на заднюю поверхность шеи.
Боли в мышцах, суставах возникают у подростков из-за накопления токсинов, вырабатываемых коронавирусами. Как и при любой ОРВИ, течению коронавирусной инфекции сопутствует боль в горле.
Верхние дыхательные пути первыми подвергаются атакам патогенов, внедряющихся в организм при попадании на кожу лица или вдыхании воздуха с частицами слюны зараженного. Коронавирусы оседают на слизистой горла, провоцируя ее воспаление. У подростков с изначально крепкой иммунной защитой оно вскоре ослабевает и исчезает.
Дыхательные упражнения или интенсивная терапия?
Профессор Павел Воробьев, председатель правления Московского городского научного общества терапевтов, состоит в группе «Нетипичный коронавирус» и консультирует ее участников. То, что врач — один из известных экспертов, на слова которого ориентируются люди, подтвердил модератор группы.
В интервью «Правмиру» Павел Воробьев рассказал, что «тех, у кого есть какие-либо последствия перенесенной болезни, достаточно мало».
Павел Воробьев
— По оценкам — это доли процента, — уверен врач. — Среди них есть люди с поражением легких, которые нуждаются в дыхательной гимнастике, а есть люди с васкулитами, точнее, тромбоваскулитами (васкулиты — неоднородная группа заболеваний различного происхождения, которые характеризуются воспалением сосудов, могут быть первичными — вызванными воспалениями самих сосудов, и вторичными — реакцией на другое заболевание. — Прим. ред.) с поражением нервной системы. В принципе, васкулиты — это обычное осложнение при респираторных инфекциях. Эту связь мало кто отмечает, но она хорошо известна. Васкулиты могут касаться самых разных органов и систем, поэтому нет ничего удивительного, если и другие органы могут быть вовлечены в эти процессы.
По мнению профессора, болезнь «текла по типу тромбоваскулита, и многие ее симптомы обусловлены именно им, а не пресловутым “цитокиновым штормом” (цитокиновый шторм — реакция иммунной системы организма на внедрение вируса, которая приводит к повреждению тканей и органов и возможному летальному исходу. — Прим. ред.).
— Нынешний вид коронавируса не сильно далеко ушел от своих собратьев: он не очень контагиозен и летальность от него не высока (напомним, летальность нового коронавируса составляет примерно 1% — это существенно выше, чем у сезонного гриппа (0,1%), но ниже, чем у родственной инфекции SARS — атипичная пневмония (9%). Контагиозность (заразность) у нового вируса выше, чем у гриппа и предшественников — в среднем один инфицированный может заражать 2–3 человек, а при очень тесном контакте зараженными могут оказаться до 35% человек. — Прим. ред.).
Летальность коронавируса в сравнении с сезонным гриппом
— У достоверно переболевших последствия ковида дают о себе знать и через 2–4 месяца после первых признаков болезни. Бóльшая часть больных продолжает у себя находить такие симптомы, как усталость, утомляемость, проблемы с суставами, со свертываемостью крови, осложнения на почки, сердце, печень, поджелудочную железу. Что мы можем на основании этого утверждать?
Павел Воробьев заверил «Правмир», что слышит скорее о функциональных нарушениях, которыми и стоит заниматься. Для этого нужны дыхательные упражнения, постепенное расширение нагрузок. А постинфекционный «хвост» хорошо известен при любой респираторной инфекции и называется «астения».
— Как его устранять — пока не очень понятно. Большая часть врачей отмахиваются от этих проблем, списывая все на вегетососудистую дистонию. Однако необходимо собирать научную информацию относительно этих процессов, — уверенно отметил врач.
Однако ранее, в интервью каналу «Россия 1», профессор Воробьев заявил о том, что «практически у всех больных в той или иной степени идет поражение головного мозга — такая ковидная энцефалопатия. Она носит характер васкулита, то есть воспаления сосудов». По словам врача телеканалу, «у части больных развивается синдром Гийена-Барре (редкое неврологическое заболевание, при котором иммунная система организма ошибочно поражает часть своей периферической нервной системы), а у кого-то — энцефалит». Он заявил, что речь идет о серьезных тяжелых заболеваниях, требующих иногда интенсивной терапии. «Мы сейчас занимаемся тем, что пытаемся разработать методику лечения постковидного синдрома», — рассказал профессор на телевидении.