Мазок на ковид
Содержание:
- Какой должен быть тест
- Как правильно подготовиться к забору биоматериала
- «Точность ниже, чем у лабораторных тестов»
- Что такое слабоположительный тест
- Ответы на вопросы
- Кого проверяют?
- Какие методы применяют для диагностики
- Какие микроорганизмы могут обнаружить
- Как берут мазок на коронавирус из зева (горла), носа, слюны: правильная техника
- Какими методами проводят тест?
Какой должен быть тест
Тесты на наличие инфекции должны обладать тремя качествами: высокой скоростью обнаружения, высокой чувствительностью и специфичностью.
Скорость обнаружения нужна для быстрого исследования. Получать результат в разгар болезни — потерять время на лечение.
Чувствительность определяет количество истинно больных лиц в обследуемой группе. Чем выше чувствительность, тем выше ценность отрицательного результата, т.е. возрастает уверенность в том, что отрицательные результаты можно обнаружить только среди здоровых лиц.
Специфичность определяется количеством истинно здоровых лиц в обследуемой группе. Чем выше специфичность, тем выше ценность положительного результата. Т.е. тем выше уверенность в том, что положительный результат обнаруживают только у больных.
Наибольшую ценность имеют тесты, обладающие одновременно и высокой чувствительностью, и высокой специфичностью. Однако такое соотношение достаточно редко, и попытки повысить специфичность обычно ведут к снижению чувствительности, а увеличение чувствительности влечёт за собой снижение специфичности.
Как правильно подготовиться к забору биоматериала
«Точность ниже, чем у лабораторных тестов»
— Использовать тесты на антитела для диагностики коронавируса нельзя, — заявляет директор научно-клинического центра прецизионной и регенеративной медицины КФУ Альберт Ризванов. — Их можно использовать только для того, чтобы ответить на вопрос о том, переболел человек ранее или нет, и выработались ли у него антитела. В целом у экспресс-тестов точность ниже, чем у лабораторных. В отличие от последних, они могут сказать только «да» или «нет», то есть, они не могут определить, к примеру, уровень антител. Вообще антитела, особенно на ранних этапах, детектируются не у всех пациентов, следовательно, экспресс-тесты нельзя использовать как диагностику.
Аналогичную позицию озвучивает заместитель премьер-министра РТ Лейла Фазлеева. В беседе с «Реальным временем» вице-премьер заявила, что для подтверждения наличия или отсутствия ковида необходимо пройти лабораторную диагностику, поскольку «экспресс-тесты являются скрининговыми и их результаты не должны использоваться в качестве единственного основания для подтверждения статуса инфекции».
Как пояснил Альберт Ризванов, экспресс-тесты определяют антитела IgM (вырабатываются в самом начале и указывают на активную фазу инфекции или же на то, что человек переболел совсем недавно) или IgG («взрослые» антитела, которые появляются к концу болезни). Само тестирование проходит по следующему алгоритму: берется капля крови, капается в специальное окошко на тест-полоске, а сверху наносится рабочий раствор. Результат готов уже через 8—10 минут. Одна полоска должна проявляться всегда — это значит, что тест сработал, две других полоски показывают антитела M и G.
Что такое слабоположительный тест
Слабоположительный результат на коронавирус обычно получают в самом начале развития инфекции. Он может быть признаком раннего этапа инкубационного периода, когда антитела только вырабатываются. Или указывать на поздний этап заболевания. В это время антитела (IgM) постепенно пропадают, потому что в организме сокращается количество коронавируса даже несмотря на мощный инфекционно-воспалительный процесс в бронхолегочной системе.
Положительный результат первого теста может быть сомнительным. Например, при обнаружении неправильного хранения или транспортировки биоматериала (мазка из носоглотки, крови). Он лишь условно значим и нуждается в быстрой перепроверке. При отсутствии симптомов и получении второго отрицательного теста через две недели человек считается здоровым. Но если человек тяжело переносил коронавирусную инфекцию, был госпитализирован, то потребуется трехкратное тестирование.
Ответы на вопросы
Как выглядит результат
Бланк с ответами по ПЦР-тесту выглядит как таблица, где в соответствующих графах указано, что РНК обнаружено/не обнаружено. Там всего 2 строчки – на первой стоит РНК Sars-CoV-2 (Covid-19) в мазке со слизистой носоглотки, на второй – РНК Sars-CoV-2 (Covid-19) в мазке со слизистой ротоглотки.
Что значит первично положительный
Проблема первично положительных или ложноположительных результатов особенно часто встречается в ходе масштабного тестирования на какое-то редкое или новое заболевание. Применительно к данному случаю это означает, что ПЦР-анализ показал наличие вируса в организме, тогда как на самом деле человек здоров.
Частота ложноположительных итогов тестирования зависит от специфичности исследований. Например, при специфичности в 99% у 100 пациентов будет получен только 1 неверный результат.
При создании особых условий, когда имеются заведомо отрицательные или положительные пробы, добиться 100% показателя специфичности довольно просто. Однако в реальности, к тому же при массовом использовании, любой диагностический метод (ПЦР не исключение) неизбежно будет давать осечки. Вопрос лишь в том, насколько трудно получить истинно положительные итоги.
Вероятность получения сомнительных результатов ниже, когда частота встречаемости искомой инфекции незначительна. Именно этот фактор является определяющим в данном вопросе. Конечно, имеет значение качество тест-систем, соблюдение правил забора проб и их изучения.
Учитывая вышесказанное, положительный результат подтверждается дважды. Для максимальной достоверности исследования дублируются на разных тест-системах.
Ранее первичная диагностика методом ПЦР проводилась лишь в нескольких сертифицированных центрах Роспотребнадзора, а условно положительные результаты подтверждались в государственном вирусологическом учреждении Вектор. Неверные показатели встречались весьма редко.
Однократной сдачи анализов недостаточно, как считают врачи. Чтобы поставить точный диагноз, ПЦР-тест делают дважды, если отсутствуют симптомы ОРЗ, и трижды при их наличии
Однако после начала масштабного тестирования, и в это работу включилось множество разных тест-систем и лабораторий, ситуация изменилась. Ложноположительных результатов стало больше, что следует учитывать при сдаче анализов.
Как узнать, что анализ готов
Сведения об итогах тестирования пациент получает по СМС. Через сколько дней оно придет, зависит от разных факторов: одним сообщение доставляется только через сутки даже при отрицательном результате, а другим приходится ждать несколько дней. Если результат положительный, оповещение передается очень быстро.
Почему не сообщают
СМС задерживают чаще всего по одной причине – тест отрицательный. Большинство государственных медучреждений озвучивают только позитивные итоги тестирования.
Кого проверяют?
Анализы и мазок на коронавирус берут исключительно по направлению врача и только в определенных случаях. Как отмечают эксперты, такой тест проведут тому человеку, у которого зафиксированы признаки ОРЗ любого типа, а также диагностированы бронхит или пневмония. Но, правда, одного это мало, должно еще совпасть несколько условий. Пациент должен был:
- Приехать из страны, где сейчас фиксируется неблагоприятная ситуация по коронавирусу, в течение последних двух недель (именно такой срок инкубационного периода у данного вируса);
- Иметь близкий контакт в течение двух последних недель с человеком, который заболел COVID-19;
- Иметь постоянный близкий контакт с заболевшим — например, уход за ним на дому до помещения его на карантин.
В этих ситуациях человек попадает в группу риска, после чего ему и проводят специальный анализ. Тестирование проводится бесплатно, но исключительно по показаниям.
Какие методы применяют для диагностики
В лабораторной практике мазок на флору исследуют с помощью:
- микроскопа и метода окрашивания по Граму или по методу Романовского-Гимзы;
- бактериологического посева на питательные среды;
- полимеразной цепной реакции (ПЦР).
Дополнительным исследование является мазок-отпечаток, применяемый в аллергологии.
Микроскопия с окрашиванием
Метод Грама основан на нагревании, окрашивании и изучении бактерий под многократным увеличением световой микроскопии. Грамотрицательные микроорганизмы приобретают розовый (красный) цвет, грамположительные бактерии – фиолетовый. Таким образом, определяется преобладание бактериальной микрофлоры в зеве.
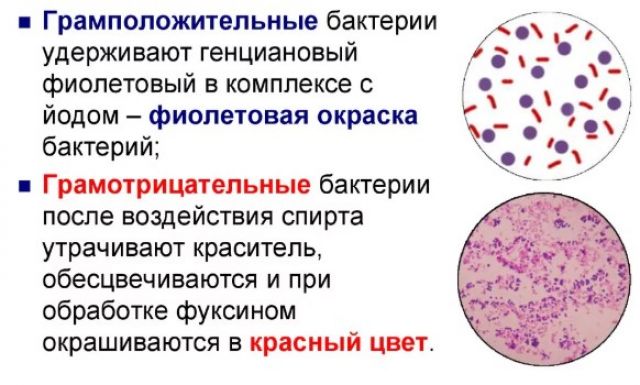 Принцип окраски по Граму
Принцип окраски по Граму
Бактериологический посев
Содержимое мазка помещают в лабораторные емкости (чаши Петри), заполненные микросредой средой благоприятной для роста микробов. Об инфекции свидетельствует активное размножение патогенов и образование колоний. Лаборанты оценивают динамику процесса и конечное число колониеобразующих единиц (КОЕ).
На выращенной колонии проводится определение резистентности и чувствительности микроорганизмов к различным видам антибиотиков. Исследование называется антибиотикограмма, проводится методом бумажных дисков или серийных разведений. Результаты позволяют подобрать максимально эффективный антибактериальный препарат с направленным действием против возбудителя инфекции.
ПЦР
Клинико-лабораторная оценка основана на определении молекулярной структуры патогенного микроорганизма, что исключает риски ошибочных результатов. Биоматериал помещают в амплификатор (реактор), где под воздействием высоких температур расщепляются ДНК и РНК возбудителя.
Для обнаружения важных фрагментов молекулярной структуры патогенов в реактор добавляют спецреагенты, которые достраивают его копию. В ходе многократной реакции амплификации формируются генетические копии микроорганизма. При достаточном количестве скопированных фрагментов аппарат определяет конкретный тип возбудителя инфекции.
Какие микроорганизмы могут обнаружить
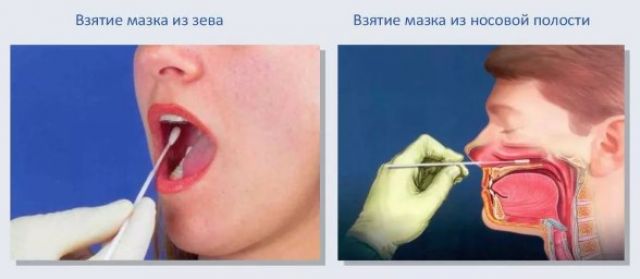
Как берут мазок на коронавирус из зева (горла), носа, слюны: правильная техника
Для взятия мазка из зева (глотки, горла) или полости носа нужны специальные пробирки с завинчивающейся крышкой и палочки (тупферы), а для сбора слюны или мокроты пациенту на руки выдают только стерильный контейнер. Для того, чтобы получить как можно более точный результат, необходимо завести тупфер на максимальную глубину, но так, чтобы не травмировать полость носа или ротовую, не вызвать рвотный рефлекс, кашель или чихание.
Медперсонал перед допуском к забору биоматериала для анализа ПЦР на коронавирусную инфекцию проходит специальный инструктаж. При контакте с потенциальным зараженным предусматривают особые меры защиты (респиратор, защитный экран или очки, противочумный костюм, латексные перчатки).
Как взять мазок на коронавирус
В некоторых лабораториях ввели бесконтактный метод диагностики на коронавирус – пациенту выдается пробирка с тупфером, и медработник инструктирует его, как взять мазок самостоятельно.
Для этого достают ватную палочку и нею проводят по слизистой рта круговыми движениями с максимально возможным нажимом. При этом не должно возникать боли или дискомфорта, но прижимать тупфер необходимо как можно плотнее. Другой палочкой проводят в носовых ходах, причем нужно завести ее поглубже. Оба мазка помещают в одну пробирку, чтобы создать как можно более высокую концентрацию вируса (при его наличии).
Кто берет анализ
Анализ берет медицинский работник, прошедший инструктаж по требованиям инфекционной безопасности и санитарно-эпидемическому режиму. Это может быть медицинская сестра, фельдшер, лаборант
Сама техника забора материала не представляет особой сложности, важно только соблюдать меры предосторожности для защиты от заражения
При бесконтактном способе на дом отправляют иногда только курьера лаборатории, а пациент получает распечатку по правилам проведения мазка. В таких случаях он сам берет у себя пробу, подписывает пробирку, закрывает, запечатывает в конверт и отдает курьеру. Ошибочное взятие биоматериала возможно, но от него не застрахован даже медработник, поэтому обычно тестирование проводится минимум дважды.
Может ли взять скорая
Скорая помощь не берет мазки на коронавирус, так как в ее задачи не входит лабораторная диагностика. Врачи приезжают на экстренные случаи, поэтому их не нужно вызывать, чтобы пройти обследование.
Скорая помощь требуется пациентам с высокой температурой тела (от 38,5 градусов), одышкой, когда она появляется в покое, а также с внезапной слабостью. Если у специалиста после осмотра появилось подозрение на коронавирусную пневмонию, то больного доставляют в инфекционное отделение на томографию (КТ) или рентгенографию, там же и берут мазки для ПЦР-исследования.
Как транспортировать
Транспортировать мазки на коронавирус нужно в специальном термостате, поддерживающем температуру от +2 до +8 градусов. Такой температурный режим необходим, если анализ будет проведен не более чем за 5 дней, а при необходимости доставки в отдаленную лабораторию применяется замораживание при минус 20 градусах.
Коробки (биксы) с пробирками должны герметично закрываться, при необходимости опечатываться и сопровождаться заполненной документацией. Каждая пробирка подписывается отдельно.
Какими методами проводят тест?
Важно использовать правильную методику для определения наличия или отсутствия ковида в организме. Разработано 2 основных методики, которые отличаются высокой специфичностью
Проводят следующие исследования:
- ПЦР — молекулу covid-19 многократно удваивают, чтобы распознать генетический материал;
- ИФА — распознает комплекс антиген-антитело, выявляет не сам возбудитель, а иммунную реакцию, направленную против его действия.
Анализ можно выполнять в домашних условиях и лаборатории. Чтобы применить его дома, покупают специфические тест-системы. В набор входит скарификатор, при помощи которого делают небольшое отверстие в подушечке пальца.
Выделенную кровь капают в первое окошко на тесте. Во второе помещают реагент из набора (контрольный образец). Благодаря анализу получают данные:
-
наличие иммуноглобулинов M — острая стадия заболевания, когда коронавирус находится в организме;
- иммуноглобулины G — иммунологические клетки памяти, защищающие от повторного заражения (вирус ранее был у человека, сформировался иммунитет);
- отрицательно — отсутствуют иммуноглобулины обоих типов, пациент не был заражен covid-19 последние 2-3 месяца.
Экспресс-тесты используют на основе анализа ИФА. Более достоверным методом считается ПЦР. Но он обнаруживает только острую стадию болезни и весь период содержания ковида в крови. Если нужно определить антитела, применим ИФА.