Что происходит с легкими при коронавирусе
Содержание:
- Лекарства
- Народные средства
- Как восстановить легкие после коронавируса
- Есть ли возможность уменьшить проблемы с легкими во время коронавируса
- Как проверить легкие на коронавирус?
- Как понять, что поражены легкие при коронавирусе: основные симптомы
- Основные правила реабилитации
- Лечение
- Диагностика пневмонии
- Боль после выздоровления
- Болят ли легкие при коронавирусе?
- Кто переносит коронавирус в легкой форме
- Симптомы по дням при легком течении коронавируса
- Реабилитационный период
- Лечение фиброза легких: что принимать
- Как предотвратить фиброз легких при коронавирусе
Лекарства
Фото: ravenna24ore.it
Основными препаратами, используемые в лечении фиброза легких, являются:
- глюкокортикоиды;
- цитостатики;
- антифиброзные средства.
Назначение глюкокортикоидов системного действия (преднизолона, дексаметазона) облегчает общее состояние организма. Также считается, что препараты данной группы способны влиять на замещение нормальной легочной ткани соединительной, затормаживая этот процесс. Однако имеется и отрицательная сторона приема глюкокортикоидов. В лечении фиброза глюкокортикоиды назначаются на длительный промежуток времени, в некоторых случаях курс приема может достигать до 3 месяцев. Такой продолжительный прием опасен развитием побочных эффектов. К ним относятся:
повышение артериального давления, что в особенности опасно для людей, страдающих артериальной гипертензией. На фоне приема глюкокортикоидов может наступить резистентность к раннее подобранной антигипертензивной терапии;
обострение язвенной болезни желудка или двенадцатиперстной кишки;
остеопороз, который приводит к повышенной ломкости костей;
увеличение массы тела;
гипергликемия
Поэтому, принимая глюкокортикоиды, важно следить за уровнем гликемии
Особое внимание необходимо уделять людям, имеющим сахарный диабет.
Появление перечисленных симптомов служит причиной обращения к лечащему врачу, который, в свою очередь, или корректирует дозировку препарата, или производит его отмену.
Применение цитостатиков (азатиоприна, циклофосфамида) также сопровождается некоторыми побочными эффектами: нарушается функция половых желез, происходит угнетение гемопоэза, наблюдаются нежелательные эффекты со стороны желудочно-кишечного тракта, нефро- и гепатотоксичность. Наиболее щадящим в этом плане препаратом данной группы является азатиоприн. Данный препарат способен блокировать клеточное деление и перерождение тканей в фиброзную, что имеет значительную роль в лечении фиброза легких. Прием препарат категорически запрещается в период беременности и лактации, также нежелателен при имеющейся почечной или печеночной недостаточности.
Также к антифиброзным препаратам относится колхицин, который способен угнетать выработку фибронектина. При длительном приеме можно обнаружить картину миелосупрессии, то есть снижение в крови лейкоцитов, а также не редким случаем является тромбоцитопения (снижение тромбоцитов), временная алопеция, миопатия, периферические невриты и т.д.. Препарат противопоказан при выраженном нарушении функций печени и почек, сердечно-сосудистой патологии, гнойных инфекциях, беременности и лактации. Во всех остальных случаях использование препарата оправдано.
Народные средства
Фото: narodnimisredstvami.ru
В первую очередь следует выполнять мероприятия, направленные на предотвращение развития фиброза легких. Во многих случаях к фиброзу легких приводят заболевания дыхательной системы, в частности пневмония, которая может привести к замещение легочной ткани на соединительную при отсутствии лечения, самостоятельной отмены пациентом антибактериальной терапии, не соблюдении рекомендаций врача
Поэтому крайне важно при появлении первых симптомов заболевания не пренебрегать своими состоянием, а обратиться к специалисту и строго следовать его назначениям. Кроме того, такие заболевания, как хронический бронхит с явлением бронхообструкции, бронхоэктатическая болезнь легких, хроническая обструктивная болезнь легких, при длительном течении процесса также могут привести к развитию фиброза
Учитывая это, важно избегать факторов, воздействие на организм которых приводит к обострению процесса. С этой же целью рекомендуется ежегодная вакцинация против гриппа. Людям, вынужденным длительное время использовать антиаритмические препараты, необходимо внимательно относиться к появлению симптомов со стороны органов дыхания. В случае их обнаружения следует незамедлительно обратиться за помощью к врачу, а также настоятельно рекомендуется не забывать о ежегодном прохождении рентгенологического исследования органов грудной клетки.
Отдельное внимание нужно уделить людям, работающих на производствах с профессиональными вредностями. Длительно вдыхание органической и неорганической пыли приводит к развитию заболеваний легких, в конечном итоге приводящих к фиброзу
Поэтому не стоит пренебрегать техникой безопасности, в частности использованием специальных приспособлений, защищающих верхние отделы дыхательной системы.
Рецепты народной медицины в некоторой степени помогают облегчить общее состояние человека, страдающего фиброзом легких. Например, прекрасным эффектом обладает отвар из ягод шиповника и корня девясила. Для его приготовления следует измельчить перечисленные компоненты, затем 4 столовые ложки сухого сырья залить 4мя стаканами воды и поставить на медленный огонь. После закипания следует подержать на огне еще в течение 15 мин. Затем полученный отвар заливается в термос и настаивается 3 часа, после чего тщательно процеживается. Рекомендуется принимать по половине стакана 3 раза в день перед едой. Курс прием составляет от 1 до 2 месяцев
Важно не прерывать курс приема и всегда иметь под рукой готовое средство. Комбинация из шиповника и девясила способствует разжижению мокроты, тем самым облегчается ее отделение
Кроме того, данный отвар защищает легочную ткань от воспалительных процессов.
Также широко используется рецепт с использование анисового семени. Для приготовления данного средства следует предварительно подготовить 1 столовую ложку анисовых семян, которые заливаются 1 стаканом холодной воды. Полученная смесь ставится на огонь и доводится до кипения, после чего сразу же убирается с плиты. Рекомендуется употреблять полученное средство по половине стакана 1 раз в день.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания .
Как восстановить легкие после коронавируса
Для того, чтобы восстановить легкие после перенесенного коронавируса COVID-19, используют дыхательную гимнастику, лечебную физкультуру, ингаляции и другие методики физиотерапии, медикаменты.
Дыхательная гимнастика
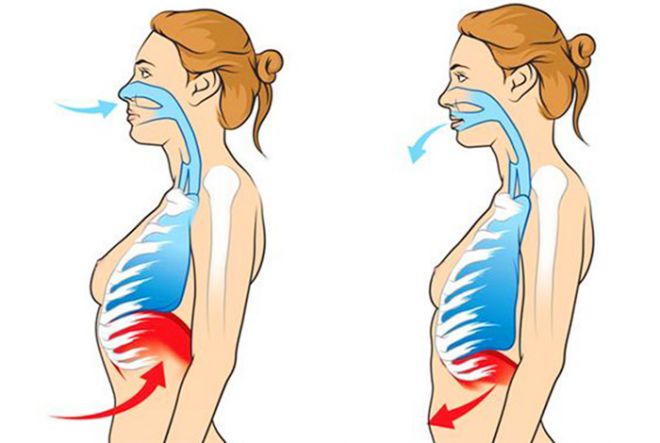 Дыхательная гимнастика
Дыхательная гимнастика
Упражнения на дыхание начинают как можно раньше, чаще всего еще в стационаре. На первых порах используют две дыхательные техники – глубокое и медленное дыхание животом, его задача включить в цикл вдохов и выдохов диафрагмальную мышцу. Для этого вдыхают животом из положения лежа на спине, выпячивая брюшную стенку, а на вдохе живот должен опускаться, как можно глубже.
Второе упражнение лучше делать полусидя, когда грудная клетка находится на высоких подушках. На вдохе нужно постараться, как можно больше раскрыть грудь, отводя плечи назад, а на выдохе их переводят вперед и сжимают грудную клетку. Каждое из упражнений выполняют по 5-7 раз в зависимости от самочувствия, но каждый день нужно сделать не менее 3-4 циклов активного дыхания.
Эти упражнения дополняют надуванием воздушных шариков или детских игрушек, пусканием пузырей через трубочку в стакан воды.
 Упражнение «Надувание воздушного шарика»
Упражнение «Надувание воздушного шарика»
Затем, уже в домашних условиях, начинают практиковать задержку дыхания вначале на вдохе, а потом на выдохе, постепенно увеличивая ее продолжительность. Используют и упражнения на попеременное дыхание одной, потом другой ноздрей. Полезны дыхательные методики полного йоговского дыхания, упражнения пранаямы (с контролем циклов вдоха-выдоха).
Лечебная физкультура

Для разработки мышц грудной клетки и улучшения кровообращения в легких выполняют:
- круговые движения плечами вперед и назад;
- подъем плеч к ушам с резким сбросом на выдохе;
- повороты туловища в положении стоя вправо и влево (на повороте выдох, при возвращении в исходное положение вдох);
- подъем рук за голову (согнуть в локтях) и резкое опускание с выдохом вниз;
- круговые движения туловищем.
Все движения делают в комфортном темпе и начинают с небольшого числа повторений (3-7 раз) с плавным повышением нагрузки.
Ингаляции
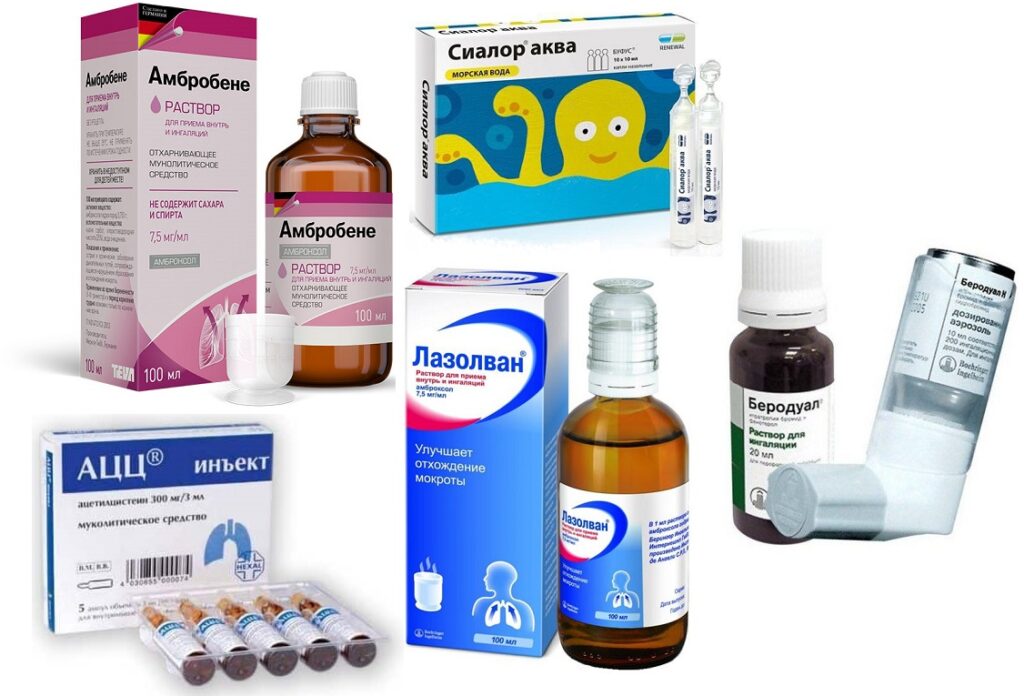
Для ингаляций обязательно использовать небулайзер, так как обычные паровые процедуры испаряют только крупные капли, не попадающие в легкие. В зависимости от степени тяжести и вида остаточных явлений после перенесенной пневмонии для процедур готовят растворы с:
- антисептиками (Хлорофиллипт, Мирамистин);
- разжижающими мокроту (АЦЦ, Сода-буфер);
- морской водой (Маример, Сиалор Аква);
- бронхорасширяющими (Вентолин, Беродуал);
- откашливающими (Лазолван, Амбробене).
Физиотерапия
При необходимости рассасывания очаговых уплотнений в легких после коронавируса могут быть использованы методы физиотерапии:
- массаж грудной клетки;
- УВЧ;
- синусоидально-модулированные токи;
- электрофорез с ферментами (Трипсин, Химотрипсин).
Медикаментозная терапия при фиброзе легких
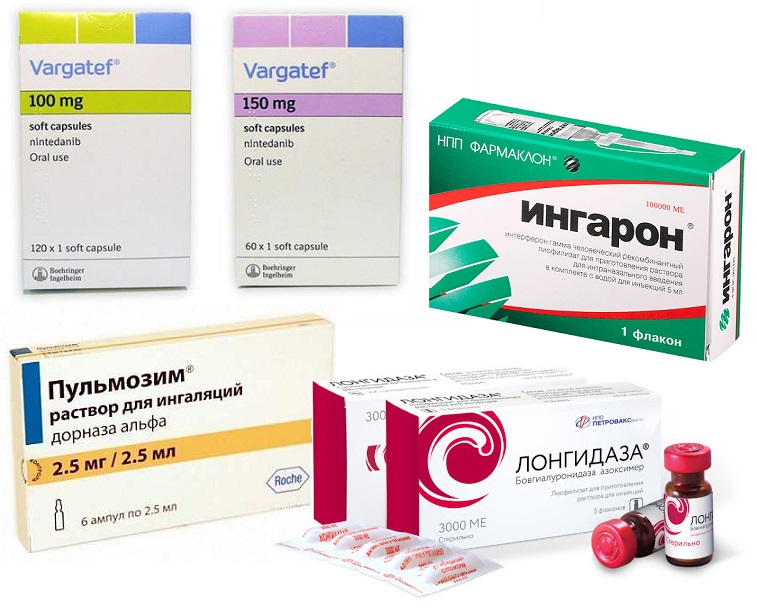
Для повышения эластичности легочной ткани при фиброзе легких могут быть использованы препараты:
- гамма-интерферон (Ингарон),
- Лонгидаза,
- Пульмозим,
- Варгатеф.
Их назначает только врач и применение проводят под контролем состояния легких. В комплексе восстановительной терапии используют витамины В6 и Е.
Есть ли возможность уменьшить проблемы с легкими во время коронавируса
Чтобы снизить риск повреждения легких во время коронавируса COVID-19, необходимо придерживаться всех рекомендаций по профилактике заражения (ограничение контактов с теми, кто может быть источником инфекции). Это означает, что чем меньше вирусов проникнет в организм, тем легче будет течение заболевания, а значит, больше возможностей для борьбы с ними у иммунной системы.
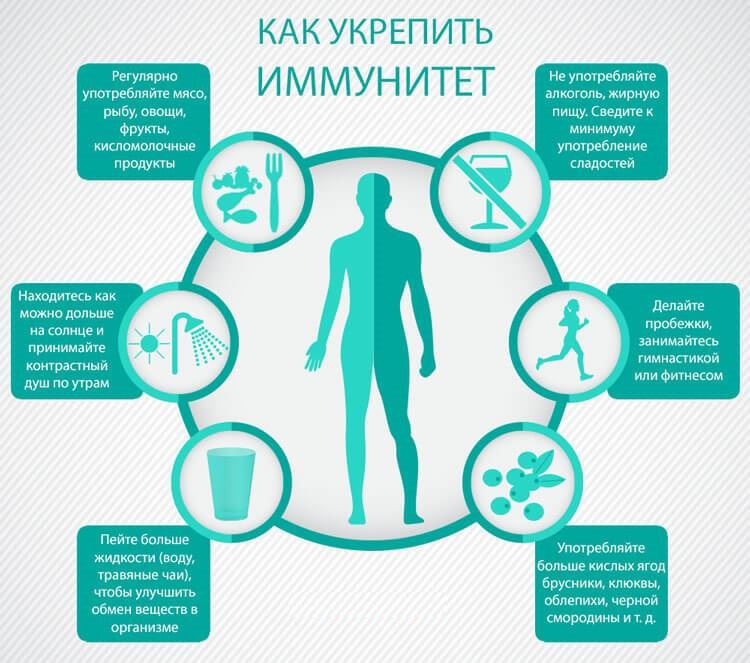
Улучшают шансы на сохранение здоровья легких:
- отказ от курения;
- профилактические курсы лечения сопутствующих болезней, особенно при хронической бронхолегочной патологии;
- контроль показателей артериального давления и сахара крови при гипертонии и сахарном диабете;
- регулярные занятия лечебной и дыхательной гимнастикой.
Для укрепления иммунитета используют народные средства:
- чай из плодов шиповника, черной смородины, калины, облепихи (столовая ложка измельченных ягод на стакан кипятка) пить по 2-3 стакана в день;
- тертый имбирь с лимоном и медом в равных частях, принимать по столовой ложке 3 раза в день, запивать теплой водой;
- мед и цветочную пыльцу (по чайной ложке) растворить в 50 мл воды комнатной температуры, пить натощак утром;
- настойка прополиса – 15 капель на 50 мл воды или молока один раз в день;
- отвар из зерен овса – стакан зерен залить 2 литрами кипяченой воды на 8 часов (на ночь), потом варить на медленном огне 1,5 часа, принимать по 0,5 стакана 3 раза в день, хорошо добавлять мед или варенье из сосновых шишек.
Высокой эффективностью обладает спелеотерапия (соляные ингаляции в специальных комнатах), но перед началом сеансов необходима индивидуальная консультация врача. С профилактической целью используют и хвойные ванны, баню, сауну при отсутствии противопоказаний.
Легкие при коронавирусе поражаются из-за развития вирусной пневмонии, при обширных участках остаются очаги разрастания соединительной ткани, что проявляется ухудшением дыхания. Для восстановления функции применяют дыхательную гимнастику, ингаляции и другие физиопроцедуры.
Как проверить легкие на коронавирус?
Признаки коронавирусной инфекции, как показывает медицинская практика, не у всех появляются сразу. Человек может чувствовать себя достаточно хорошо на протяжении длительного времени. В то же время разрушение тканей легких может уже начаться к этому времени и достигать 20, а иногда и 30%. Наиболее показательный метод определения изменений в органе дыхания — компьютерная томография (КТ). Но если она недоступна, то нужно знать, как можно понять, что поражены легкие при коронавирусе без температуры и прочих очевидных симптомов, как самому определить степень повреждения.
Мало кому хочется делать довольно недешевое обследование из любопытства, если нет никаких предпосылок для этого. Признаки, позволяющие узнать, что поражены ткани легких при коронавирусе:
- слабость, заторможенность и одышка;
- дискомфорт при дыхании и хрипы;
- сложности при попытке сделать вдох;
- боль в груди;
- снижение содержания кислорода в крови.
При одышке человек делает более 25 дыхательных движений в минуту, при норме 12-20. Трудности с дыханием возникают не только во время незначительных физических нагрузок, но и при разговоре и даже в состоянии покоя. Так как легочная ткань не имеет болевых рецепторов, пациент не испытывает на начальных стадиях четкой и сильной боли. В случае прогрессирования патологии человек чувствует боль в груди, которая может распространиться на плечо или спину. Также можно измерить уровень кислорода в крови в домашних условиях с помощью пульсоксиметра:
- норма насыщения составляет 95-99%;
- в случае 94% необходимо проконсультироваться с врачом;
- госпитализация требуется, если содержание кислорода в ткани сократилось до 92%.
Этот прибор позволяет лишь предварительно оценить состояние легких. Для постановки точного диагноза требуется более сложное медицинское оборудование.
Как понять, что поражены легкие при коронавирусе: основные симптомы
Симптомы появляются не сразу. Человек может хорошо себя чувствовать достаточно длительное время. При этом разрушение легких уже началось и может достигать 20-30%. Самый показательный способ увидеть изменения в грудной клетке — компьютерная томография (КТ). Но многих интересует, как определить степень поражения самостоятельно, ведь КТ — достаточно дорогостоящее исследование. Да и делать томографию «для интереса» не нужно, если нет выраженных симптомов.
Признаки осложнения заболевания при коронавирусе:
- слабость и одышка;
- дискомфорт и хрипы при дыхании;
- выраженный ограниченный вдох;
- боль в груди;
- снижение уровня кислорода в крови.
При одышке человек совершает более 25 дыхательных движений в минуту, при норме — 12-20. Затруднение дыхания появляется не только при легких физических нагрузках, но и во время разговора и даже в покое. Так как в легочной ткани нет болевых рецепторов, сами органы не болят. Человек ощущает боль в грудной клетке, которая может переходить в плечо или спину.
Также в домашних условиях можно измерить содержание кислорода в крови с помощью пульсоксиметра:
- нормой считается сатурация 95-99%;
- при 94% необходимо проконсультироваться с врачом;
- при снижении до 92% показана срочная госпитализация.
Такой прибор позволяет дать только предварительную оценку состояния легких. Постановка точного диагноза требует более сложного медицинского оборудования.
Основные правила реабилитации
Как восстановиться после коронавируса, будет полезно знать не только переболевшим, но и здоровым взрослым людям. Есть рекомендации пациентам, которые хотят вернуть себе силы, как это было до болезни. Диета обязательна для восстановления после COVID-19. Это особенно касается пациентов, которым пришлось проходить интенсивную терапию по причине дыхательной недостаточности
Важно сделать акцент на продуктах, в которых содержатся:
- витамин D;
-
цинк;
- селен;
- магний.
Другими важными компонентами являются цинк и селен. Цинк обеспечивает оптимальную работу всех органов и систем. Он применяется в качестве вспомогательного элемента для лечения осложнений коронавируса. Микроэлемент препятствует воспалению, обладает направленным действием против COVID-19. Селен повышает иммунитет, нормализует работу дыхательной системы и препятствует дисфункции легких.
Занятия не должны быть интенсивными. Максимальная продолжительность в первый месяц должна составлять не более получаса. Можно ходить, кататься на велосипеде. Силовые упражнения можно добавить через пару месяцев. Если вы чувствуете себя хорошо, можно приступить к ним и раньше. Хорошо действуют на людей, перенесших COVID-19, махи руками, наклоны туловища в стороны и прочие стандартные упражнения.
В зависимости от формы болезни и того, насколько крепкий у человека иммунитет, для реабилитации может потребоваться от 14 дней до 1 месяца. Ген вируса у людей с неосложненным течением COVID-19 может выделяться еще на протяжении недели после выздоровления. Легочная ткань при этом не меняется. Людям, которые пережили осложненный вариант коронавируса, может потребоваться до 3 месяцев для полного восстановления.
Лечение
Все указанные ниже лекарственные средства могут быть применены для лечения коронавирусной инфекции и ее осложнений, но на сегодняшний момент полная доказательная база их эффективности отсутствует.
Внимание! Самолечение запрещено. Препараты подбираются только лечащим врачом на основании результатов обследования.. Этиотропная терапия (та, что влияет на возбудителя и его возможность размножаться) основывается на применении препаратов:
Этиотропная терапия (та, что влияет на возбудителя и его возможность размножаться) основывается на применении препаратов:
- Интерферона;
- Хлорохина;
- Гидроксихлорохина;
- комбинации Лопинавира+Ритонавира;
- комбинации Азитромицина+Гидроксихлорохина.
- Умифеновира, Ремдесивира, Фавипиравира (на стадии клинических испытаний).
Бактериальная пневмония на фоне COVID-19 устраняется антибиотиками. При тяжелом течении заболевания до результатов микробиологического исследования назначают Амоксиклав, Левофлоксацин, Цефотаксим. Если результат показал наличие золотистого стафилококка – Линезолид или Ванкомицин в комбинации с Азитромицином или Левофлоксацином. Присоединение пневмококка – Меропенем + Ципрофлоксацин или Левофлоксацин.
При необходимости назначаются муколитики, бронхолитические и прочие средства. Обязательно активно мобилизовать пациента на ранних стадиях заболевания, когда это безопасно, чтоб уменьшить вероятность дополнительных осложнений.
- COVID-19. Национальный Медицинский Исследовательский центр им. В.А. Алмазова. Институт Медицинского образования. Кафедра внутренних болезней (зав. каф. Салогуб Г.Н.), http://education.almazovcentre.ru/wp-content/uploads/2020/04/Pnevmonii-COVID-19-NMITC-im-VA-Almazova.pdf
- Министерство здравоохранения Российской Федерации (https://minzdrav.gov.ru)
- Всемирная организация здравоохранения (https://www.who.int/ru)
- ФГБВОУ ВО «Военно-медицинская академия имени С.М. Кирова» Министерства обороны Российской Федерации (https://vmeda.mil.ru/)
Диагностика пневмонии
По одной лишь боли за грудиной, одышке, повышенной температуре тела невозможно с точностью сказать, что у пациента пневмония. Подобные признаки могут возникать при бронхите, трахеите, других патологиях. Поэтому важна своевременная диагностика, направленная на определение диагноза.
-
Общий анализ крови. При пневмонии увеличивается количество лейкоцитов, СОЭ, тромбоцитов. Уровень эритроцитов сильно снижается из-за дыхательной недостаточности, гипоксии.
-
Общий анализ мочи. Если воспалительный процесс в организме сильный, повышается число лейкоцитов. Другие показатели остаются в норме.
-
Аускультация. Жесткость, хрипы прослушиваются в легких.
-
Рентгенография. Определяются участки затемнения легочной ткани.
- КТ. При просвечивании легочных тканей видно с точностью, где локализован очаг поражения. Тест рекомендован, если данные по рентгенографии не точные.
Полученные результаты относят лечащему врачу. Самостоятельно пациент может понять, что в его организме происходят негативные процессы, но определить диагноз может только пульмонолог. После определения локализации поражения назначают лекарственную, физиотерапевтическую терапию, они являются основными. Дают общие рекомендации.
Боль после выздоровления
Когда человек болеет коронавирусной инфекцией, вызвавшей пневмонию, у него поражаются легкие. Если происходит продолжительный воспалительный процесс, нормальные альвеолярные ткани замещаются рубцовыми. Это осложняет функциональность респираторного тракта, повышает риск рецидива covid-19 или заражения другими вирусами.
Рубцов на легких может быть много. Это причиняет пациентам дискомфорт. Они описывают состояние следующим образом:
-
затрудненность вдоха, невозможно сделать его полной грудью;
- ощущение нехватки воздуха при небольших вирусных инфекциях;
- уменьшение количества эритроцитов и гемоглобина в крови, что приводит к бледности, вялости больного.
Если у человека не обнаруживается новой вирусной патологии, коронавирус полностью отступил, никакой боли за грудиной появляться не должно. Нормальное самочувствие возникает даже у пациентов, которые приобрели множественные рубцы на легких. Они не содержат нервных волокон, поэтому никаких болевых импульсов в ЦНС не направляется.
Если больной повторно описывает дискомфортные ощущения за грудиной, это повод показаться пульмонологу. Лучше пройти дополнительное обследование на рентгенографии или КТ, чтобы исключить риск осложнений. Кроме коронавируса существует множество заболеваний, которые требуется выявлять своевременно.
Болят ли легкие при коронавирусе?
Сама по себе легочная ткань не дает острой боли. В ней минимальное количество нервных окончаний и все они отвечают за регуляцию процессов газообмена. Рецепторов, отвечающих за передачу болевого импульса в головной мозг тут очень мало. Поэтому болеть легкие при коронавирусе начинают не сразу, не в тот момент, когда возбудитель внедряется в клетки и пожирает их, приспосабливает для своего комфортного проживания и размножения. Боль приходит позже, когда начинается воспалительный отек и инфильтрация тканей. Происходит растяжение серозных оболочек (плевры). И тут появляются тупая боль со стороны спины.
Часть пациентов отмечают ощущение напряжения в области диафрагмы. Многих интересует вопрос, как при коронавирусе болят легкие, какие при этом ощущения
Обратите внимание на следующие ощущения:
- вы чувствует, как будто легкие расширились внутри грудной клетки и давят изнутри на легкие;
- при совершении глубокого вдоха неприятные ощущения выпирания появляются выше ключиц около боковой поверхности шеи;
- при кашле возникает боль между ребрами (это говорит о перенапряжении дыхательной мускулатуры);
- при попытке резко и глубоко вдохнуть воздух начинается кашель;
- при длительном нахождении в статичном положении (например, лежа), возникает ощущение, что легкие «горят», как от дыхания на морозе иди после длительного бега.
При всех этих проявлениях важно вызвать врача на дом, чтобы он с помощью аускультации оценил воздушную проводимость легочной ткани. При необходимости будет назначен рентгенографический снимок, который и позволит установить коронавирусную пневмонию
Всегда обращайте внимание на целостную клиническую картину. Если у вас просто болят легкие или вам кажется, что это так, а сопутствующие клинические признаки отсутствуют, то это не повод для паники
Болеть спина и грудная клетка в целом могут не только по причине поражения легочной ткани. Очень часто это указывает на перенапряжение межреберной мускулатуры, защемление нервов, последствия травмы и т.д.
Кто переносит коронавирус в легкой форме
COVID 19 у людей протекает очень по-разному. Иногда пожилые люди переносят инфекцию с минимальными симптомами, а иногда у молодых пациентов развивается дыхательная недостаточность. Тем не менее, на основании данных статистики считается, что коронавирус может пройти в легкой форме с большой вероятностью:
- у детей;
- у людей молодого и среднего возраста до 50 лет;
- у тех, кто не имеет хронических заболеваний и обладает хорошей иммунной системой, адекватно реагирующей на внешнюю угрозу.
Хотя крепкие и здоровые люди могут заболеть в тяжелой форме, случается такое нечасто, обычно недуг проходит с незначительными симптомами. Иногда пациенты и вовсе узнают о перенесенном COVID 19 уже постфактум.
Внимание! Пациенты с легкими симптомами заболевания коронавирусом или без признаков недуга находятся вне группы риска. Но они представляют особенную опасность для окружающих, так как могут способствовать распространению инфекции, даже не подозревая об этом.
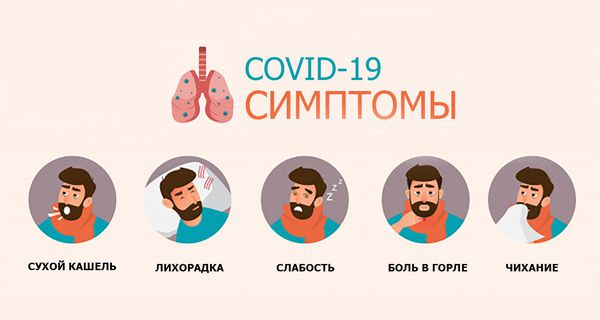
Симптомы по дням при легком течении коронавируса
Первый день
Первые симптомы при легкой форме коронавируса у многих заболевших следующие:
- немного повышена температура тела (от 37.1 до 37.5), ухудшение самочувствия (часто);
- тупые тянущие боли или слабость мышц;
- заложенный нос (довольно часто).
Второй и третий день
- Отмечается легкий поверхностный кашель (часто);
- отсутствие обоняния (этот симптом встречается очень часто), в то время как характерных для насморка обильных выделений из носа также нет;
- одновременно с обонянием или чуть позже пропадает способность к ощущению и различению вкусовых качеств пищи (часто);
- температура тела сохраняется в значениях 1-го дня (часто);
- отмечаются изменения в работе пищеварительного тракта, возникает тошнота и диарея (часто).
Пятый–шестой день
Симптомы заболевания становятся менее выраженными. Улучшается общее состояние пациента, но температура иногда еще немного повышена и запахи пока не ощущаются.
С 10-го по 14-й день
Наступает выздоровление.
Реабилитационный период
Период восстановления после воспаления легких на фоне Covid-19 включает занятия дыхательной и обычной гимнастикой, ингаляции, физиотерапевтические процедуры, лекарственные средства.
 Лечение коронавирусной пневмонии в каждом случае подбирается индивидуально
Лечение коронавирусной пневмонии в каждом случае подбирается индивидуально
Среди последних обычно применяются Ингарон на основе гамма-интерферона, Лонгидаза, Пульмозим, Варгатеф. В качестве дополнительной терапии назначаются витамины группы В и Е. Медикаментозное лечение призвано повысить эластичность ткани легких при фиброзе.
Дыхательная гимнастика
К упражнениям на дыхание врачи советуют приступать как можно раньше, желательно, еще в стационаре. В первое время практикуют две техники – дыхание животом и грудной клеткой. Первое упражнение имеет своей целью включить в дыхательный цикл мышцу диафрагмы.
Выполняется оно так: человек лежит на спине, сильно выпятив живот, затем вдыхает, одновременно опуская брюшную стенку. На выдохе брюшина снова «надувается», насколько это возможно. Чтобы контролировать движения, руки кладут на живот. При опускании нужно стараться «достать» животом спину.
Дышать грудной клеткой предпочтительнее в положении полусидя, подложив под спину подушки. На вдохе грудь максимально расширяется, плечи отводятся назад. На выдохе плечи возвращаются обратно вместе со сжатием грудной клетки.
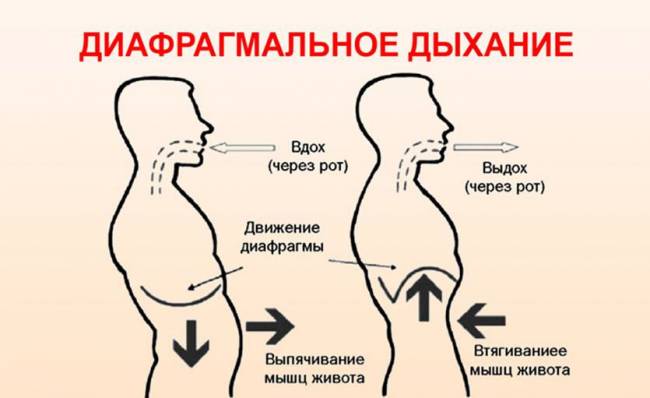 Диафрагмальное дыхание – это самый простой и доступный способ наполнить организм кислородом и энергией
Диафрагмальное дыхание – это самый простой и доступный способ наполнить организм кислородом и энергией
И первое, и второе упражнение делают по 5-7 раз, по силам, но ежедневно рекомендуется выполнять не менее 3-4 активных дыхательных циклов. Полезно надувать воздушные шары, пускать мыльные пузыри или просто дуть в трубочку, установленную в стакане воды.
После выписки из больницы в домашних условиях делают упражнения на задержку дыхания – сначала на вдохе, а позже на выдохе. Время задержки постепенно увеличивается. Практикуют и чередующееся дыхание то одной, то другой ноздрей, закрывая при этом другую.
Лечение фиброза легких: что принимать
Ткани, которые уже подверглись склерозированию, восстановить невозможно. Но для обеспечения нормального самочувствия достаточно и обширной рабочей области легких. Чтобы максимально сохранить функциональные ткани и остановить фиброз, нужно своевременно приступить к реабилитации, которая включает и медикаментозную терапию. На период восстановления пациенту могут назначать такие препараты:
- витаминотерапия (фолиевая кислота, витамины B6 и E);
- Мукалтин – 1-2 таблетки ежесуточно 2 недели;
- Лонгидаза – инъекции или свечи по 3000 ЕД;
- Пентоксифиллин – 400 мг на протяжении месяца;
- Пантопразол – 20 мг перед сном (обязательно сочетать со Спарексом).
Дополнительно включают физиотерапевтические методики и ЛФК. Отдельные лекарственные препараты могут прописать для применения через небулайзер. Также специалисты рекомендуют обильное питье, включающее клюквенный морс или компоты из сухофруктов. Через год после реабилитации обязательно пройти контрольную компьютерную томографию, которая покажет, насколько подействовала терапия.
Как предотвратить фиброз легких при коронавирусе
Специфического лечения COVID 19 пока не существует, поэтому тяжесть протекания инфекции у конкретного пациента во многом зависит от «везения», а точнее, от состояния иммунитета. Предотвратить обширную пневмонию и фиброз можно, если заметить заболевание на ранних стадиях и немедленно начать симптоматическую терапию под контролем врача.
В период эпидемии риск фиброза при коронавирусе снижают:
- отказ от вредных привычек, в частности, курения;
- контроль за артериальным давлением и показателями сахара в крови;
- регулярные занятия дыхательной гимнастикой и лечебной физкультурой.
Профилактическими упражнениями для здоровой работы дыхательной системы лучше заняться заблаговременно
В случае уже перенесенной пневмонии необходимо уделить внимание мероприятиям, направленным на восстановление работы легких:
- дыхательным упражнениям и разработке мышц грудной клетки и диафрагмы;
- ингаляциям антисептическими средствами — Мирамистином, АЦЦ, Маримером, Амбробене в зависимости от назначений врача;
- физиотерапии — электрофорезу, УВЧ, синусоидально-модулированным токам;
- массажу грудной клетки.
Также врач может назначить медикаменты, повышающие эластичность легочных тканей при фиброзе — Пульмозим, Ингарон, Лонгидазу и другие. Положительное воздействие на дыхательные органы оказывают витамины В6 и Е.
При фиброзе легких как последствии коронавируса следует регулярно проходить рентген. Это позволит фиксировать любые изменения и при необходимости корректировать восстановительную терапию.
Совет! Для улучшения работы легких полезно регулярно надувать воздушные шарики, объемы дыхания при этом постепенно увеличиваются.