Описание протоколов лечения коронавируса
Содержание:
Распространение COVID-19 (эпидемиология)
Впервые о новом виде вирусной инфекции 2019-nCoV заговорили в средине декабря 2019 года. Так, один из первых врачей — Ли Вэньлян рассказал о новом коронавирусе во время исследования возбудителя атипичной пневмонии у множества больных, вспышка которой и произошла в конце 2019 в г. Ухань (провинция Хубей, Китай).
Неприятным фактом стало то, что в отличие от большинства инфекционных заболеваний, при COVID-19 человек становится заразным для окружающих еще до появления первых признаков болезни, из-за чего коронавирус 2019-nCoV молниеносно распространился на всю провинцию Хубей, далее Китай, и сегодня – во многие страны мира, уже унеся более тысячи человеческих жизней.
30.01.2020 ВОЗ признала ситуацию со вспышкой и стремительным распространением 2019-nCoV чрезвычайной ситуацией международного значения.
По половому признаку отличий нет – инфекция одинаково поражает и мужчин, и женщин.
По состоянию на 14.02.2020 официально подтверждено 64456 случаев инфицирования человека, из которых выздоровело — 7155, умерло — 1384.
Наибольшее число зараженных людей было выявлено в Китае – 63 862 человека, и других странах Юго-Восточного региона Азии – Сингапуре (58), Таиланде (33), Японии (29), Южная Корея (28) и прочие.
В России на 14.02.2020 выявлено 2 заболевших на COVID-19 (оба жители КНР), и оба выздоровели. В Украине – 0 заболевших.
По состоянию на 21.12.2020 — в мире официально зафиксировано — 77 414 190 случаев инфицирования, из которых 54 309 251 человек выздоровели, а 1 703 549 умерли. В РФ коронавирус выявили у 2 877 727 жителей страны, в Украине — у 970 993.
Пандемия коронавируса SARS-CoV-2 в мире (онлайн статистика в режиме реального времени), последние новости
К летальным исходам в большинстве случаев привела дыхательная недостаточность из-за пораженных легких.
По половому признаку замечена большая летальность у мужчин, нежели у женщин. Так, согласно статистике1 от организации Global Health 50/50, смертность у мужчин в среднем на 50% выше, нежели у женщин. Как отмечают специалисты, у исследуемых присутствовали проблемы со здоровьем в виде хронического заболевания легких от курения, артериальная гипертензия (гипертония), диабет 2 типа. Выводы специалистов подтверждает и главный внештатный эпидемиолог МЗО РФ Н.Брико.
11.03.2020 ВОЗ присвоила коронавирусной инфекции COVID-19 значение — пандемия.
Важно!
Недопустимо применять комбинацию гидроксихлорохин + азитромицин самостоятельно. Она крайне опасна для сердца и повышает риск смерти (не от коронавируса).
Рекомбинантный интерферон альфа-2b для интраназального введения
Слово «рекомбинантный» означает полученный не из крови, а искусственно с помощью методов генной инженерии.
Торговые названия: Гриппферон, Виферон гель, мазь, Генферон лайт и др.
Однако, судя по дозировкам, которые указаны в рекомендациях, имеется ввиду Гриппферон: по 3000 МЕ интраназально (т.е. по 3 капли или 3 пшика в каждый носовой ход) 5 раз в день 5 дней.
Гриппферон, как гласит инструкция, обладает иммуномодулирующим, противовоспалительным, противовирусным действием. Предотвращает размножение вирусов, попадающих в организм через дыхательные пути.
Такая трактовка действия препаратов интерферона для местного применения критикуется некоторыми докторами. Говорят, что реально работающий интерферон – тот, который вводится парентерально. А интраназальное введение – что мертвому припарки. Нужной концентрации интерферона все равно не получишь, хоть залейся.
Так или иначе, его удобно применять, отпускается без рецепта, разрешен беременным, кормящим, маленьким детям.
Главное, народ в него верит, а вера и мертвого поднимет.
Умифеновир
Торговые названия: Арбидол, Арпефлю, Афлюдол.
Он подавляет способность вируса прицепиться к клетке хозяина, усиливает выработку интерферона и других участников иммунной защиты, повышает активность макрофагов – клеток, которые уничтожают врагов посредством пожирания.
Рекомендуется начать принимать его в течение 3 суток от начала болезни. Режим приема: по 200 мг 4 раза в день 5-7 дней.
Умифеновир включен в методические рекомендации лишь по причине сходства симптоматики Covid -19 (при легком течении) и других ОРВИ.
Китайцев, которые пробовали применять его в лечении больных, он не впечатлил.
Убедительных доказательств его эффективности нет.
Что касается других безрецептурных иммуномодуляторов, то они не упоминаются в рекомендациях, но говорится, что при легких формах заболевания следует включать в лечение препараты индукторов интерферона.
Многие практикующие врачи не видят в этом никакого смысла. Их эффективность, как и умифеновира, не доказана.
Но они у нас есть. И с каждым годом их армия пополняется, а продажи растут на радость производителям.
Складывается впечатление, что все популярные российские иммуномодуляторы — наше национальное достояние как водка или мат. «Фишка» отечественного здравоохренения, прости Господи.
Ну, не умеем мы лечить ОРВИ без них! Весь мир умеет, а мы не умеем! Может, российские вирусы – какие-то особенные? Или иммунитет россиян ниже плинтуса?
Одна наша соотечественница, будучи в Израиле, немного простыла, зашла в аптеку и спросила что-то противовирусное. Фармацевт на нее посмотрела, как на ненормальную. Противовирусными там лечат вирусный гепатит или ВИЧ. Но эти препараты – строго рецептурные.
Плазма антиковидная
Это плазма крови, полученная от выздоровевших пациентов, которая содержит готовые антитела к коронавирусу.
Ее вводят с 3-го по 7-й день от начала заболевания, либо при отсутствии улучшения в течение 3 недель, если все остальные методы оказались неэффективными.
Диагностика
Диагностика COVID-19 включает в себя:
- Анамнез, сбор жалоб, осмотр пациента;
- Осмотр слизистых ротоглотки, пальцпация лимфоузлов, прослушивание (аускультация) и перкуссия легких;
- Измерение температуры тела (термометрия);
- Пульсоксиметрия — измерение уровня кислорода в крови (сатурация) с помощью пульсового оксиметра;
- Согласно рекомендациям ВОЗ, главным методом диагностики является исследование биоматериалов пациента с помощью полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР);
- Общий и биохимический анализ крови, при которых может присутствовать абсолютная лимфопения, а также повышенные значения IL2, IL7, IL10, CSF3, CXCL10, MCP1, MIP1A, TNFα;
- Компьютерная томография (КТ);
- Рентгенография (рентген) органов дыхания, хотя для более точной диагностики отдается предпочтение КТ, т.к. в некоторых случаях регтген может не показать наличие воспаления легких;
- При симптомах острой дыхательной недостаточности определяется уровень газов в артериальной крови и уровень ее свертываемости (коагулограмма).
COVID-19 необходимо дифференцировать от пневмонии, вызванной иными болезнетворными микроорганизмами и гриппа, для чего можно использовать экспресс-тесты.
Самостоятельная диагностика COVID-19
Одной из проблем данного заболевания является длительный инкубационный период — до 14 дней, поэтому очень важно своевременно обратиться за специализированной диагностикой и медицинском помощью
Обратите внимание, что в сети распространяется информация, согласно которой, по неподтвержденным данным, Тайваньская и Японская группа врачей разработали специальную схему самодиагностики коронавируса: утром, на открытом воздухе сделайте глубокий вдох и задержите дыхание на 10 секунд. При отсутствии кашля, ощущений удушья, сильного дискомфорта за грудиной — наличие фибриновых отложений на легких отсутствует, Вы здоровы
Однако, официальные источники рекомендуют не доверять подобной самостоятельной диагностике здоровья, и при первых признаках болезни обратится к лечащему врачу, которые при необходимости и подозрении заражения коронавирусом направит на сдачу экспресс-тестов для подтверждения или опровержения диагноза коронавирусной инфекции.
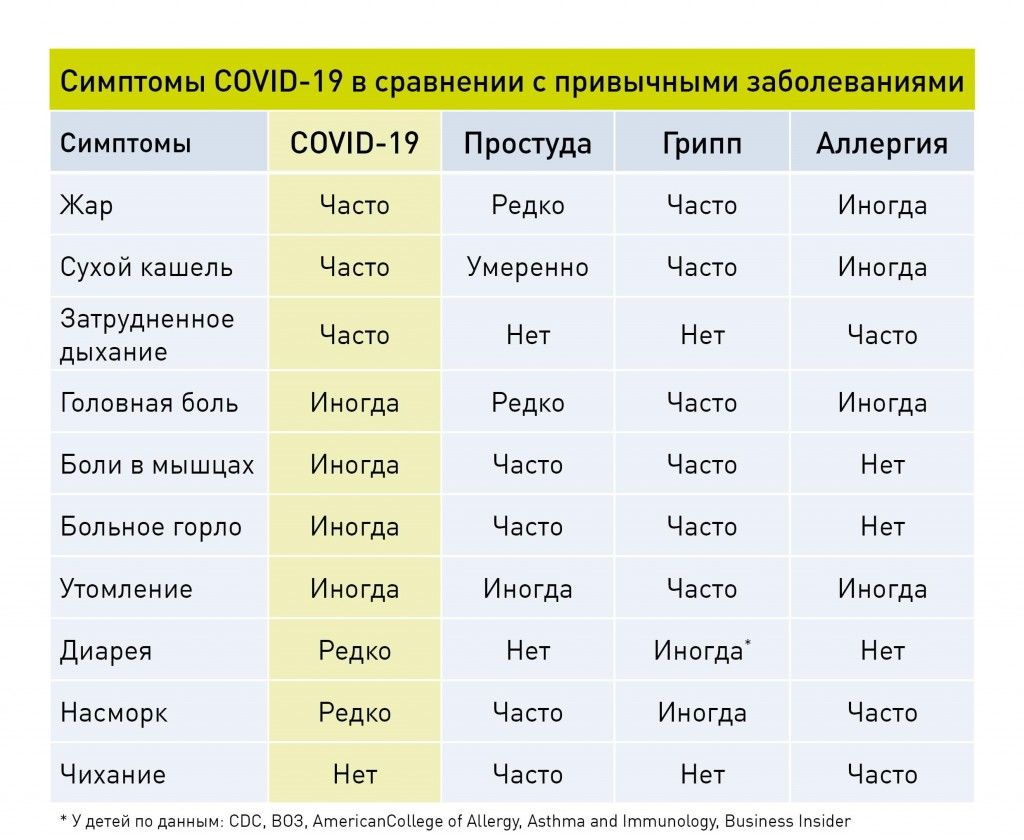
Что такое «легкое» и «среднетяжелое» течение Covid-19?
Легкое течение:
Температура до 38 градусов, могут быть небольшой кашель, слабость, боль в горле, насморк. Одышки нет, сатурация в норме.
Встречается у 80% больных.
Среднетяжелое течение:
Температура выше 38 градусов, частота дыхательных движений — больше 22 в минуту, но не больше 30, слабость. Возможны кашель, боль в горле, насморк. Сатурация 93-94%.
Изменения в легких (если есть): поражено меньше 50%.
Антибиотики назначаются только при появлении признаков бактериальной инфекции.
Но об этом мы поговорим в следующий раз.
А пока сравните эти схемы с теми, которые видите в назначениях врачей.
На вопросы, касающиеся симптомов заболевания, не отвечаю. И не потому, что не хочу помочь, а потому, что не имею права давать такие советы, не видя больного и не практикуя уже много лет.
Назначения вашего врача не комментирую, поскольку только он знает, из каких соображений выписал именно эти препараты.
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
Причины COVID-19
Возбудитель COVID-19 – коронавирус SARS-CoV-2 (Severe acute respiratory syndrome coronavirus 2), который ранее называли 2019-nCoV (2019-Novel Coronavirus, Wuhan coronavirus).
Резервуар инфекции — инфицированные люди, летучие мыши, змеи.
При обследовании и опроса пациентов выяснилось, что многие из них питались продуктами, приобретенными на местном китайском рынке животных и морепродуктов Хуанань. Причем, в пищевом рационе у них присутствовали блюда из летучих мышей и змей.
Как оказалось позже, новый коронавирус очень схож по генетике на другой вирус из семейства коронавирусов — SARS-CoV (Severe Acute Respiratory Syndrome), забравший не один десяток жизней в 2002 г., и – его резервуаром также являются летучие мыши и змеи. В связи с этим, одно из названий 2019-nCoV – «Wuhan seafood market pneumonia virus».
Заражение коронавирусом SARS-CoV-2 происходит следующими путями:
- Воздушно-капельный – заражение происходит при нахождении на небольшом расстоянии (до 1-1,5 м) от носителя инфекции, во время его кашля или чиханья, когда здоровый человек вдыхает в потоком воздуха распыленные микрокапельки с патогеном. Выделенные с чиханьем или кашлем «вирусные» капельки также могут оседать на различные поверхности, после контакта с которыми, здоровый человек, может потрогать части лица (нос, рот, глаза, сделать расчес на лице) и также заболеть;
- Алиментарный (фекально-оральный путь) – попадание инфекции во внешнюю среду с испражнениями больного и обратное заражение других людей через грязную воду, продукты, контаминированные руки;
- Контактно-бытовой.
А вот аэрогенным способом по последним данным от ВОЗ новый коронавирус не распространяется, т.е. с потоками воздуха он не перемещается. Только в составе микрокапель от носителя.
В группу риска входят:
- Лица с ослабленной иммунной системой;
- Медработники;
- Люди, живущие в антисанитарии;
- Люди, проживающие с больным в одной помещении;
- Люди, которые кушают мышей, змей и других экзотических для стран СНГ представителей животного мира.
Интубация и механическая вентиляция
При интубации необходимы особые меры предосторожности. Процедура должна выполняться опытным оператором, который использует средства индивидуальной защиты (СИЗ):
- маску FFP3 или N95;
- защитные очки;
- одноразовый плащ с длинными рукавами;
- одноразовые двойные носки и перчатки.
Если возможно, следует выполнить интубацию с быстрой последовательностью (RSI). Преоксигенацию (100% O2 в течение 5 минут) следует проводить методом постоянного положительного давления в дыхательных путях (CPAP). Тепловлагообменник (HME) должен располагаться между маской и контуром вентилятора или между маской и вентиляционным баллоном.
Противовирусные / иммуномодулирующие препараты
В качестве иммуномодулирующей терапии были предложены Хлорохин (500 мг каждые 12 часов) и гидроксихлорохин (200 мг каждые 12 часов). Следует отметить, что в нерандомизированном исследовании Gautret было показано, что гидроксихлорохин в значительной степени ассоциировался со снижением вирусной нагрузки до исчезновения вируса, и этот эффект усиливался макролидами азитромицином.
Использование комбинации гидроксихлорохина и азитромицина для лечения COVID-19
Исследования in vitro и in vivo действительно показали, что макролиды могут уменьшать воспаление и модулировать иммунную систему. В частности, эти препараты могут вызывать подавление молекул адгезии на поверхности клетки, снижая продукцию провоспалительных цитокинов, стимулируя фагоцитоз альвеолярными макрофагами и подавляя активацию и мобилизацию нейтрофилов.
Тем не менее, чтобы рекомендовать использование азитромицина, отдельно или в сочетании с другими лекарствами, такими как гидроксихлорохин, вне зависимости от бактериального дублирования, необходимы дальнейшие исследования
Опять же, следует обратить внимание на одновременный прием гидроксихлорохина с азитромицином, поскольку эта связь может привести к более высокому риску удлинения интервала QT и сердечных аритмий. Хлорохин также может вызывать удлинение интервала QT.
Примерные схемы лечения
В методических рекомендациях Минздрава РФ приводятся такие схемы для лечения Covid-19 в амбулаторных условиях:
Легкое течение:
Схема 1: фавипиравир + интерферон местно + парацетамол (при необходимости, не более 4 г в сутки).
Схема 2: гидроксихлорохин + интерферон местно + парацетамол.
Схема 3: умифеновир + интерферон местно + парацетамол.
Среднетяжелое течение без пневмонии:
Схема 1: фавипиравир + интерферон местно + парацетамол + ривароксабан (Ксарелто) или апиксабан (Эликвис). Антикоагулянты назначаются на 30 дней.
Схема 2: гидроксихлорохин + интерферон местно + парацетамол + ривароксабан (Ксарелто) или апиксабан (Эликвис).
Среднетяжелое течение с пневмонией:
Схема 1: фавипиравир + ривароксабан (Ксарелто) или апиксабан (Эликвис) + дексаметазон или преднизолон или метилпреднизолон (гормон назначается на 5-10 дней) + интерферон местно + парацетамол.
Схема 2: гидроксихлорохин + ривароксабан (Ксарелто) или апиксабан (Эликвис) + дексаметазон или преднизолон или метилпреднизолон + интерферон местно + парацетамол.
Патогенетическое лечение
Оно направлено на устранение того, что вирус натворил в организме.
Глюкокортикостероиды
Это дексаметазон, гидрокортизон, преднизолон, метилпреднизолон.
Что они делают?
Уменьшают чрезмерную активность иммунной системы, оказывают противовоспалительное действие.
Напомню, что иногда при коронавирусной инфекции развивается цитокиновый шторм, когда клетки иммунной системы начинают атаковать не только коронавирус, но и собственные ткани, повреждая их. Это приводит к отеку легких, сердечно-легочной недостаточности и смерти больного.
Ингибиторы ИЛ-6, ИЛ-1 (интерлейкинов-6 и 1)
Интерлейкины – это группа цитокинов – сигнальных молекул, которые оповещают другие клетки иммунной системы о возникшей угрозе, т.е. объявляют всеобщую мобилизацию на борьбу с врагом.
Есть много интерлейкинов – больше 30, и каждый из них решает свои задачи. Но именно эта сладкая парочка – ИЛ-6 и ИЛ-1 — главные зачинщики бунта на корабле, т.е. цитокинового шторма. Нужно поставить их на место.
С этой целью применяются средства, МНН которых заканчиваются на маб»: тоцилизумаб (Актемра), сарилумаб (Кевзара), канакинумаб (Иларис) и др.
Это препараты на основе моноклональных антител.
Если попытаться объяснить совсем просто, моноклональные антитела – белки, которые были произведены клетками иммунной системы, относящимися к одной группе (клону). Они действуют только на антиген определенного вида, под свойства которого изначально были синтезированы.
Если взять, к примеру, любой антибиотик, он действует на 15-20 видов бактерий.
Иммуноглобулин содержит множество антител к различным микроорганизмам.
Но иногда нужно ударить точно в цель – например, в сбесившийся цитокин, который вместо того, чтобы защищать, провоцирует воспаление или опухоль.
Ингибиторы ИЛ-6 и ИЛ-1 подавляют рецепторы, с которыми в норме связываются интерлейкины-6 и 1, и помогают погасить спровоцированное ими гипервоспаление.
Ингибиторы янус-киназы
Янус-киназы – ферменты, регулирующие сигналы между клетками иммунной системы. Если их «выключить», сигналы прекратятся, и удастся остановить смертельно опасную гиперактивность иммунных клеток.
МНН этих препаратов заканчиваются на «ниб»: барицитиниб, тофацитиниб и другие.
И моноклональные антитела, и ингибиторы янус-киназы подключаются к лечению при обширном поражении легких и сниженном уровне насыщения крови кислородом.
Антикоагулянты
При тяжелом течении Covid-19 происходят множественные повреждения сосудов, окружающих альвеолы и не только, и образование в них тромбов. Особенно опасен ДВС-синдром (диссеминированное, т.е. распространенное, внутрисосудистое свертывание крови).
Поэтому больным вводят низкомолекулярные гепарины (Фраксипарин, Фрагмин и др.), если они не противопоказаны.
Они препятствуют тромбообразованию и прекращают рост уже возникших тромбов.
После выписки из больницы, если у человека сохраняется высокий риск тромбозов, он продолжает принимать антикоагулянты, но уже в таблетках.
Хлорохин (Chloroquinum)
Исследования продемонстрировали активность in vitro на модели хлорохинфосфата у животных в качестве противовирусного средства при лечении птичьего гриппа и атипичной пневмонии. Фактически Хлорохин способен оказывать противовирусное действие путем повышения эндосомального pH, что влияет на процесс слияния вируса и клетки-хозяина. Также этот препарат ингибирует гликозирование рецепторов клеток SARS COV 10 и оказывает иммуномодулирующее действие, что способствует повышению противовирусной активности in vivo. Хлорохин 500 мг при пероральном приеме хорошо проникает в ткани.
Группа экспертов из Китая в феврале 2020 года сделала заключение о применении Хлорохина при лечении острой коронавирусной инфекции, в котором указала, что препарат способствует улучшению клинического течения, снижению сроков госпитализации и повышает вероятность оптимистического прогноза лечения.
Рекомендованная доза Хлорохина при лечении коронавирусной инфекции – по 500 мг 2 раза в день на протяжении 10 дней.
Если Хлорохин не доступен, в качестве альтернативы рекомендуется применять Гидроксихлорохин (Hydroxychloroquine; Плаквенил) – по 200 мг 2 раза в день на протяжении 10 дней.