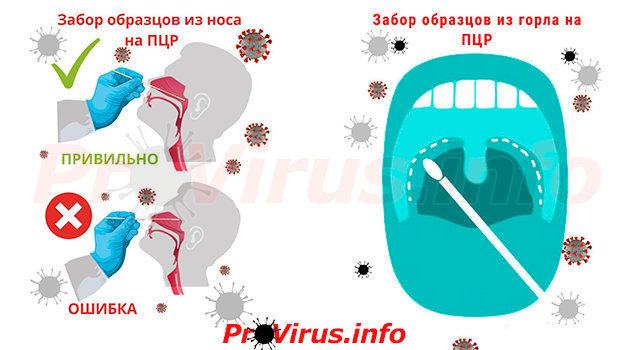
Как лечить коронавирусную пневмонию дома? пульмонолог дает простые советы
Содержание:
- КАК ОКАЗАТЬ ПЕРВУЮ ПОМОЩЬ ПРИ ОТЕКЕ ЛЕГКИХ
- Лечение коронавирусной инфекции
- Гимнастика по Стрельниковой
- Отличительные особенности коронавирусной пневмонии
- Причины формирования
- А если это вирусная пневмония при гриппе?
- Какая реабилитация после коронавируса рекомендована врачами?
- Помощь дыхательной гимнастики
- Как облегчить дыхание, если не хватает воздуха
- Чем отличается пневмония от коронавируса?
- Особенности питания
- Что предпринять, если беспокоит одышка
- Как долго сохраняется одышка при коронавирусе
КАК ОКАЗАТЬ ПЕРВУЮ ПОМОЩЬ ПРИ ОТЕКЕ ЛЕГКИХ

Как определить, что у человека начался отек легких? У него вдруг резко в течение нескольких минут возникает приступ одышки, затрудняется дыхание. Больной пытается сесть, упершись во что-нибудь руками, проявляет тревогу и возбуждение. Срочно вызывайте «скорую помощь»!
- • После этого помогите больному принять сидячее положение. Ноги должны быть опущены вниз.
- • Откройте окно, обеспечьте максимальный приток в помещение свежего воздуха.
- • Проследите, чтобы одежда не сдавливала шею и грудь. Расстегните или снимите ее.
- • Поместите ноги больного в горячую ванночку. Это уменьшит приток крови к легким,
- • Замедляет развитие отека легких наложение манжет или жгутов на руки и ноги в районе голеней и предплечий. Проследите, чтобы они не были и не слишком свободными и не слишком тугими.
НЕ ПОДДАВАЙТЕСЬ ПАНИКЕ! ПАНИКА, ПЕРЕДАВАЯСЬ БОЛЬНОМУ, МОЖЕТ УХУДШИТЬ ЕГО СОСТОЯНИЕ.
Лечение коронавирусной инфекции
Никакого специфического лечения коронавирусной инфекции на сегодняшний день не существует. Попытки использования противовирусных средств в большинстве случаев несут больше вреда нежели пользы. Эти препараты обладают побочными эффектами: обостряют хронические болезни, приводят к патологии крови и т. д. Такое «лечение» может погубить человека и без коронавируса.
20 ноября ВОЗ выпустила рекомендации, в которых не рекомендует применять ремдесивир, независимо от тяжести заболевания, так как в настоящее время нет доказательств эффективности препарата . Однако уточняющие испытания ещё продолжаются .
Лопинавир, и другие ингибиторы ВИЧ, которые используются для антиретровирусной терапии при ВИЧ-инфекции, показали некоторое действие в борьбе с коронавирусом в пробирке, но при испытании на людях оказались неэффективны и опасны (обладают серьёзными побочными эффектами в тех дозах, которые необходимы для минимального влияния на вирусные частицы). В стандартных случаях эти препараты не используются — их применение возможно только в условиях испытаний и строго под контролем врача
На данный момент препараты для лечения ВИЧ-инфекции, а также хлорохин и гидроксихлорохин, ивермектин в мировой практике при лечении коронавируса, в т. ч. тяжёлых форм заболевания, признаны неэффективными и не рекомендуются .
Большинство случаев течения коронавирусной инфекции не нуждается в какой-либо медикаментозной терапии. Больным лёгкими и среднетяжёлыми формами болезни (в т. ч. и новой COVID-19) требуется лишь в покой (домашний режим без выхода на улицу минимум на 7 дней), отдых, рациональное питание (не переедать, не заставлять себя есть через силу) и обильное тёплое питьё (вода, морс, компоты). Воздух в помещении спальни, где находится больной, должен быть умеренно прохладным (18-20°С) и влажным (40-60 %). Это позволяет не пересушивать слизистую респираторного тракта, сохраняя её иммунологическую и очищающую функции. При наличии кашля применяются отхаркивающие и разжижающие мокроту средства, при першении в горле — полоскания и орошения растворами антисептиков.
При тяжёлых формах болезни (в основном COVID-19) и потенциально высоком риске осложнений (у пожилых людей с сопутствующими заболеваниями, иммунодефицитных больных и людей с сахарным диабетом, онкологией, сердечно-сосудистой и бронхолёгочной патологией) показана госпитализация в инфекционный стационар, оснащённый аппаратами искусственной вентиляции лёгких и средствами неотложной терапии. При развитии сопутствующей бактериальной пневмонии или других осложнений показано назначение антибиотиков (при коронавирусной инфекции без бактериальных осложнений применение антибиотиков бессмысленно — они никак не воздействуют на вирус). В безвыходной ситуации при угрозе неблагоприятного исхода в условиях реанимации возможно назначение средств, не имеющих достаточную доказательную базу, например некоторых препаратов для лечения малярии и перспективных противовирусных средств общевирусного спектра .
В виду повышенного риска тромбообразования при новой коронавирусной инфекции госпитализированным пациентам (у которых проводились исследования гемостаза) и больным коронавирусной инфекцией с хроническими заболеваниями сердечно-сосудистой системы показано назначение антитромботической терапии (или продолжение её приёма). У негоспитализированных лиц, у больных нетяжёлыми формами новой коронавирусной инфекции и у лиц без сопутствующей патологии (у которых не проводилось исследование гемостаза) назначение такой терапии не рекомендуется и может быть опасно. Предупреждение и лечение тромбооборазования и кровотечений имеет очень тонкую грань и в порыве помочь можно только навредить .
Применение ингибиторов ангиотензинпревращающего фермента, блокаторов рецепторов ангиотензина, статинов показано лишь тем людям, которые принимали их до болезни COVID-19, для лечения коронавирусной инфекции они не рекомендованы.
НПВС назначаются согласно общим основаниям их применения, приём кортикостероидов ограничивается лишь тяжёлыми случаями в реанимации или при сопутствующих показаниях . В настоящее время проводятся исследования эффективности и целесообразности применения плазмы выздоравливающих.
Гимнастика по Стрельниковой
Гимнастика по Стрельниковой состоит из последовательности вдохов и выдохов. Она оказывает положительное влияние не только на дыхательную систему, но и на весь организм в целом. В таблице ниже представлено несколько упражнений из курса.
| Название упражнения | Техника выполнения |
| «Выдох через нос» | Необходимо сделать несколько коротких вдохов через нос без последующего выдоха. Повторить упражнение 10-12 раз, плавно выдохнуть. |
| «Насос» | Исходное положение прямо, руки опущены вдоль туловища. Следует наклонить тело к полу, чтобы руки находились в свободном положении и свисали с плеч. В это время нужно резко вдохнуть, закончив с прекращением наклона. Немного выпрямив корпус, можно выдохнуть, но оставаться в наклоненном положении. Спина всегда должна оставаться в полукруглом положении, голова опущена. |
| «Объятия» | Исходное положение стоя. При вдохе правую и левую руки следует завести к предплечьям, будто обнимая тело. Достаточно сделать 10-12 дыхательных движений. |
| «Топор» | В руки нужно взять воображаемый топор, собрать обе руки в кулак и занести за спину над головой. При этом следует сделать глубокий вдох. Затем необходимо резко опустить руки и выдохнуть. Количество повторений — не менее 10. |
Комплекс на начальном этапе можно выполнять сидя или лежа. Если сохраняется слабость, упражнения видоизменяют. Например, пациентам предлагают надувать воздушные шары или воздух через трубочку, конец которой опущен в стакан с водой.
Отличительные особенности коронавирусной пневмонии
Каждый год в мире пневмония подтверждается у 17 млн взрослых и детей. Смертность от заболевания достаточно высокая и составляет 8-9%. Однако в условиях современной пандемии коронавирусной инфекции количество диагностированных случаев пневмонии возросло в несколько раз. Одновременно с этим отмечается увеличение летальных исходов, нарастание выраженности симптоматики.
В отличие от обычного воспаления легких, которое возникает под воздействием болезнетворных бактерий (например, пневмококки, стафилококки), в роли ее возбудителей выступают и бактерии, и вирусы. Они вызывают множественные поражения бронхолегочной системы. Одновременно с этим происходит повреждение мельчайших структур дыхательного аппарата. В клинической практике специалисты также отмечают наличие повреждений со стороны кровеносных сосудов, напоминающие васкулит или тромбоз.
Коронавирусная пневмония, как правило, вызывает двустороннее поражение легких. Это препятствует полноценному насыщению кислородом крови. В результате дефицит питания начинают испытывать остальные системы органов.
Обычная и коронавирусная пневмония: сравнение
Коронавирусная пневмония имеет несколько существенных отличий, если сравнивать ее с классическим воспалением легких. Провоцирующий ее развитие вирус обладает повышенной контагиозностью, поражает в 2 раза больше людей, чем аналогичные. Разница между двумя формами заболевания отражена в таблице.
| Обычная пневмония | Коронавирусная пневмония | |
| Возбудитель заболевания | бактериальные агенты | коронавирус SARS-CoV-2 |
| Особенности течения | Начало заболевания может быть как постепенным, так и внезапным. Пациенты жалуются на незначительное повышение температуры (до 38 градусов), головную боль, вялость. Кашель обычно сухой, но по мере прогрессирования патологического процесса приобретает влажный характер. Наблюдается обильное выделение мокроты. | Коронавирусная пневмония отличается стремительным развитием и в большинстве случаев агрессивным течением. Повреждение легочных тканей происходит всегда очень быстро. Патологический процесс легко распространяется на бронхи и альвеолы, которые отвечают за насыщение организма кислородом. Это влечет за собой возникновение респираторного дистресс-синдрома. |
| Рекомендуемое лечение | В острый период пневмонии лечение осуществляется посредством антибиотиков широкого спектра действия. Затем терапия может быть дополнена противогрибковым средствами, поливитаминными комплексами. | Специфическое лечение еще не разработано. Активно применяются противовирусные препараты, а также рекомендуется симптоматическая терапия. Последняя предусматривает назначение жаропонижающих и сосудосуживающих медикаментов. |
В группе риска возникновения коронавирусной пневмонии находятся люди с пониженным иммунитетом и различными патологиями хронического течения. В первую очередь речь идет о диабете, ишемической болезни сердца, онкологии, гипертонии. Безусловно, в группу риска попадают люди в возрасте старше 60 лет.
Причины формирования
Вирусные частицы попадают в легочную ткань из верхнего респираторного тракта. Клетки этих органов содержат на своей поверхности специфические рецепторы, с помощью которых патоген в них проникает. В инфицированных клетках происходит реализация вирусной генетической информации с целью сборки новых вирионов. Формируются белки и другие необходимые химические соединения. На последнем этапе происходит высвобождение новых вирионов, а инфицированная клетка погибает. Так можно описать классический патогенез вирусной пневмонии. Тяжесть ее течения специалисты связывают не только с общими особенностями организма, но и с количеством рецепторов ACE2.
Болезнь изучена не полностью, поэтому точно описать механизм развития легочной инфекции сложно. Не все специалисты признают ключевую роль описанного выше варианта патогенеза. У значительной части пациентов с тяжелым течением патологии обнаруживаются признаки аутоиммунного процесса. Защитная система организма пытается уничтожен болезнетворные микроорганизмы, но из-за нарушения регуляции начинает атаковать здоровые ткани и вызывать еще большие разрушения. Из-за этого некоторые иммунодепрессанты входят в стандарты лечения пневмонии нового типа.
Кто в группе риска?
Мужчины и женщины старше шестидесяти пяти лет. Точные причины повышенной смертности в этой возрастной категории неизвестны. Ученые указывают на следующие факторы: снижение иммунной защиты по мере взросления, накопление хронических заболеваний и истощение восстановительных ресурсов организма.
Люди с хроническими заболеваниями респираторной системы. Это хроническая обструктивная болезнь легких, бронхиальная астма, легочный саркоидоз, хронический бронхит, ангина и другие патологии. Если у пациента уже присутствует постоянный воспалительный процесс, то новая инфекция переносится тяжелее. Легче развивается воспаление в легочной ткани.
Пациенты с сердечно-сосудистыми заболеваниями. Это не только фактор риска возникновения коронавирусной пневмонии, но и предрасположенность к летальному исходу. Особенно опасны серьезные патологии, вроде недавно перенесенного инфаркта
Людям с таким анамнезом нужно соблюдать осторожность и не подвергать себя риску заражения.
Наличие онкологических болезней. Злокачественные опухоли любых органов истощают ресурсы организма и нарушают работу иммунитета
Снижается степень сопротивляемости органов к негативным внешним влияниям. Назначаемые во время проведения химиотерапии медикаменты могут еще сильнее ослабить иммунную защиту, поэтому рекомендуется проконсультироваться с лечащим врачом по поводу рисков.
Сахарный диабет. Это распространенное эндокринологическое заболевание характеризуется повышенным уровнем глюкозы в крови. Гипергликемия поражает мелкие сосуды, включая легочные капилляры. Снижается восстановительная способность тканей. Легочное воспаление развивается чаще, а риск летального исхода повышается. Мужчинам и женщинам с такой болезнью в период эпидемии нужно следить за уровнем сахара и своевременно пить лекарства.
Болезни печени или почек. Почечные осложнения при коронавирусе очень распространены. Врачи специально проводят лабораторную диагностику состояния органов у пациентов из группы риска. Нарушение работы печени считается предрасположенностью к тяжелому течению инфекционного процесса.
Врожденное или приобретенное нарушение иммунитета. Если у здоровых людей защитная система не всегда справляется с патологией, то у пациентов с иммунодефицитом дела обстоят хуже. Повышен риск тяжелого течения.
А если это вирусная пневмония при гриппе?
Совсем скоро к коронавирусу присоединится грипп. И лучше на ранних этапах заболевания все-таки определить, какой именно вирус атакует ваш организм. «Потому что от гриппа есть специфическое лечение. Доказана эффективность таких действующих веществ, как озельтамивир и занамивир», — говорит Евгений Щербина.
Как рассказывала «Вестям» Ольга Голубовская, препараты, содержащие их, максимально эффективны в первые 48 часов после начала заболевания. Их своевременный прием защищает от развития пневмонии при гриппе. А она, по словам Евгения Щербины, может развиться уже в первые дни заболевания. «Тогда как при коронавирусе время наступления выраженной пневмонии — это обычно вторая неделя от начала болезни», — говорит эксперт. «Критическое время для пневмонии при Covid-19 — вторая неделя», — подтверждает и Юрий Межибовский.
На глаз отличить «корону» от гриппа невозможно. «Для коронавируса, как и для гриппа, и любого вирусного заболевания, характерен общий интоксикационный синдром — недомогание, слабость, боль в суставах и мышцах, ломота во всем теле, повышение температуры. Она может варьироваться от субфебрильной до фебрильной выше 38,5–39,5 градуса и выше. Может быть кашель — сухой, малопродуктивный», — рассказывает Евгений Симонец.
«А такой отличительный симптом коронавируса, как потеря обоняния и вкуса, в первые дни может не появиться, — уточняет Евгений Щербина. — Кроме того, на снимках компьютерной томографии вирусные пневмонии выглядят примерно одинаково».
В такой ситуации, по словам эксперта, помогут антигеновые экспресс-тесты, которые показывают, у вас грипп или Covid-19. Такие комбинированные тесты пока предлагают частные клиники. Для домашнего применения можно купить тест на грипп (определяет антиген гриппа А и В). Он стоит в пределах 300–350 грн. «Не забываем о том, что такие тесты могут давать погрешность. Поэтому не занимаемся самолечением. Окончательное решение — за врачом», — напоминает Евгений Щербина.
Какая реабилитация после коронавируса рекомендована врачами?
Коронавирусная инфекция даже в легкой форме вызывает астению, нарушения в работе легких, сердца и почек. Возможны изменения свертываемости крови с образованием тромбов. Поэтому программа восстановления находится под контролем экспертов ВОЗ и национальных правительств.
- Рекомендации ВОЗ по реабилитации после перенесенной пневмонии и других осложнений, вызванных коронавирусной инфекцией COVID-19.
- Российские методические рекомендации: «Реабилитация при коронавирусной инфекции».
Реабилитация после коронавируса и пневмонии начинается еще в стационаре.
Первый реабилитационный этап
По инструкции в ковидном центре создается команда из 3 докторов – лечащего врача, физиотерапевта и врача по лечебной физкультуре (ЛФК). При необходимости, к работе с больными подключаются медицинские психологи.
Восстановление складывается из:
- медикаментозной терапии;
- лечебной физкультуры, обязательно включающей дыхательную гимнастику;
- физиотерапии, особенно соляная пещера.
Пациентам важно научиться правильно выполнять упражнения из лечебной физкультуры и дыхательной гимнастики. Первые уроки проводит инструктор
Лечебный эффект процедур основан на точном соблюдении техники.
Второй реабилитационный уровень
После стационарного лечения больным необходимо продолжать лечение в поликлинике. Для профилактики осложнений показаны лекарственные препараты. Курсовую дозу и продолжительность лечения определяет врач. Обязательно назначаются массаж и физиотерапия.
Важно после выписки из стационара постепенно увеличивать физические нагрузки, без резких скачков и излишних нагрузок
Третий уровень реабилитации
Санаторно-курортное лечение – заключительный этап, позволяющий достичь полного выздоровления. Реабилитация после коронавируса в санаториях, специализирующиеся на лечении патологий легких, дает лучшие результаты. Здравницы Крыма, Кисловодска, Пятигорска и Приморского края уже принимают больных после КОВИДа.

Помощь дыхательной гимнастики
Дыхательная гимнастика для легких при коронавирусе предназначена для полноценного восстановления всех функций внешнего дыхания и предотвращения связанных с длительным кислородным голоданием осложнений. Эффект гимнастики для легких:
- Стимуляция дыхания за счет дозированной физической нагрузки, сокращения мускулатуры.
- Увеличение подвижности грудной клетки и динамики движения диафрагмы, укрепление участвующих в дыхании мышц.
- Улучшение продуктивности кашля, что способствует лучшему выведению мокроты и предупреждает вторичный воспалительный процесс.
- Стимуляция кровообращения в плевральной полости. Это укоряет рассасывание экссудата, регенерационные процессы.
-
Профилактика формирования спаек, развития абсцессов, эмфиземы, фибротических изменений, деформации грудной клетки.
- Повышение эластичности легочной ткани.
- Стимуляция кровотока, насыщения тканей кислородом, метаболических процессов.
- Формирование и закрепление правильного соотношения глубины и частоты вдоха и выдоха, движения грудной мускулатуры.
- Повышение физической выносливости, работоспособности.
- Общее оздоровление, повышение жизненного тонуса.
- Укрепление местной и системной иммунной защиты.
- Уменьшение спазма бронхов.
Для восстановления легких после коронавируса также советуют:
- Наполнить на две трети стакан водой и после глубокого вдоха с усилием выдыхать воздух через коктейльную трубочку.
- Трижды в течение 2 секунд резко вдохнуть через нос с последующим пассивным рефлекторным выдохом.
- ИП: ноги на ширине плеч, руки согнуты в локтях, разведены в стороны, ладони обращены вперед. Делают резкий и шумный вдох, одновременно сжимая ладони в кулак, на выдохе кисти расслабляют.
После коронавируса многие пациенты жалуются на одышку, и поэтому они стараются меньше двигаться, так как при активной ходьбе и физической нагрузке их состояние ухудшается. Но гиподинамия только усугубляет кардиологические и респираторные симптомы. Поэтому настоятельно рекомендуют длительные прогулки, щадящие тренировки на беговой дорожке, велотренажере. В некоторых реабилитационных центрах для дыхательной гимнастики после коронавируса предлагают специальные тренажеры.
Как облегчить дыхание, если не хватает воздуха
Облегчить дыхание при нехватке воздуха из-за развития пневмонии может только подача кислорода. Для этого в стационаре используется кислородный баллон и маска для дыхания или носовой катетер.
Такой метод применяется при первых симптомах дыхательной недостаточности (частота дыхания от 20/минуту, учащенный пульс, тревожность). Если не удается нормализовать дыхание, то больному вводят трубку в трахею и полностью переводят на искусственную вентиляцию легких. При наличии соответствующего оборудования можно проводить насыщение крови кислородом вне тела – через аппарат экстракорпоральной мембранной оксигенации (ЭКМО).
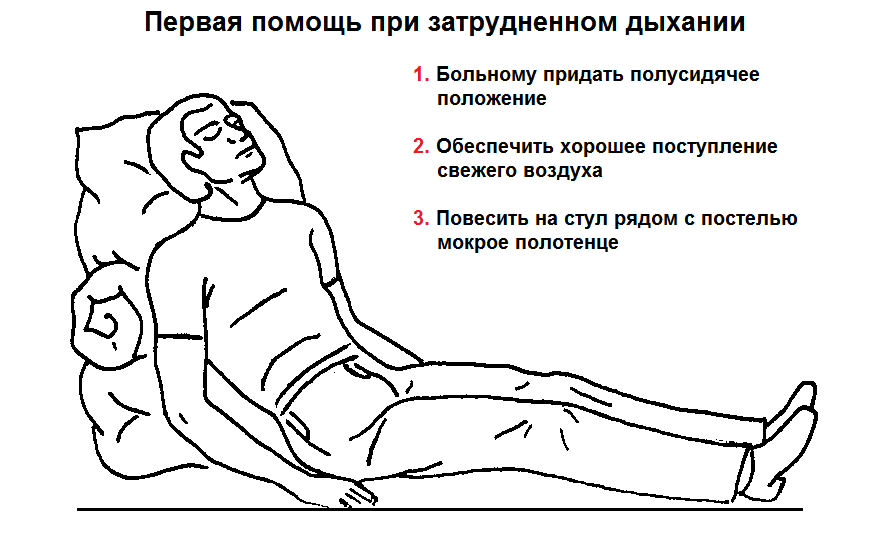
В домашних условиях лечение затрудненного дыхания при коронавирусе не проводится, поэтому следует сразу же вызывать врача. Больному придают полусидячее положение, обеспечивают хорошее поступление свежего воздуха. Дышать станет немного легче, если увлажнить воздух (например, повесить на стул рядом с постелью мокрое полотенце, разместить емкость с водой).
Препараты самостоятельно принимать нельзя, но при сильном беспокойстве допускается применение 15-20 капель настойки валерианы или Корвалола на 50 мл воды.
Если затрудненное дыхание связано с заложенным носом, то облегчить дыхание вполне возможно дома. Для этого используют промывание носовых ходов солевым раствором (столовая ложка морской соли на стакан воды комнатной температуры), закапывают сосудосуживающие капли, ставят горчичники на стопы или насыпают сухой порошок в носки.
Чем отличается пневмония от коронавируса?
Ключевое различие между Коронавирусом и Пневмонией заключается в том, что Коронавирус вызывает заболевания от простуды и пневмонии до тяжелого острого респираторного синдрома (SARS) и ближневосточного респираторного синдрома (MERS), тогда как Пневмония это воспаление в легких, которое может вызвано осложнением от вирусных инфекций, таких как коронавирус, вирус гриппа или даже от простуды, а также от бактерий, грибков и других микроорганизмов.
Инфекция от коронавируса может привести к осложненному заболеванию, такому как пневмония. Пневмония — это воспаление легких, поражающее альвеолы и/или окружающую легочную ткань. Так как коронавирусная инфекция может привести к пневмонии, следовательно, оба они имеют некоторые общие симптомы, однако, эти два состояния имеют разную этиологию, и чтобы избежать осложнений необходимо принимать различные меры.
Коронавирусные инфекции могут проходить как в легкой, так и в тяжелой, угрожающей жизни форме. Симптомами коронавирусной инфекции являются:
- высокая температура;
- кашель;
- больное горло;
- насморк;
- головная боль;
- боль в мышцах;
- диарея (развивается при фекально-оральной инфекции).
Пневмония — это воспаление легких. Болезнь поражает индивидуально, но чаще одновременно, альвеолы (ответственные за газообмен между вдыхаемым воздухом и кровью) и окружающую легочную ткань, называемую интерстициальной. Это нарушает нормальный процесс дыхания.
Особенности питания
Питание — важная составляющая восстановительного периода после перенесенной пневмонии на фоне коронавируса. С продуктами в организм человека поступают микроэлементы и вещества. Все они могут как способствовать выздоровлению, так и вызывать ухудшение состояния.
В случае подтвержденного диагноза COVID-19 рекомендуется отказаться от молочных продуктов, яиц, сладостей, мучных и жирных блюд. Присутствующие в их составе элементы негативно воздействуют на работу всего организма, в частности иммунитета. Поэтому процесс выздоровления существенно замедляется. Рацион следует разнообразить свежими фруктами и овощами морепродуктами, черным хлебом, постным мясом. Подобные продукты ускоряют метаболизм, насыщают организм необходимыми витаминами и микроэлементами. В результате восстановление наступает быстрее, а риск развития осложнений сводится к нулю.
Что предпринять, если беспокоит одышка
Если больной находится на амбулаторном лечении и затруднение дыхания выражено слабо, то ему необходимо строго выполнять все назначения врача.
В дополнение к лечению нужно пить больше жидкости, например теплый чай или простую воду.
При ухудшении самочувствия незамедлительно вызывают скорую помощь. Как понять, что состояние ухудшается:
- Заболевший начинает тяжело дышать. Его все больше беспокоит затрудненное дыхание.
- Усиливаются изнуряющие приступы кашля.
- Ночью состояние ухудшается.
- Может развиться тяжелый острый респираторный синдром. Одышка является одним из его симптомов.

Интересно! Что означает сатурация 90 при коронавирусе
В домашних условиях можно облегчить состояние больного. Его нужно разместить на кровати в положении полулежа. Открыть в комнате окно для притока свежего воздуха. Желательно включить увлажнитель, так как сухой воздух затрудняет дыхание. Аппараты ИВЛ и кислородные маски доступны только при лечении в стационаре под наблюдением квалифицированных специалистов.
Многих пациентов, победивших инфекцию, длительное время беспокоят трудности с дыханием. Они чувствуют слабость и быстро устают после небольших физических нагрузок. Так могут проявляться последствия кислородного голодания.
У больных, перенесших инфекцию в среднетяжелой и тяжелой формах, которые проходили лечение в стационаре, одышка и болевые ощущения сохраняются до двух месяцев. Это чаще встречается у пожилых людей с серьезными изменениями в легких. Для восстановления организма необходимы ежедневные прогулки. Также медики рекомендуют несложные физические упражнения и плавание в бассейне.
Если появились признаки заболевания, нужно оставаться дома и вызвать участкового врача. При появлении сильной одышки, повышении температуры выше 38 градусов вызывают скорую помощь.

Итоги
Одышка при коронавирусной пневмонии всегда сопровождается дополнительными симптомами:
Как долго сохраняется одышка при коронавирусе
Одышка может сохраняться у больных до полного выздоровления. Кому-то может потребоваться аппарат искусственной вентиляции легких. Это объясняется тем, что по мере продвижения коронавируса вглубь организма отмечаются масштабные поражения нижних дыхательных путей.
Читайте далее:

Как развивается пневмония при коронавирусе
На какой день проявляется коронавирус после заражения
Как распознать симптомы коронавируса без температуры у взрослых
Мне нравится3Не нравится
Фильтр:
Все
Ждет ответа
СортировкаПросмотрыОтветовГолоса
Можно ли носить контактные линзы при коронавирусе?
Дмитрий 1 месяц
7326 просм.
1 ответ.
голос.
Можно ли заразиться через открытую рану?
Мария 1 месяц
6163 просм.
4 ответ.
1 голос.
Переносят ли комары коронавирус?
Фёдор Исаев 1 месяц
6058 просм.
6 ответ.
-4 голос.