Коронавирусная инфекция: как протекает covid-19 и какие органы затрагивает
Содержание:
- Эффект часовой бомбы
- Инкубационный период и симптомы коронавируса
- Легкая форма заболевания
- Ваш мозг изменился, даже если вы не болели
- Под угрозой мозг
- Причина тяжелых последствий коронавируса: патогенез заболевания
- В чем заключается опасность коронавируса для человека?
- Выработка антител в крови после выздоровления
- Последствия для организма после коронавируса у пожилых
- Какие органы поражает коронавирус
- Коронавирус не ограничивается поражением легких
- Как проявляется коронавирус у человека
- Восприимчивость человека
Эффект часовой бомбы
Фиброз легких — самое очевидное проявление COVID-19. Но формируется он не только из-за рубцевания в зоне повреждения, рассказала Галина Рева. Поскольку причиной фиброза становятся «выброшенные» в кровь мегакариоциты, аналогичные явления могут происходить в тканях всех паренхиматозных (плотных) органов: легких, печени, селезенки, почек, поджелудочной и щитовидной железы.
COVIDоносцы: найдено объяснение большого числа бессимптомников Ученые выдвинули гипотезу о толерантности части зараженных к коронавирусу
— Это процесс агрессивный, хотя может быть медленным и протекать относительно доброкачественно, без клинических проявлений. Появляются анемия (уменьшение количества эритроцитов и гемоглобина в крови. — «Известия»), одышка, тахикардия (учащение пульса. — «Известия»), но человек может этого не заметить, — отметила Галина Рева. — При этом уменьшается количество функционально активных клеток органов. Иногда локальные изменения принимают вид крупного фиброзного образования — опухолевидного. Патология очень опасна, поскольку клинические признаки могут появиться, когда эти необратимые процессы повредили значительный объем органа.
Другими словами, повреждения в различных органах могут обнаружить себя через длительное время после выздоровления, причем даже у тех, кто болел без явных дыхательных симптомов.
Инкубационный период и симптомы коронавируса
Инкубационный период болезни может составлять:
- 2-10 суток во время острого респираторного синдрома;
- 2-5 суток во время обычного коронавирусного ОРВИ.
Протекание заболевания может протекать как бессимптомно, так и с признаками тяжелой пневмонии с дыхательной недостаточностью, не исключается летальный исход. Для заболевших характерно:
- Слабость;
- Головная боль;
- Повышение температуры от 37,8 и более;
- Боль и першение в горле;
- Сухой кашель;
- Одышка.
- Расстройство желудочно-кишечного тракта (диарея);
- Стеснение и боль в груди;
- Остановка дыхания.
Также установлено, что коронавирус наиболее опасный для категории с ослабленным иммунитетом, сахарным диабетом, хроническими болезнями. В основном во время передачи коронавируса у человека наступает поражение нижних дыхательных путей.
Распознать заражение инфекционными агентами не так просто. Ведь вся симптоматика практически не отличается от гриппа или ОРВИ. Однако при диагностике заболевания проводятся не только клинические исследования, сбор анализов, а также анализируется место, условия, обстоятельства заражения человека.
Легкая форма заболевания
После заражения наступает инкубационный период, во время которого вирус вместе с током крови распространяется по организму. Продолжительность этого этапа составляет от недели до двух. Но есть сведения, что, если заражение происходило от одного человека к другому, инкубационный период составляет в среднем 5 суток. По его завершении у инфицированного человека развиваются первые симптомы. До этого момента человек не чувствует себя заболевшим. При легком течении коронавирус чаще всего проявляет себя так:
- повышение температуры до +37…+38°C;
- тошнота;
- кашель без отделения мокроты;
- слабость общего характера;
- повышенная утомляемость;
- заложенность носа;
- диарея;
- сниженный аппетит.
По дням симптомы нарастают – сперва наблюдают слабость и утомляемость, снижение аппетита. На 2-3 сутки приходит гипертермия, заложенность носа и прочие проявления. Их интенсивность нарастает, лекарства помогают слабо, нужна консультация с врачом. Если есть такая симптоматика, при обращении в больницу врачи обязаны выполнить лабораторные анализы на инфекцию и сделать рентген легких. Обычно при легком течении какие-либо структурные изменения отсутствуют. Человека при подобной клинической картине не госпитализируют, он лечится дома. Терапия по большей части направлена на устранение симптомов, выздоровление наступает через 1-2 недели.
Ваш мозг изменился, даже если вы не болели
Независимо от того, заразились вы COVID-19 или нет, вполне вероятно, что ваш мозг изменился за несколько прошедших месяцев. Вирус способен вызвать ряд неврологических проблем, таких как тревога или депрессия. Изоляция и беспокойство, вызванные пандемией, могут также изменить химию нашего мозга и вызвать расстройства настроения.
В нашей новой статье, опубликованной в журнале Neuropsychopharmacology Reviews, мы исследовали, как лучше всего устранить изменения мозга, вызванные пандемией COVID-19.
Начнем с самой инфекции COVID-19
Усталость, головные боли, потеря памяти и проблемы с вниманием — вот общие симптомы заболевания, помимо расстройства настроения. Эти изменения мозга могут быть вызваны рядом причин, включая воспаление и цереброваскулярные события (синдром, вызванный нарушением кровоснабжения мозга)
Исследования показывают, что вирус может получить доступ к мозгу через обонятельную луковицу переднего мозга, которая важна для восприятия запаха. Потеря обоняния является симптомом, встречающимся у многих пациентов с COVID-19.
Как часть системы, отвечающей за ваше обоняние, обонятельная луковица посылает информацию о запахе для дальнейшей обработки в другие отделы мозга — миндалину, орбитофронтальную кору и гиппокамп, — которые играют важную роль в восприятии и трансляции эмоций, обучении и вопросах памяти.
 Фото аzattyq-ruhy.kz
Фото аzattyq-ruhy.kz
Помимо обширных связей с другими участками мозга, обонятельная луковица богата химическим дофамином, который важен для получения удовольствия, мотивации и действий. Возможно, COVID-19 изменяет в мозге уровень дофамина и других химических веществ, таких как серотонин и ацетилхолин, но мы пока не можем сказать об этом наверняка. Все эти химические вещества, как известно, участвуют в концентрации внимания, обучении, обращению к памяти и настроении.
Вероятно, эти изменения в мозге ответственны за настроение, усталость и когнитивные изменения, которые обычно испытывают пациенты с COVID-19. Это, в свою очередь, может быть причиной зафиксированных симптомов стресса, тревоги и депрессии у пациентов, которые заразились вирусом.
Но не только люди, заразившиеся вирусом COVID-19, страдали от повышенной тревожности и депрессии во время пандемии. Чрезмерное беспокойство по поводу заражения или распространения вируса на других членов семьи, а также изоляция и одиночество также могут изменить химию нашего мозга.
Повторяющийся стресс является главным триггером для постоянного воспаления в организме, которое также может влиять на мозг и сокращать гиппокамп, а следовательно, влиять на наши эмоции. Стресс также может влиять на уровень серотонина и кортизола в мозге, что может изменять наше настроение. В конечном счете, эти изменения могут вызвать симптомы, присущие депрессии и тревоге.
 Фото newizv.ru
Фото newizv.ru
Под угрозой мозг
К сожалению, разрушительное действие коронавирусной инфекции на организм не ограничивается органами дыхания. Коварство вируса состоит в том, что он способен негативно отражаться на работе практически всех органов и систем. И где возникнет сбой, зависит от того, какое слабое место имеется в организме.
Например, у людей с предрасположенностью к сердечно-сосудистым заболеваниям коронавирус может привести к инфаркту или инсульту. Особенно опасна коронавирусная инфекция для тучных людей, ведущих малоподвижный образ жизни. Дело в том, что вирус вызывает воспаление стенок сосудов, приводит к сгущению крови и образованию тромбов. Чтобы перекачивать густую кровь, сердцу приходится работать с повышенной нагрузкой, а люди с лишним весом практически всегда предрасположены к гипертонической болезни и заболеваниям сердца.
Также в ходе недавних исследований выяснилось, что коронавирус способен поражать центральную нервную систему. Поэтому у людей с неврологическими заболеваниями COVID-19 может приводить к появлению головокружений и другим серьёзным состояниям, вплоть до развития болезни Паркинсона.
Кроме того, недостаток кислорода, вызванный коронавирусной пневмонией, может спровоцировать когнитивные нарушения у пожилых людей. Поэтому нередко COVID-19 даёт толчок развитию деменции у людей старшего возраста.
Ещё одно грозное осложнение коронавируса – почечная недостаточность и другие проблемы с мочевыделительной системой. Ведь вирус способен проникать в ткани почек, вызывая их воспаление.
У людей с сахарным диабетом коронавирус может привести к ухудшению течения болезни, ведь поджелудочная железа также страдает от негативного влияния COVID-19. Более того, известны случаи, когда после перенесённой коронавирусной инфекции у людей со слабой поджелудочной железой развивался сахарный диабет 2-го типа.
Именно с таким широким действием коронавируса на организм связана его высокая летальность. Защититься от осложнений COVID-19 можно лишь одним способом: не запускать болезнь. А для этого нужно внимательно прислушиваться к своему самочувствию и при первых симптомах обращаться к врачу.
Причина тяжелых последствий коронавируса: патогенез заболевания
Новый коронавирус SARS-CoV-2 сферической формы, покрыт состоящим из белка капсидом. Внутри находится одноцепочечная, связанная с нуклеопротеином РНК. Ранее специалисты были уверены, что SARS-CoV-2 стабилен и не способен к мутации. Но анализируя информацию, полученную в ходе исследований, проведенных на базе Сингапурского национального университета, доктора пришли к противоположному выводу. Считают, что коронавирус мутировал в феврале 2020 года.
Из-за перемен в геноме вириона на первых фазах заражения патоген стал менее активен и, соответственно, не так «заметен» для иммунитета. Это привело к изменению клинической картины и повышению риска осложнений после коронавирусной инфекции. Также сравнительно недавно были опубликованы полученные китайскими учеными данные о наличии двух подтипов COVID-19: L (диагностируется в 70% случаев) и S, который считают «изначальной версией».
Проникновение вирусной частицы в клетку происходит при помощи S-белка (под микроскопом он внешне напоминает булаву). Этот протеин отличается сродством к специфическим рецепторам мембраны АСЕ2 (Angiotensin Converting Enzyme 2 или, в переводе, ангиотензин-превращающий фермент 2 типа — АПФ2). Они присутствуют практически во всех тканях. Это нейроны головного мозга, что и обуславливает один из наиболее типичных симптомов — потерю обоняния и вкуса, легочные альвеолы, гладкая мускулатура, сосудистый эндотелий.
Важно! Причина осложнений после коронавируса и вариабельности клинических проявлений заключается в особенностях взаимодействия вириона с рецепторным аппаратом АПФ2 не только легких, но и печени, почек, других паренхиматозных органов
Что происходит после заражения
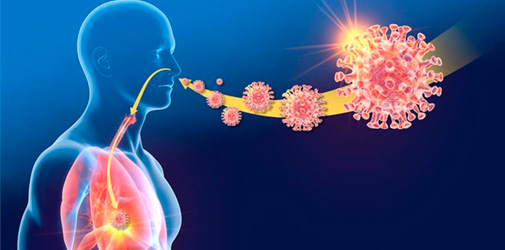
Уже доказано, что «входными воротами» является эпителий верхних и нижних отделов бронхолегочного тракта. Вскоре после инфицирования вирионы проникают внутрь клетки, и ее ресурсы задействуются в репликации вирусной РНК. Когда этот процесс заканчивается, клеточная мембрана разрушается. Частицы вируса «выходят» в межклеточное пространство, и таким образом продолжается распространение патологии.
На начальных стадиях недуга нарастают повреждения кровеносных сосудов легких. Из-за повышения проницаемости альвеолярно-капиллярной мембраны плазма попадает в просвет альвеол, в самих легких накапливается жидкость и белок, разрушается сурфактант (эпителиальная «пленка», покрывающая клетки дыхательной системы). Это приводит к снижению газообмена, ухудшению микроциркуляции в капиллярной сети и формированию тромбов (ДВС-синдром). Быстро развивается функциональная острая дыхательная недостаточность.
Из-за вызванных «короной» повреждений повышается угроза «присоединения» других инфекций, есть вероятность крайне тяжело поддающейся лечению вирусно-бактериальной или грибковой пневмонии. При выздоровлении очаги пораженной легочной ткани замещаются соединительной (этот процесс называют фиброзом). Поэтому иногда самочувствие после коронавируса (даже после выписки из стационара и окончания курса поддерживающей терапии) резко ухудшается, что связывают с недостаточным насыщением крови кислородом.
В чем заключается опасность коронавируса для человека?
Высокая мутагенность вирусов позволяет им адаптироваться к окружающему миру, чтобы легче передаваться от носителей к жертвам. Если раньше инфекционные агенты распространялись среди летучих мышей, то теперь человеческий организм, особенно со слабой иммунной системой, также подвержен заражению. Нельзя окончательно заявлять, что если представитель указанного ранее семейства исчез, то не появится снова. Возможно, он «дремлет», чтобы по-новому атаковать человека.
По поводу идентифицированного китайского вируса уже специалисты пришли к мнению, что он был занесен в организм человека из-за животных, которые продаются на местных рынках. Известно, что коронавирус 2019-nCov приводит к поражению легких, вызывает вирусную пневмонию и кислородное голодание.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Выработка антител в крови после выздоровления
Проведение научных исследований на небольшом материале позволило выявить очень интересную закономерность: чем опаснее была форма вирусного заболевания, тем сильнее и устойчивее вырабатывается иммунитет. Чтобы с полной определенностью утверждать о существовании такой взаимосвязи, было недостаточно практического материала (наблюдения проводились на группе людей, состоящей из менее, чем 100 человек):
- через месяц после манифестирования первых симптомов, в крови формировалось максимальное количество антител – концентрация иммуноглобулинов достигала пикового значения;
- позднее концентрация антител начинала снижаться, но по продолжительности выявления она напрямую зависела от тяжести перенесенного заболевания;
- у тех, кто перенес тяжелую форму поражения, они встречались даже через 60-80 дней;
- те, кто перенес Ковид-19 в легкой форме, получали анализы, в которых не было антител;
- обтекаемая научная формулировка о стремлении титров к начальным показателям, применялась для обозначения такой концентрации иммуноглобулинов, которая не поддается выявлению существующими ныне методами.
По всем признакам РНК-вирус подтверждал свою принадлежность к группе ОРВИ, к которым у человека нет постоянного иммунитета: непродолжительный ответ организма появляется при инфицировании, затем, в зависимости от тяжести протекания, он за какое-то время сходит на нет. На момент появления исследования указывалось, что однократной вакцинации, как и легкой стадии болезни, для создания устойчивого уровня антител недостаточно. Необходимо проведение повторной, усиливающей инъекции.
По-видимому, создатели вакцины Спутник-V учли этот момент, отсюда и необходимость повторной вакцинации
Нашли объяснение и случаи заражения коронавирусом после того, как сделаны оба укола – люди, уверенные, что они в безопасности, отказывались от рекомендованных мер предосторожности уже через несколько дней, в то время как формирование устойчивого иммунитета происходило через 42 дня
Последствия для организма после коронавируса у пожилых
После коронавируса пожилые пациенты чаще, чем другие категории выздоровевших, страдают от:
- одышки при ходьбе;
- снижения функций легких;
- длительного кашля;
- бессилия;
- боли в сердце;
- отеков на ногах из-за слабости сердечных сокращений;
- нарушений сердечного ритма;
- перепадов артериального давления;
- повторной пневмонии.
При наличии фоновых заболеваний (например, стенокардии, сахарного диабета) происходит их декомпенсация, то есть течение становится более тяжелым, снижается эффективность медикаментов, которые раньше помогали. Поэтому всем пациентам рекомендуется находиться под наблюдением врача по месту жительства не менее полугода.
Последствия искусственной вентиляции легких
Если больной находился на аппаратной вентиляции легких, то последствиями могут быть:
- присоединение другой вирусной, бактериальной или грибковой инфекции;
- баротравма – высокое давление подаваемого кислорода может стать причиной перехода его в легочную ткань, под кожу, в полость плевры, кровеносное русло с закупоркой сосудов;
- разрыв легкого с заполнением воздухом грудной клетки (пневмоторакс);
- нарушения обмена, защелачивание крови;
- самостоятельное травмирование трахеи – при непрочной фиксации и недостаточной глубине медикаментозного сна больной выдергивает трубку из дыхательных путей.
Побочные эффекты медикаментов
Применяемые препараты при лечении коронавируса очень токсичны, они нередко назначаются пациентам с сопутствующими хроническими болезнями, поэтому есть высокий риск побочных реакций. Последствия зависят от схемы терапии, возможны:
- нарушения зрения;
- аллергические реакции;
- тошнота, рвота;
- поражение печени;
- потеря слуха;
- судороги;
- мышечная слабость;
- приступы аритмии, замедления проводимости в сердечной мышце (блокады);
- угнетение кроветворения в костном мозге;
- кровотечения из кишечника;
- язвы слизистых оболочек желудка и двенадцатиперстной кишки;
- острое нарушение кровотока в сердечной мышце, головном мозге;
- повышение сахара, холестерина в крови;
- почечная недостаточность.
Какие органы поражает коронавирус
Как все респираторные инфекции, эта болезнь начинает путь в носоглотке и распространяется по дыхательной системе. На ранней стадии она вызывает сильный кашель, воспаление горла, а после может перейти вниз. Одно из последствий – тяжелая дыхательная недостаточность. Попадая в кровь, возбудитель инфекции способен поразить сердце.
Легкие
Тяжелые болезни нижних органов дыхательной системы – самое частое осложнение нового коронавируса. Попадая в носоглотку, он быстро опускается и оседает в тканях легких. Инфекция поражает клетки, которые отвечают за избавление от любой патогенной флоры, поэтому процесс очищения легких останавливается. Изгнать «чужака» не получается, он активно размножается.
Ответ иммунной системы блокируется, развивается пневмония. С ней и связана высокая смертность от коронавируса. Из-за воспаления легких ткани активно разрушаются, процессы обмена в них останавливаются. Сюда могут попасть бактерии или грибки и усилить инфекцию, начинает развиваться дыхательная недостаточность. Пациентам с тяжелым состоянием проводят искусственную вентиляцию легких (ИВЛ).
Желудок
Сюда коронавирус попадает реже, чем в органы дыхательной системы, нет точных данных о рисках и симптомах. У некоторых пациентов возникали боли в животе, диарея. Клиническая картина напоминала легкую степень ротавирусной (кишечной) инфекции.
Врачи не исключают поражение желудка у людей, которые занесли болезнь в организм не воздушно-капельным, а пищевым путем – с зараженным мясом. Вирус способен связываться с белками. Теорию подтверждает его наличие в каловых массах больных, но достоверные данные по такому развитию болезни отсутствуют.
Кровоток
Осложнения и высокую летальность у отдельных групп врачи связывают не только с иммунодефицитом. Опасность существует и для людей, у которых очень резкая и сильная реакция защитных сил организма. У них в большом количестве вырабатываются цитокины – белки, которые предупреждают иммунитет о конкретной зоне развития инфекции. Он посылает антитела, начинающие разрушать свои же клетки вместе с «чужаками». В результате таких процессов вирус проникает в кровоток.
Печень
Нет точных данных, как респираторные инфекции изменяют работу этого органа и поражают ли его ткани. Не исключено, что причина кроется в резком иммунном ответе. Предыдущие эпидемии коронавируса не вызывали осложнений для печени, которые бы привели к смерти пациента. В 2019–2020 годах такие случаи тоже не регистрировались.
У здорового человека железа производит ферменты, попадающие в кровоток при отмирании клеток. Они называются «энзимы» и нужны, чтобы ускорять биохимические реакции. В результате вирусной инфекции кровь может переполниться этими ферментами, что приведет к тяжелому течению болезни. Попасть в печень коронавирус способен по мелким сосудам, воротной вене – через нее проходит кровь из пищеварительного тракта.
Почки
Последние исследования (как отечественные, так и зарубежные) показали, что осложнения коронавируса затрагивают не только легкие, но и мочевыделительную систему. С кровотоком он проникает в канальцы почек. Их клетки пытаются задерживать инфекцию, чтобы она не разнеслась по организму, но из-за этого поражаются сами. Развивается воспаление. С ним можно быстро справиться, если иммунитет хороший.
Когда вирус прорывается через сдерживающие его клетки и активно размножается, возникает тяжелое поражение почек. Оно уже опасно для жизни, потому что функции органа нарушаются, он перестает выполнять роль фильтра и может полностью отказать. Самый тяжелый исход – для пациентов, пьющих антибиотики, находящихся на ИВЛ, имеющих патологии почек.
Коронавирус не ограничивается поражением легких
SARS-COV-2 поражает кишечник, сердце, кровеносные сосуды, почки и центральную нервную систему. Это одна из причин столь широкого спектра симптомов Ковид-19. Следы вируса были обнаружены в носовых проходах, горле и почках, печени, поджелудочной железе и сердце, а также в слезах и кале.
Пищеварительная система
Вирус способен перемещаться в пищеварительную систему, что приводит к появлению симптомов, напоминающих желудочно-кишечные заболевания, хотя эти симптомы могут быть отдельными, а пациент вовсе не иметь проблемы с легкими на этой стадии. Есть также свидетельства повреждения печени или желчных протоков, так как отмечается повышенный уровень ферментов. Однако в этом случае, по мнению экспертов, это может быть результатом приема лекарств или активностью иммунной системы, а не непосредственным попаданием вируса.
Коронавирус и кровеносные сосуды
Вирус, который все более и более эффективно обосновывается в организме, имеет свойства поражать сердце и кровеносные сосуды, хотя до сих пор неясно, как он это делает. Тем не менее, некоторые пациенты, госпитализированные с коронавирусом, испытывают такие симптомы, как сердечная аритмия. Еще одна особенность Ковид-19 также вызывает серьезное беспокойство специалистов. Речь идет о нарушении свертываемости крови. Кровяные сгустки могут блокировать артерии и сосуды в головном мозге и в конечном итоге вызвать инсульт или сердечный приступ.
У некоторых пациентов коронавирусная инфекция вызывает патологическое сужение кровеносных сосудов, что приводит к гипоксии и кровоподтекам пальцев рук или ног. Появляются болезненные отеки. Сужение кровеносных сосудов также может быть причиной некоторых случаев атипичной пневмонии, когда недостаточный кислородный обмен обусловлен сужением кровеносных сосудов, а не коллапсом альвеол. Следовательно, по результатам некоторых исследований, коронавирус влияет на биологию сосудов.
Исследователи полагают, что если коронавирус действительно нацелен на кровеносные сосуды, это объясняет тот факт, что его жертвами являются в первую очередь страдающие от сосудистых повреждений: диабетики и гипертоники. При этом астматики гораздо реже подвержены осложнениям, что удивило многих врачей. Факторы риска для инфекции, по-видимому, именно сосудистые нарушения:
- сахарный диабет;
- ожирение;
- возраст;
- артериальная гипертензия.
Почки
Следующая цель для коронавируса — почки. Там также имеется множество рецепторов ACE2, которые являются точкой проникновения вируса в организм. Есть много признаков того, что вирус повреждает этот орган. Белок и кровь содержатся в моче пациентов, и многие тяжелобольные перенесли диализ из-за почечной недостаточности. Некоторые исследования показывают, что вирус может напрямую поражать почки, поэтому их отказ является результатом не только гипоксии, вызванной пневмонией.
Головной мозг
Есть данные о том, что коронавирус также влияет на мозг и центральную нервную систему. Присутствие вируса было замечено в спинномозговой жидкости пациента, страдающего от менингита. Иногда наблюдаются симптомы, указывающие на энцефалит или гиперактивность симпатической нервной системы. Некоторые люди с КОВИД-19 теряли сознание или испытывали судороги. Рецепторы ACE2 присутствуют в коре и стволе головного мозга, но пока неизвестно, как именно коронавирус туда проникает.
Как проявляется коронавирус у человека
У многих взрослых и детей коронавирус протекает как простуда или грипп, но самочувствие при этом несколько хуже. То есть – у приблизительно 80% заболевших COVID-19 наблюдают в легкой форме. В этом случае какой-либо специфической терапии врачи не назначают, а проводят симптоматическое лечение, выписывая препараты исходя из жалоб своих пациентов. Но приблизительно 1 из 6 заболевших переносит коронавирусную инфекцию в тяжелой форме – с развитием дыхательной недостаточности. Если человек в преклонном возрасте, при этом у него есть хронические болезни сердечно-сосудистой, дыхательной систем или диабет, вероятность тяжелого течения COVID-19 у него повышается.
У взрослых
По информации ВОЗ, главные симптомы коронавируса – затрудненность дыхания, лихорадка и кашель без отделения мокроты. Также эксперты сообщают, что внезапная потеря вкуса либо обоняния потенциально указывает на COVID-19. Так, коронавирус у взрослого человека проявляется следующими симптомами:
- рост показателей температуры тела – приблизительно в 90% случаев;
- одышка – порядка 55%;
- кашель – сухой либо с небольшим количеством отделяемой мокроты – 80%;
- чувство сдавленности в груди – до 20%.
Перечисленная симптоматика актуальна для молодых людей. Редко (у менее 10% заболевших) без повышения температуры проявления коронавирусной инфекции бывают такие:
- головные боли;
- расстройство пищеварения;
- тошнота и позывы ко рвоте;
- ощущение усиленного сердцебиения;
- кровохарканье.
Подозреваете ли у себя коронавирус на данный момент?
Да, все признаки имеются 29.87%
Да, и это уже точно 10.37%
Да, но больше склоняюсь к тому, что это обычная простуда 31.29%
Нет 28.47%
Проголосовало: 3656
У детей
У детей коронавирусная инфекция также проявляется на начальном этапе повышением температуры и кашлем. Тем не менее есть и другая симптоматика:
- диарея и другие проблемы с ЖКТ;
- головные боли;
- заложенность носа;
- отсутствие обоняния либо вкуса;
- болезненность в области груди;
- боли в мышцах.
По данным наблюдений, в детском возрасте коронавирусная инфекция чаще провоцирует нарушения пищеварительной функции. Тем не менее у подавляющей части детей, у кого был выявлен COVID-19, улучшение состояния происходило уже на следующие сутки с момента возникновения первых проявлений коронавируса. Только малый процент заболевших требует специфического лечения, интенсивной терапии и искусственной вентиляции легких. В подавляющей части случаев у детей болезнь протекает в легкой форме.
Считаете ли вы, что коронавирус не так опасен, как о нем говорят?
Да 25.91%
Нет 56.36%
Затрудняюсь ответить 17.73%
Проголосовало: 4654
Восприимчивость человека
Этот момент сильно зависит от состояния иммунитета. Все группы населения рискуют заразиться, потому что восприимчивость к коронавирусу у людей очень высокая, но существуют отдельные группы риска. К ним относятся лица с низким иммунитетом. Они легко заражаются, инфекция у них протекает тяжело, риск осложнения очень высокий. Беречься врачи советуют беременным и кормящим, пожилым, детям дошкольного возраста. Слишком восприимчив организм у людей с ВИЧ, СПИД.
Эпидемия коронавируса связана не только с легким заражением, но и с высокими рисками заболеть повторно. Даже если человек уже перенес эту инфекцию, антител к ее возбудителю вырабатываются очень мало. Это связано с мутацией вируса и большим количеством его типов. Новое заражение рискует привести к очередному этапу болезни, и нет гарантии, что течение будет более легким.