Covid-19. ответы на вопросы. фарм. опека
Содержание:
- Вопрос 13
- Как развивается обычная бактериальная пневмония?
- Как подтверждают диагноз Covid-19?
- Примерные схемы лечения
- Профилактика коронавирусной инфекции
- Сколько больницы заплатили за новые препараты
- Искусственная вентиляция легких (ИВЛ)
- Вопрос 4
- Стоимость производства и международный рынок
- Как узнать, болел ли COVID-19
- Вопрос 2
- Как узнать, был ли контакт с коронавирусом
- Новые рекомендации по лечению коронавируса
- Куда смотрит иммунная система?
- Может ли настоящая вакцина продаваться в интернете прямо сейчас?
- Микк Сид
- А что дальше?
Вопрос 13
Почему при коронавирусной пневмонии врачи, как правило, назначают 2-3 антибиотика?
Потому что в мозгах большинства врачей за годы работы сформировалась прочная связка: пневмония => антибиотик.
Даже если все началось с обычной вирусной инфекции, она может осложниться присоединением бактериальной флоры и развитием бактериальной пневмонии.
Поэтому назначение антибиотиков в начале пандемии было объяснимо.
Однако, врачи столкнулись с тем, что при коронавирусной инфекции стандартные антибиотики не работали. Приходилось увеличивать продолжительность курса. Но и в этом случае эффекта не было. Меняли антибиотик. Никакого результата. Опять меняли антибактериальный препарат. И снова эффект был намного скромнее ожидаемого.
Все это напоминает мне такую картину:
Вы хотите вбить гвоздь в бетонную стену. Берете молоток и дубасите им по гвоздю. Он не идет.
Вы тогда берете молоток помощнее и лупите им по гвоздю. Все равно не идет!
Вы идете к соседу и спрашиваете у него самый большой молоток. Уж сейчас-то гвоздь наверняка поддастся! Но не тут-то было.
Очевидно, надо менять не размер молотка, а инструмент.
Я думаю, вы догадались, что первый «молоток» — это азитромицин или какой-нибудь амоксициллин. Второй — цефотаксим или что-то вроде этого. Третий — левофлоксацин.
А иногда врачи «колотят по гвоздю» сразу двумя «молотками».
Похоже, они совсем забыли, что бактериальная пневмония чаще всего вызывается пневмококком или гемофильной палочкой. На них прекрасно действуют пенициллины, макролиды, цефалоспорины, фторхинолоны, причем, в стандартных дозировках.
Почему же при ковидной пневмонии пенициллин не действует? Почему макролид тоже оказался неэффективным? Почему и цефалоспорин – что мертвому припарки? И ладно бы у одного-двух пациентов — можно было бы списать на резистентность. Но когда у всех поголовно???
Врачи никак не хотят признать, что надо менять «инструмент», поскольку ковидная пневмония – ВИРУСНАЯ. За 10 месяцев пандемии стало ясно, что бактериальные осложнения бывают только у 10% пациентов, преимущественно, у тех, кто попадает на искусственную вентиляцию легких.
А коронавирусную пневмонию лечат так:
- противовирусное средство — чтобы остановить размножение вируса. В частности, назначают фавипиравир, хотя его эффективность не доказана.
- антикоагулянт — чтобы уменьшить образование тромбов в сосудах, т.к. коронавирусная инфекция — это не только и не столько заболевание легких, сколько сосудистая патология.
- гормон или другой иммуносупрессор, чтобы снизить активность иммунной системы и уменьшить воспаление.
- симптоматические средства + прон-позиция: лежать на животе хотя бы по часу 3-4 раза в день, чтобы равномерно распределить жидкость в легких и предупредить прогрессирование пневмонии.
Но даже если из этой схемы выбросить противовирусное средство, она все равно будет работать, поскольку рано или поздно иммунная система с вирусом справится, а главные задачи лечения — предупреждать тромбозы, снимать воспаление и гиперактивность иммунной системы.
Как развивается обычная бактериальная пневмония?
Чтобы понять отличия вирусной от бактериальной пневмонии, разберем, как чаще всего развивается бактериальное воспаление в легких.
В каком-то бронхе случился застой мокроты. В ней начинают размножаться условно-патогенные бактерии, которые попали сюда из верхних дыхательных путей. Далее они спускаются в альвеолы и вызывают там воспаление. Это, как правило, очаговая пневмония, т.е. участок воспаления очень ограниченный, локализуется чаще всего в одном легком и на ткань, которая окружает альвеолы, не распространяется.
С такой пневмонией прекрасно справляются антибиотики. И не нужно шарахать по ней двумя или тремя антибактериальными препаратами, чтобы уничтожить бактерии. 7-10 дней лечения ОДНИМ антибиотиком, и человек выздоравливает.
Почему коронавирусная пневмония двусторонняя?
Потому что при этом заболевании не происходит закупорки бронха сгустком мокроты. Там и мокроты-то зачастую нет.
Коронавирусы, предпочитающие другим клеткам альвеолоциты, быстренько спускаются по трахее и двум главным бронхам (правому и левому) в альвеолы.
А вся условно-патогенная братва тусуется в носоглотке. Бактерии не успевают опомниться, а вирусы уже проскочили мимо них со свистом в нижние отделы легких, забыв пригласить их с собой. Поэтому бактериальные осложнения коронавирусной инфекции — большая редкость.
Это не я говорю.
Цитирую главного пульмонолога Минздрава Сергея Авдеева:
«Сейчас, по прошествии многих месяцев пандемии и после анализа опыта многих стран, стало понятно: в действительности бактериальная инфекция нечасто осложняет коронавирусную инфекцию. И это одна из загадок коронавируса. Если пневмония развивается как осложнение гриппа, то почти всегда она имеет бактериальную составляющую, присоединяется либо пневмококк, либо стафилококк. И антибиотики, действительно, нужны.
А вот при ковидной пневмонии, как оказалось, все не так! Бактериальные осложнения развиваются достаточно редко. Главным образом у тяжелых пациентов, на поздних стадиях, когда люди подолгу лежат в стационаре, находятся в реанимации, на аппаратах искусственной вентиляции легких».
Теперь вы понимаете весь ужас того, что сейчас происходит? Я имею ввиду мощнейшую и губительную для человека антибактериальную терапию, которая ему совсем не нужна!
Народ в панике! Из аптек пропадают антибиотики! Если какой-то появляется, его тут же сметают, причем, берут впрок, как туалетную бумагу в начале пандемии.
Но о лечении мы будем подробно говорить в одной из следующих бесед.
А пока продолжаем разбираться с патогенезом.
Как подтверждают диагноз Covid-19?
ПЦР-исследование
Специальной палочкой берут мазок из носа и с задней стенки глотки и опускают в раствор с реактивом. А затем в условиях лаборатории ищут генетический материал (РНК) вируса.
Иными словам, тест отвечает на вопрос: есть в данный момент инфекция, или нет.
Теоретически ответ должен быть готов через 48 часов, а практически — сами знаете…
Почему он может быть ложно-отрицательным?
По нескольким причинам:
1. Неправильно взяли мазок.
2. Вирус «спустился» ниже, его нет ни в носу, ни в горле, или его там мало.
3. Человек незадолго до исследования поел или попил.
4. Низкая чувствительность теста.
Тест на антитела
Для него берут кровь из вены.
Антитела – иммунные клетки, которые вырабатываются в результате встречи человека с вирусом. В дальнейшем, если вдруг произойдет повторная встреча, они уже смогут дать ему достойный отпор, и человек не заболеет или будет болеть легко.
Антитела бывают разных видов.
Ig M вырабатываются в организме с первых дней болезни, начинают выявляться примерно на 7-й день с момента заражения. Они помогают бороться с вирусом, поэтому их наличие говорит о том, что человек болеет прямо сейчас. После выздоровления Ig М исчезают в течение 2 месяцев.
Ig G вырабатываются позже, примерно с третьей недели с момента заражения, и остаются в крови после выздоровления.
Оценивая результаты теста, врачи обращают внимание на наличие тех и других и их количество. Например, если Ig M немного, а Ig G нет, это начало болезни
Например, если Ig M немного, а Ig G нет, это начало болезни.
Если количество Ig M зашкаливает, это самый разгар болезни.
Ig M + Ig G – поздняя фаза заболевания.
Ig G при отсутствии Ig M – заболевание было в прошлом. Иммунитет сформирован.
Но бывает, что человек переболел, а Ig G не определяются.
Почему?
Может, диагноз «Covid» изначально был ошибочным. Может, тест схалтурил. Может, у человека есть иммунодефицит. А может, иммунитет оказался кратковременным.
К сожалению, после коронавирусной инфекции стойкий иммунитет формируется только у 15% переболевших. У остальных антитела не определяются.
Предполагают, что это бывает у тех, кто перенес заболевание легко, или кто быстро с ним справился. Но пока точного объяснения этому нет.
В следующий раз начнем разбирать лечение Covid-19. Не пропустите!
До новой встречи на блоге «Аптека для Человека!»
С любовью к вам, Марина Кузнецова
P.S. Если вы — сотрудник аптеки и хотите быть в курсе новых статей блога, а заодно получить ценные для работы шпаргалки, подписывайтесь на рассылку! Форма подписки — в правой колонке и под каждой статьей.
P.P.S. На этом блоге вы можете приобрести мои книги для Аптекаря. Подробности здесь.
Примерные схемы лечения
В методических рекомендациях Минздрава РФ приводятся такие схемы для лечения Covid-19 в амбулаторных условиях:
Легкое течение:
Схема 1: фавипиравир + интерферон местно + парацетамол (при необходимости, не более 4 г в сутки).
Схема 2: гидроксихлорохин + интерферон местно + парацетамол.
Схема 3: умифеновир + интерферон местно + парацетамол.
Среднетяжелое течение без пневмонии:
Схема 1: фавипиравир + интерферон местно + парацетамол + ривароксабан (Ксарелто) или апиксабан (Эликвис). Антикоагулянты назначаются на 30 дней.
Схема 2: гидроксихлорохин + интерферон местно + парацетамол + ривароксабан (Ксарелто) или апиксабан (Эликвис).
Среднетяжелое течение с пневмонией:
Схема 1: фавипиравир + ривароксабан (Ксарелто) или апиксабан (Эликвис) + дексаметазон или преднизолон или метилпреднизолон (гормон назначается на 5-10 дней) + интерферон местно + парацетамол.
Схема 2: гидроксихлорохин + ривароксабан (Ксарелто) или апиксабан (Эликвис) + дексаметазон или преднизолон или метилпреднизолон + интерферон местно + парацетамол.
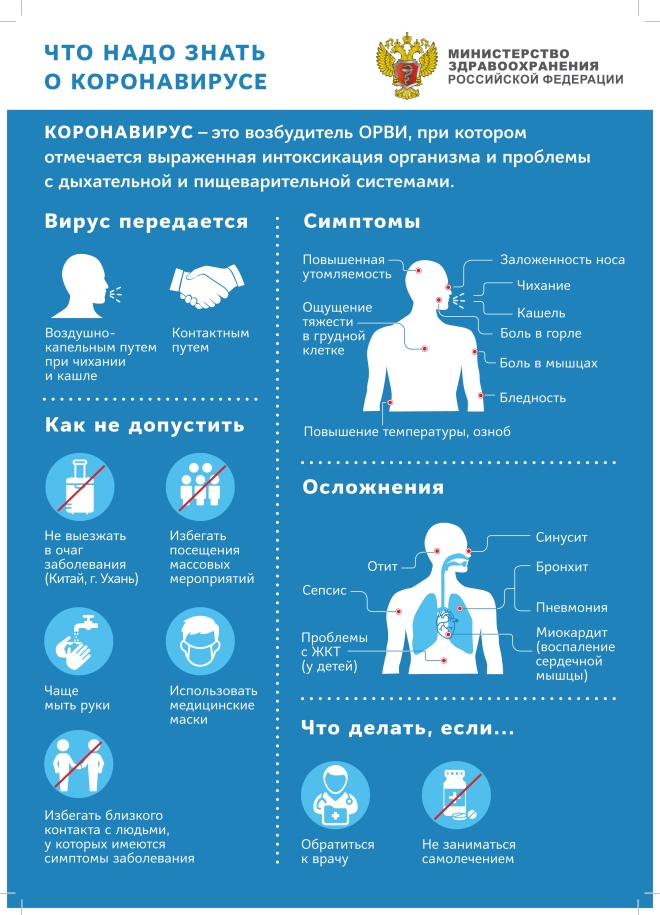
Профилактика коронавирусной инфекции
Теперь о том, что в методических рекомендациях говорится о профилактике Covid-19.
Специфическая профилактика
Слово «специфическая» означает, что она направлена именно на коронавирус и больше ни на какой другой.
На сегодняшний день в России зарегистрировано 2 вакцины: одна в августе, другая – совсем недавно, в октябре.
Вакцина Гам-Ковид-Вак, или Спутник V
Она представляет собой 2 раствора.
В каждом из них находится полученный искусственным путем аденовирус, лишенный способности размножаться. В него поместили часть белка, входящего в состав оболочки коронавируса.
Аденовирус служит своего рода транспортом антигена в клетку. Это вызывает иммунный ответ и выработку антител, которые должны нас защитить от последующих нашествий «короны».
Вакцину вводят в плечо дважды с интервалом 3 недели: сначала раствор 1, через 3 недели раствор 2. Как говорят разработчики, двукратное введение не только способствует выработке антител, но и обеспечивает долгосрочность иммунитета.
Пока прививку делают добровольцам, поскольку заключительного этапа испытаний она еще не прошла.
Вакцина ЭпиВакКорона
Чтобы ее получить, взяли часть белка коронавируса, соединили с белком-носителем и добавили вещество, которое усиливает иммунный ответ и обеспечивает более продолжительную защиту. Оно называется адьювантом.
В качестве адьюванта здесь использовали алюминия гидроксид.
Вводят ее тоже двукратно и тоже в плечо с интервалом 14-21 день.
Неспецифическая немедикаментозная профилактика
Она включает все, о чем нам талдычат по ТВ уже несколько месяцев:
- Больных и подозрительных – изолировать и запретить им высовывать свой нос из квартиры на протяжении 2 недель. Контактным – изолироваться вместе с ними.
- Мыть руки с мылом, т.к. мыло разрушает липидную оболочку вируса, и это самый простой способ его уничтожить, пока он не пустился во все тяжкие.
- Использовать одноразовую маску. Менять ее каждые 2 часа. Использовать – это не значит носить ее на подбородке, под носом, на пальце, на затылке, на ухе. Нос должен быть закрыт, т.к. это основной путь попадания вируса в организм. Все мы с вами прекрасно понимаем, что маска от заражения не спасает, т.к. если через нее проходит воздух, то вместе с ним проходят и вирусы. Но маска позволяет снизить вирусную нагрузку, поскольку задерживает капли слюны с вирусными частицами, которые распространяет зараженный человек при кашле, чихании, разговоре. А от вирусной нагрузки зависит дальнейший сценарий развития заболевания.
- Использовать антисептик в общественных местах или сразу после их посещения.
- Не кучковаться, не обниматься, не целоваться, не хлопать по плечу, не здороваться за руку, по возможности на работу ездить в своем авто или летать по воздуху, шарахаться от тех, кто приближается к тебе на расстояние меньше 1,5 метров.
- Использовать барьерные средства для входных ворот. Они в рекомендациях не называются, но я полагаю, что с этой целью можно предложить Назаваль плюс.
Медикаментозная профилактика
- Интерферон альфа интраназально по 3 капли или 3 пшика в каждый носовой ход 1 раз в день утром ИЛИ умифеновир (Арбидол или аналог) по 200 мг 2 раза в неделю в течение 3 недель.
- При непосредственном контакте с больным – их комбинация. Дозировки несколько другие: интерферон интраназально по 3 капли или 3 пшика в каждый носовой ход 2 раза в день, умифеновир по 200 мг 1 раз в день 10-14 дней.
- Для защиты от заражения при непосредственном контакте с больным Минздрав рекомендует также гидроксихлорохин (Плаквенил или аналог) в 1-й день по 200 мг 2 раза в сутки, затем по 200 мг 1 раз в неделю в течение недели.
Как я уже говорила прошлый раз, сейчас от него отказались в большинстве стран, т.к. у многих он вызывает угрожающую жизни аритмию, причем, даже у здоровых людей, плюс может вызвать слепоту, облысение, печеночную недостаточность, психоз, тяжелую анемию, снижение уровня лейкоцитов (главных клеток, обеспечивающих нашу защиту от вирусов-бактерий), тромбоцитов.
Особенно опасно его сочетание с азитромицином, поскольку он вызывает те же побочные, и при совместном применении вероятность их появления повышается.
Сколько больницы заплатили за новые препараты
«Высокая цена препарата от коронавируса “Арепливир” обусловлена его эффективностью, — сказал в эфире Первого канала председатель совета директоров фармкомпании-разработчика «Промомед» Петр Белый. — Он стоит столько, сколько он стоит. Я вам могу сказать точно, что “Арепливир” — это самый дешевый в мире препарат, который спасает жизни».
«Арепливир» — лекарство от коронавируса за 12 тысяч рублей. Безопасен ли он?
Когда в сентябре лекарства появились в аптеке, производитель «Арепливира», главный исполнительный директор компании «Промомед» Андрей Младенцев заявил: «Применение данного препарата позволяет пациенту не попасть в больницу. Один день пребывания в больнице обходится в зависимости от региона от 25 тысяч рублей и выше. Фактически одна пачка таблеток за 12 320 рублей стоит как полдня пребывания в стационаре. Это выгодно, но с другой стороны, — кому выгодно? Если человек не был в стационаре, то экономит государство. В настоящее время пациент вынужден покупать лекарство за собственный счет. Как только государство включит “Арепливир” в список жизненно необходимых, то затраты на препарат можно будет компенсировать из системы ОМС».
И 12 октября государство послушалось совета Младенцева и препараты в список включило. За этим последовало решение ФАС по предельной отпускной цене. И это 5 500 рублей за упаковку без учета надбавок дистрибьюторов. Стоимость таблетки должна быть около 100 рублей, а упаковка в рознице стоить не больше 6 875 рублей.
Цену просто так в два раза не снижают.
Сергей Шуляк
— ФАС устанавливает цену после попадания препарата в список ЖНВЛ, — объясняет Сергей Шуляк, генеральный директор аналитического агентства DSM Group. — Российские производители должны подать огромный комплект документов по поводу себестоимости производства препарата для того, чтобы регистрировать цену. На основании этих документов ФАС и сделал выводы о завышенной цене на препарат.
В стоимости этого препарата, которую назначил производитель, маркетинговой составляющей никто не отменял. Потому что люди напуганы, и любое сообщение о появившемся новом препарате, который может спасти от ковида, вызывает неподдельный интерес у покупателя. Потому что риторика последних дней по ковиду — это смерти, смерти, смерти. Люди это впитывают, они боятся и действительно готовы заплатить последние деньги для того, чтобы купить препарат, о котором говорят, что он способен спасти их жизнь.
Искусственная вентиляция легких (ИВЛ)
О ней коротко – для общего развития.
Искусственная вентиляция легких – это дыхание ЗА пациента с помощью аппарата, если самостоятельно он дышать не может.
В дыхательные пути вводят трубку (выражаясь медицинским языком, производят интубацию трахеи). Трубку соединяют с аппаратом для подачи воздуха.
Воздух подается под определенным давлением и в определенной концентрации.
Процедура ИВЛ – это экстренная помощь, когда все меры оказались неэффективными, включая использование кислородной маски.
Поскольку ощущения от дыхательной трубки не из приятных, больным вводят седативные препараты, и они все время находятся в полубессознательном состоянии.
ИВЛ – палка о двух концах. Подача воздуха под давлением может попросту порвать легкие. Многое зависит от профессионализма медиков. Интубационную трубку нужно регулярно чистить от слизи, иначе там начинают размножаться бактерии, повышается риск бактериальных осложнений, и состояние только усугубляется.
Длительное нахождение на ИВЛ может привести к нарушению работы дыхательного центра. Мышцы грудной клетки, которые в нормальных условиях участвуют в дыхании, атрофируются.
80% больных, подключенных к аппарату ИВЛ, умирает.
Остальным впоследствии приходится заново учиться дышать.
Вопрос 4
Если рекомендовать цинк, то в какой дозировке?
В комплексном лечении Ковид-19 чаще всего назначается 75-100 мг чистого цинка в сутки.
Давайте посмотрим содержание цинка в некоторых БАДах и препаратах, которые есть или были в вашем ассортименте.
Цинкит: в 1 таблетке всего 10 мг цинка, поэтому это профилактическое средство, учитывая, что суточная потребность в этом микроэлементе – 12 мг. Принимается по 1 таб. в сутки.
Цинк + вит. С от Эвалар: в 1 таблетке не менее 12 мг цинка.
Цинк Хелат Эвалар: в 1 таблетке цинка 25 мг. В такой форме (в соединении с аминокислотой) он лучше усваивается.
Лекарственный препарат Цинктерал Тева: цинка 45 мг. Если принимать по 1 таб. 2 раза в сутки, получится вполне адекватная лечебная дозировка. Но цинк конкурирует с медью за всасывание, при длительном приеме могут быть побочные, вызванные дефицитом меди.
Так что, если спрашивают что-то для профилактики ковида, вы можете рекомендовать любую биологически активную добавку с цинком, а если есть симптомы ОРВИ, то лучше выбрать такое средство, чтобы суточная дозировка приближалась к рекомендуемой: 75-100 мг.
Стоимость производства и международный рынок
Стоимость производства курса фавипиравира (90 таблеток) — 20 долларов, по подсчетам медицинского журнала «Virus Education». То есть 1 536 рублей. Одной таблетки — 17 рублей, упаковки — 680. Стоимость журнал рассчитывал, основываясь на средней международной цене действующего вещества и средней стоимости работ по производству.
Но понятно, что цена на препараты основывается не на том, сколько потратил производитель, а исходя из спроса и платежеспособности на рынке. А государство, судя по всему, готово заплатить.
Государственные клиники уже потратили около полутора миллиардов рублей на закупку этих препаратов.
Из них 148 млн конкретно потрачено на закупку «Коронавира», 123 млн — на «Авифавир» и 33 млн — на «Арепливир». Все остальное закупалось по непатентованному названию «Фавипиравир».
Только Мособлмедсервис — аптечная сеть Московской области для льготников — закупил этих препаратов на 122 млн рублей. Минздрав Удмуртии потратил на «Коронавир» 55 млн рублей. А Центральная клиническая больница управления делами президента планирует закупить препарата на 11,5 млн рублей, Центр фармации и медицинской техники Минобороны России объявил тендер на 13,5 миллионов рублей. И это только начало государственных закупок.
Наши препараты готовят на экспорт. 10 июля посольство РФ в Гватемале совместно с Российским фондом прямых инвестиций провели презентацию препарата против коронавируса для стран Латинской Америки и Карибского бассейна. Производители заявили, что готовы поставлять наши лекарства в Индию. А московское правительство планирует закупать эти препараты и раздавать амбулаторным больным коронавирусом бесплатно. Очевидно, производителей ждут очень большие прибыли.
— Производители думают в первую очередь о прибыли, — считает Илья Ясный. — Они надеются, что не будет никаких тяжелых побочных нежелательных явлений. А заработать на этих препаратах можно хорошо. Так же и государственные органы — можно заявить населению о том, что есть революционные препараты от коронавируса российского производства.
Но если врачи понимают что-то и умеют читать, то они просто его не будут выписывать пациентам.
Но, к сожалению, таких врачей не так много, меньше половины. Я надеюсь, что это не закончится трагедией хотя бы, просто будут пить еще один бесполезный препарат, типа анаферона.
Вот только фавипиравир гораздо менее безопасен. И даже если жизнь хотя бы одной семьи, одного ребенка будет сломана токсичностью препарата, за это вряд ли будет отвечать производитель. Отвечают всегда только те люди, которым обещали, что «инновационный препарат» спасает от смерти.
Как узнать, болел ли COVID-19
Верификация по номеру телефона нужна для того, чтобы никто случайно или намеренно не ввёл систему и других пользователей в заблуждение относительно своего диагноза. Видимо, номера всех заражённых добавляются в единую базу, к которой потом обращается приложение Госулуги.COVID трекер.
Госуслуги знают, если вы заболеете COVID-19
Я ввёл свой номер телефона, подтвердил его кодом из SMS и просто получил отказ после недолгой проверки. Мне было интересно, что получится, ведь ранее я переболел COVID-19. Значит, по логике, мой номер должен быть в базе. Но, судя по всему, по истечении определённого срока данные о заболевших просто удаляются. В принципе, это логично, учитывая, что я больше не представляю опасности.
Кстати, учитывайте, что Госуслуги.COVID трекер работает не на всех смартфонах. Аппараты Huawei и Honor не поддерживаются, даже старые, где сервисы Google были доступны официально. Я проверил это на Honor View 20 и убедился, что пользователям аппаратов этих брендов доступ к системе трекинга запрещён по решению Google.
Вопрос 2
Можно ли рекомендовать при подозрении на Ковид витамин Д3, и если да, то в каких дозировках?
Можно. Относительно безопасной врачи называют дозировку, не превышающую в сутки 4000 МЕ.
Но есть ограничения.
Витамин Д3 противопоказан при заболеваниях печени и почек, т.к
там он превращается в свои активные метаболиты.
Его нельзя рекомендовать при мочекаменной болезни.
Нужна осторожность в его использовании при атеросклерозе.. Витамин Д3 помогает организму усваивать из кишечника кальций, который затем попадает в кровоток
Если стенки сосудов гладкие и здоровые, кальций нигде не задерживается, и плывет туда, где нужен
Витамин Д3 помогает организму усваивать из кишечника кальций, который затем попадает в кровоток. Если стенки сосудов гладкие и здоровые, кальций нигде не задерживается, и плывет туда, где нужен.
Но если на сосудах есть неровности, бляшки, он в этих местах «застревает» и откладывается. Стенка сосуда теряет свою эластичность. Ухудшается кровоснабжение сердца, мозга, таблетки от давления не помогают, человек жалуется на головокружения, головные боли, ухудшение памяти и прочее.
Атеросклероз – заболевание чрезвычайно распространенное и молодеющее.
Учитывая, что вы рекомендуете витамин Д3 «вслепую», и порой, даже нет возможности толком поговорить с покупателем, советую вам спрашивать хотя бы возраст больного.
Если ему до 40-45 лет, можно предложить Д3 в дозировке 2000 МЕ (по 4 таб. или 4 капли препарата Аквадетрим) 2 раза в день.
Если больному больше 45 лет, то по 1000 МЕ (по 2 таблетки или 2 капли препарата Аквадетрим) 2 раза в день, чтобы не навредить, т.к. в этом возрасте уже у многих, особенно, у мужчин, есть атеросклеротические изменения в сосудах.
Мои мысли, мои скакуны…
- Если от дефицита витамина Д3 зависит тяжесть течения коронавирусной инфекции, то почему такая серьезная ситуация была весной этого года в Италии, Испании – странах, где 350 солнечных дней в году? Как известно, витамин Д образуется у нас в коже под влиянием солнечных лучей.
- Лечебные дозировки витамина Д3 вы рекомендовать не можете из-за риска накопления и симптомов передозировки. Вы же не знаете, что у клиента с печенью, почками. Он, порой, и сам этого не знает. А профилактические дозировки быстро витамин Д не поднимут. Поэтому особого смысла от применения этого витамина, когда человек уже заболел и пришел к вам в аптеку, я не вижу. Если и рекомендовать его, то только для профилактики Ковид-19.
- С другой стороны, 80% людей имеют дефицит витамина Д3. Значит, чтобы он оказал эффект, нужно принимать его не в профилактических, а в лечебных дозировках.
Но лечебные дозировки бывают разные. Например, если пить его по 5-10 тыс. МЕ в сутки, он может подниматься до нормы в лучшем случае 2-3 месяца в зависимости от исходного уровня, сопутствующих заболеваний и правильного приема. Это долго.
Некоторые доктора практикуют применение его в начале болезни по 20-30 тыс. МЕ. Через несколько дней снижают дозировку. Такое назначение может сделать только врач.
Напомню, что витамин Д3 — жирорастворимый, и если в рационе с жирами напряжёнка, он не усвоится.
Вы спросите: а как же усваивается витамин Д3 в Аквадетриме, если это водный раствор?
На самом деле, это не водный раствор. Чтобы витамин Д всосался в кишечнике, он должен сидеть в капельке жира. Аквадетрим – это куча маленьких капелек жира с витамином Д внутри, которые разболтали в воде. Поэтому в составе препарата Аквадетрим витамин Д3 усваивается независимо от жирности пищи.
Как узнать, был ли контакт с коронавирусом
- Скачайте приложение Госуслуги.COVID трекер из Google Play;
- Выберите регион своего фактического местонахождения;
Здесь вы увидите, были у вас контакты с заражёнными или нет
- Во всплывающем окне включите систему отслеживания контактов;
- Дождитесь оценки и убедитесь, что вы не контактировали с заражёнными.
Вероятно, вам будет интересно, как приложение понимает, что те, с кем вы встречались, заражены COVID-19? Ведь, как мы видим, от пользователей даже не требуется регистрация при помощи Госуслуг, хотя приложение-трекер очевидно является частью государственного портала. Но тут всё очень просто.
Как сообщить о КОВИД
На главной странице приложения Госуслуги.COVID трекер есть две вкладки: «Возможные контакты» и «Я хочу предупредить». В первой, как вы понимаете, отображаются ваши возможные контакты с заражёнными, а вот вторая позволяет вам, как ответственному гражданину, сообщить об уже подтверждённом диагнозе.
- Откройте вкладку «Я хочу предупредить»;
- Введите свой номер телефона в специальное поле;
В приложении можно проверить, нет ли у вас диагноза, о котором вы не знаете (что вряд ли)
- Подтвердите идентификацию кодом из SMS;
- Получите подтверждение или опровержение диагноза.
Новые рекомендации по лечению коронавируса
Последний протокол содержит новые терапевтические схемы, позволяющие амбулаторно эффективно вылечить коронавирусную инфекцию лёгкой и средней степени тяжести.
- В перечень назначаемых препаратов включены этиотропные медикаменты – Азитромицин, Гидроксихлорохин и Умифеновир, Фавипиравир, Ремдесивир и препараты интерферона.
- Также в список назначаемых препаратов включили Гидокартизон и Дексаметазон.
- Симптоматическую терапию рекомендуется проводить жаропонижающими препаратами, средствами против ринофарингита или ринита, бронхолитиками и мукоактивными средствами.
Конкретный выбор медикамента основан на тяжести состояния инфицированного, наличии сопутствующих патологий, данных микробиологических исследований и пр.
Куда смотрит иммунная система?
Когда в организм попадает чужой агент и начинает повреждать эпителий слизистой, к месту повреждения стягиваются главные пожиратели незваных гостей — макрофаги. Они вырабатывают цитокины — белки, обеспечивающие передачу сигналов SOS другим клеткам иммунной системы.
Самые популярные цитокины – интерфероны.
Менее популярные – интерлейкины, хемокины, факторы некроза опухоли и др.
Одни цитокины запускают воспаление, чтобы локализовать очаг повреждения, другие его сдерживают, иначе воспалительная реакция станет неприлично бурной, воспаление выйдет из-под контроля, и тогда пиши пропало.
Иногда так и случается.
По непонятным причинам в организме начинается настоящий хаос.
Цитокины словно срываются с цепи. Иммунная система полностью теряет способность различать свое и чужое и атакует все подряд: и врага, и собственные ткани.
Развивается, так называемый, цитокиновый шторм.
Воспаление усиливается, захватывая новые участки легких.
Под раздачу попадают клетки крови нейтрофилы. При распаде они выделяют ферменты, разрушающие эритроциты и тромбоциты. Возникают тромбозы и кровотечения, падает давление, расширяются сосуды, развивается обширный легочный отек. Выходят из строя сердце, легкие, почки, печень. Это называется полиорганной недостаточностью.
Если срочно не приструнить ошалевшую иммунную систему, она убьет хозяина.
Чаще цитокиновый шторм проявляется через 8-10 дней от начала заболевания.
Его признаки:
- Скачок температуры до 39 градусов и выше.
- Резкая слабость, вялость.
- Боли в мышцах.
- Сознание «как в тумане».
- Ощущение сдавливания грудной клетки.
- Падение АД – головокружение, потемнение в глазах.
Справиться с ним можно только в стационаре.
В такой ситуации назначают иммуносупрессоры, чтобы быстро снять гиперактивность иммунной системы, иначе беды не миновать.
Итак, при тяжелом течении коронавирусной инфекции мы имеем:
- Повреждение альвеол.
- Повреждение интерстиция – соединительной ткани, окружающей альвеолы.
- Множественные повреждения сосудов с образованием в них тромбов.
- Сверхсильный иммунный ответ.
Самое печальное во всем этом, что невозможно предугадать, как будет протекать заболевание. Если в начале пандемии говорили, что тяжелые больные – те, которым перевалило за 60-65, то сейчас ясно, что от этого не застрахованы и молодые.
Но если есть риск цитокинового шторма, то зачем всем повально назначают противовирусные средства с иммуностимулирующим эффектом?
Кто-то из вас сейчас скажет:
«Теперь я вообще ничего не понимаю! Антибиотики не имеют смысла, иммуномодуляторы могут нанести вред. Чем лечить? Что рекомендовать?»
Отличная тема для размышлений и рассуждений! Будем думать.
На сегодня все.
В следующий раз разберем, почему при Covid-19 появляется тот или иной симптом, и поговорим о тестах на коронавирус.
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
P.S. Если вы — сотрудник аптеки и хотите быть в курсе новостей блога, а также получить полезные для работы шпаргалки, подписывайтесь на рассылку! Форма подписки — в правой колонке и под каждой статьей.
Может ли настоящая вакцина продаваться в интернете прямо сейчас?
Доктор Барбара Минцес, доцент Центра и фармацевтической школы Чарльза Перкинса Сиднейского университета, призывает потребителей проявлять осторожность, ведь покупая любые лекарства по интернету, нет никакой гарантии получить именно то, за что вы заплатили деньги. Что касается именно вакцины от COVID-19, однозначный ответ – НЕТ, продажа этого лекарства по интернету невозможна, и вот почему:
Что касается именно вакцины от COVID-19, однозначный ответ – НЕТ, продажа этого лекарства по интернету невозможна, и вот почему:
Главное, совершенно непонятно как наказывать торговцев подделками вакцины. Ведь помимо обмана в финансовом плане, совершенно неясно что именно получит покупатель в пузырьке. В итоге люди, поверившие в этот развод, будут думать что они защищены от COVID, хотя это не так.
Будьте бдительны, не гонитесь за подозрительными лекарствами от коронавируса, которые продают в интернете. На 100% вас хотят попросту обмануть. [По материалам Vice]
iPhones.ru
Ни у одной страны её ещё нет, а у наркодилеров — уже есть.
Микк Сид
Пишу обо всём, что интересно и познавательно — гаджеты, события, репортажи. Увлекаюсь игрой на барабанах, меломан со стажем.
А что дальше?
Попав в носоглотку, вирус внедряется в клетки слизистой, вызывая их повреждение. Если защитные механизмы на этом этапе не смогли остановить его, вирус спускается ниже по респираторному тракту. Его путь лежит в легкие.
Иногда тест на Сovid оказывается ложно-отрицательным. Одна из причин этого – вируса в носоглотке уже нет, он спустился в трахею, бронхи или легкие.
Если ему удалось пройти все иммунные кордоны, он добирается до альвеол.
Альвеолы — маленькие пузырьки, в которых происходит газообмен: углекислый газ меняется на кислород. В норме воздух, который мы вдыхаем, поступает в альвеолу и проходит через нее к ее стенке, которая примыкает к легочному капилляру. Кислород из альвеолы проникает через альвеолярную стенку и эндотелий сосуда в кровь и разносится по всему организму.
Углекислый газ идет в обратном направлении: из крови в альвеолу, и мы его выдыхаем.
Что происходит при коронавирусной инфекции?
Коронавирус внедряется в клетки, выстилающие стенки альвеол, вызывая их гибель. Альвеолы заполняются разрушенными клетками и перестают выполнять свои функции.
Что это за функции?
В норме они вырабатывают сурфактант – вещество, благодаря которому их стенки на выдохе не слипаются.
Помимо этого, сурфактант препятствует пропотеванию жидкости из сосудов в альвеолы и развитию отека легкого, оказывает бактерицидное действие, регулирует работу некоторых иммунных клеток.
А если нет сурфактанта, легкие — под угрозой.
Снаружи альвеолы опутаны сетью кровеносных сосудов.
Вирус из альвеол попадает в кровь, а поскольку в сосудах тоже есть рецепторы, к которым он питает нежные чувства, он прикрепляется к ним, проникает в клетки эндотелия сосудов и повреждает его. Развивается воспаление сосудистой стенки — васкулит.
Повышается ее проницаемость. Эритроциты и лимфоциты попадают в альвеолы и заполняют их вместе с погибшими клетками.
Теперь представьте: в норме альвеолы заполнены воздухом. А при ковидной пневмонии – Бог знает чем: погибшими клетками, клетками крови, экссудатом.
Воздух, который вдыхает больной, не может свободно пройти через всё это, чтобы отдать в кровь кислород. А углекислый газ не может удалиться.
Уровень насыщения крови кислородом, т.е. та самая сатурация, которую определяют с помощью пульсоксиметра, падает. Человек задыхается.