Могут ли присутствовать боли в мышцах при ковид-19?
Содержание:
- Насколько эффективно полоскание горла при коронавирусе
- Строение коленного сустава
- 3. Артриты и артрозы
- Меры профилактики данной патологии
- Последствия артрита
- Тактика лечения
- Фибромиалгия
- Профилактика патологии
- Основные методы лечения
- 4. «Колено бегуна»
- Одышка после коронавируса, что делать?
- Как именно болит горло при коронавирусе – основные симптомы
- 2. «Блокада сустава»
- Ломота в костях при коронавирусе
- Специфическая профилактика
- Могут ли болеть мышцы и кости одновременно
- Боли при опорно-двигательных проблемах
- Последствия после коронавируса при тяжелой форме
- Ревматоидный
Насколько эффективно полоскание горла при коронавирусе
Полоскание горла при коронавирусе вряд ли даст 100% гарантию того, что патоген не пойдет дальше, в нижние дыхательные пути. Во многом возможность выздороветь быстро и не допустить осложнений зависит от состояния иммунитета, который необходимо укреплять, в том числе во время болезни. Также следует соблюдать постельный режим, принимать достаточное количество теплого питья
Важное значение имеет сохранение оптимального уровня влажности воздуха в помещении, где находится больной. Медики рекомендуют соблюдать меры гигиены, не касаться лица и особенно глаз грязными руками
По большей части полоскание горла назначается для того, чтобы улучшить самочувствие больного, избавить его от дискомфорта.
Читайте далее:

Чем полоскать горло при коронавирусе взрослому в домашних условиях

Чем лечить сухой кашель при коронавирусе в домашних условиях

Как и чем разжижать кровь при коронавирусе в домашних условиях
Мне нравитсяНе нравится
Фильтр:
Все
Ждет ответа
СортировкаПросмотрыОтветовГолоса
Можно ли носить контактные линзы при коронавирусе?
Дмитрий 1 месяц
7326 просм.
1 ответ.
голос.
Можно ли заразиться через открытую рану?
Мария 1 месяц
6163 просм.
4 ответ.
1 голос.
Переносят ли комары коронавирус?
Фёдор Исаев 1 месяц
6058 просм.
6 ответ.
-4 голос.
Строение коленного сустава
Чтобы лучше понять, почему болят колени, нужно разобраться с их анатомией. Итак, сочленение состоит из бедренной, большой берцовой кости и коленной чашечки. Две самые большие кости имеют по два выступа: внутренний и наружный мыщелки.
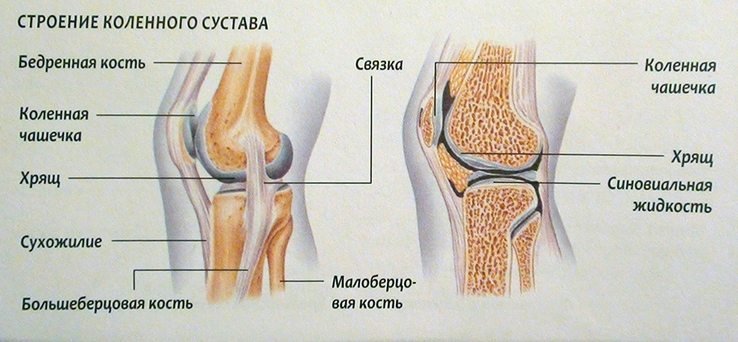
Все поверхности, которые соприкасаются друг с другом, покрыты гиалиновым хрящом. Благодаря ему обеспечивается подвижность коленного сустава, его амортизационные свойства. Вокруг этого соединения костей находится своеобразная капсула, изнутри выстланная синовиальным слоем. Она наполнена синовиальной жидкостью, благодаря которой производится питание сочленения, обеспечивается его подвижность.
Коленный сустав состоит не только из костей. Все его элементы объединяются крестообразными и коллатеральными связками, бедренными мышцами, сухожилиями. Коленная чашечка крепится к другим элементам посредством собственной связки. Для того чтобы колено двигалось, необходимо 6 синовиальных сумок. Питание и иннервация представленного сустава осуществляется посредством нервов и кровеносных сосудов, которые размещены в мягких тканях, окружающих сустав.
3. Артриты и артрозы
https://youtube.com/watch?v=to9eW1rYb-I
Артриты – это изменения в суставе из-за воспалительной реакции. Чаще всего воспаление поражает синовиальную оболочку, которая богата сосудами. При воспалении оболочка сильно отекает и начинает выделять воспалительную жидкость.
Чтобы не перепутать артрит с другими патологиями, запомните его 5 типичных признаков:
- пульсирующая, распирающая боль в покое и при движении;
- покраснение кожи;
- припухлость сустава;
- горячая кожа вокруг сустава;
- ограничение движения в колене.
Зная эти признаки, Вы легко отличите артрит от артроза.
Артроз – это невоспалительное поражение сустава. При артрозе ткани постепенно разрушаются по двум причинами – колено испытывает нагрузку, которую не может выдержать, либо из-за различных болезней нарушается структура хряща и он становится хрупким.
В отличие от артрита, при артрозах жидкости внутри сустава не хватает, поэтому колено не отекает, а «хрустит».
Артроз можно узнать по «стартовым болям», которые появляются в самом начале движения и проходят через 10 – 15 минут, если продолжать двигаться.
Внимание!
Лечение артрита и артроза отличается. При артрите врачи назначают антибиотики, противовоспалительные препараты или иммунодепрессанты. При артрозах помогает физиотерапия и препараты, ускоряющие заживление и замещающие внутрисуставную жидкость.
Меры профилактики данной патологии
Большого внимания заслуживают меры профилактики короновирусной инфекции. При соблюдении всех рекомендаций, можно защитить себя и своих близких от заболевания, а также, даже сохранить свою жизнь. Чтобы не заразиться, необходимо:
- Как можно чаще мыть руки с мылом
- Обрабатывать руки растворами антисептиков, носить перчатки
- Соблюдать масочный режим (одноразовые маски менять каждые 2 часа, многоразовые подвергать кипячению после использования)
- Стараться находится на самоизоляции
- Избегать лишних контактов с людьми
- Не трогать поверхности, находясь в общественных местах
- Проводить проветривание не менее 4 раз в сутки
- Проводить мытье полов с использованием дезинфицирующих растворов
При подозрении на заболевание нужно немедленно самоизолироваться и обратиться в больницу. Даже до появления симптоматики заболевания, больной может представлять опасность для окружающих.
Последствия артрита
Пациенты часто спрашивают, чем опасен диагноз при отсутствии качественного лечения. Последствия зависят от причины развития патологии. Например, при длительном лечении противовоспалительными лекарствами может появиться поражение ЖКТ.
Отвечая на вопрос о том, что это за болезнь артрит, мы уже говорили: она затрагивает не только суставы. При отсутствии медикаментозного воздействия могут поражаться другие органы. Когда инфекция распространяется, возможно нарушение целостности капсулы сустава, распространение поражения на связки, мышцы, кожу.
Часто возникает остеопороз, для которого характерным является уменьшение массы и плотности костей. От чего появляется такое осложнение? От длительного вяло прогрессирующего воспалительного процесса.
Прогноз зависит от стадии, когда обнаружена болезнь, своевременности лечения. В идеале могут исчезнуть все симптомы заболевания в течение месяца. При ревматоидной форме отсутствие лечения может привести к ежегодным рецидивам, а также к развитию осложнений. Артрит без лечения негативно сказывается на качестве жизни.
Тактика лечения
Терапия артрита направлена на устранение причины его развития и возникших осложнений, а также на улучшение самочувствия пациента. Составленные врачом схемы лечения существенно разнятся в зависимости от вида патологии. Пациентам с ревматоидным артритом назначаются базисные и биологические препараты, а при подагре необходим прием средств для ускоренного выведения из организма мочевой кислоты.
Лечение инфекционных заболеваний проводится антибиотиками, антимикотиками, противовирусными медикаментами, иммуностимуляторами. При проведении лабораторных исследований выявляется чувствительность возбудителей инфекции к препаратам. Наиболее часто используются антибиотики из группы макролидов, цефалоспоринов, полусинтетических пенициллинов.

В качестве обезболивающих средств применяются следующие препараты:
нестероидные противовоспалительные средства — Диклофенак, Кетопрофен, Ибупрофен, Мелоксикам, Индометацин;
глюкокортикостероиды (Дипроспан, Дексаметазон, Триамцинолон) с анестетиками Новокаином или Лидокаином для проведения медикаментозных блокад;
миорелаксанты Мидокалм, Сирдалуд, Баклосан при мышечных спазмах.

Анальгетическим действием, проявляющимся через несколько дней курсового приема, обладают и хондропротекторы (Артра, Дона, Структум). Их назначают также для частичного восстановления структуры хрящей.

Усилить клинический эффект медикаментозного лечения помогают физиопроцедуры: УВЧ-терапия, магнитотерапия, лазеротерапия, аппликации с озокеритом и парафином.
 Аппликации с озокеритом.
Аппликации с озокеритом.
Снизить выраженность болевого синдрома позволяет ношение жестких или полужестких ортезов, эластичных бандажей, а при необходимости на область сустава накладывается гипсовая лангетка. На этапе ремиссии пациентам показаны плавание, йога, массаж, лечебная физкультура.
Лечение артрита народными средствами возможно только после проведения основной терапии и с разрешения врача. В травяных настоях и спиртовых растирках нет ингредиентов, способных купировать воспалительные процессы. Ревматологи и ортопеды рекомендуют не заниматься самолечением, а сразу обращаться за медицинской помощью.
Фибромиалгия
Блуждающие боли возникают не только в суставах, но и в мышцах. Так проявляется фибромиалгия, или хронический болевой синдром. Диффузная боль ощущается в мышцах различной локализации, сопровождается повышенной утомляемостью, депрессивным состоянием, бессонницей или сонливостью. Фибромиалгия диагностируется у 4% пациентов, обращающихся к врачам с жалобами на блуждающие боли, преимущественно женского пола. Основные ее клинические проявления люди описывают так: «возникает чувство, что болит все тело» и «утром невозможно встать с постели из-за усталости». Большинство врачей считают фибромиалгию не патологией, а только отдельным синдромом.
Фибромиалгия может поражать разные суставы и отделы опорно-двигательного аппарата.
В основе ее патогенеза лежит постоянное возбуждение чувствительных нервных окончаний задних рогов спинного мозга. Причины фибромиалгии:
- периферический болевой синдром. В результате травмирования, сдавливания нервов или их воспаления постоянно генерируются болевые импульсы;
- инфекции. Воспаление и раздражение нервных окончаний часто сопровождают инфекционный мононуклеоз, герпес любого типа, боррелиоз;
- стресс. К появлению фибромиалгии приводит длительное нахождение человека в состоянии стресса. К развитию хронического синдрома предрасположены люди, остро переживающие рядовой стресс;
- травмирование. Если боль при вывихах, переломах, разрывах связок становится причиной стресса и тяжелых переживаний, то риск развития фибромиалгии значительно повышается;
- изменения гормонального фона. Причиной блуждающих болей часто становятся нарушения работы щитовидной железы;
- вакцинация или курсовой прием фармпрепаратов. Под воздействием этих факторов могут нарушаться нейромедиаторные процессы, формирующие восприятие болей.
Стресс, переутомление, гормональные сбои — частые причины фибромиалгии.
Частые стрессы негативно отражаются на состоянии иммунитета. При его снижении организм начинают атаковать вирусы и болезнетворные бактерии, в том числе из условно-патогенного биоценоза. Для их уничтожения в системный кровоток постоянно выбрасывается огромное количество продуцируемых иммунной системой антител. На определенном этапе происходит сбой — иммуноглобулины атакуют собственные клетки организма, из которых состоят мышцы, связки, сухожилия. Возникают кратковременные блуждающие боли — ведущий симптом фибромиалгии.
Профилактика патологии
Чтобы коленные суставы долго время оставались здоровыми и функционировали хорошо, необходимо соблюдать простые рекомендации врачей:
Уменьшить нагрузку на сочленение.
Рационально сочетать отдых и труд.
Своевременно лечить любые инфекционные заболевания в организме.
Не допускать переохлаждения конечностей.
После 35 лет желательно начать принимать хондропротекторы.
Во время занятий спортом необходимо защищать суставы наколенниками — специальными ортопедическими приспособлениями для фиксации сочленения.
Важно нормализовать свой вес.
Не последнюю роль в здоровье скелета играет питание. Лучше уменьшить потребление животных насыщенных жиров, белого хлеба, сладостей
Следует ввести в рацион больше клетчатки, растительных масел, овощей и фруктов. Правильное питание не только поможет снять дискомфорт, но и улучшит функциональность суставов.
Травматолог Виталий Казакевич рассказывает о реабилитации травмированного колена:
Основные методы лечения
Симптомы и методы лечения блуждающего артрита тесно взаимосвязаны. Значение имеет и адекватность терапии, проведенной для устранения респираторной патологии — причины блуждающего артрита.
Медикаментозное лечение
Если в дыхательных путях остались патологические очаги, то необходима их санация (очищение от патогенных микроорганизмов). Обычно назначаются пастилки, драже для рассасывания, спреи с противомикробным действием.
Хотя блуждающий артрит спровоцирован болезнетворными бактериями, антибиотикотерапия может не проводиться. Прием антибиотиков целесообразен при недолеченной респираторной патологии, бактериальном стоматите, осложненном инфекцией кариесе. Воспаление в суставах при блуждающем артрите вызвано не микробами, а реакцией иммунной системы на их внедрение. Поэтому заболевание может остро протекать даже при отсутствии в организме стрептококков. Если биохимическая диагностика выявила явные признаки наличия стрептококковой инфекции, то пациентам назначаются препараты следующих групп:
синтетические пенициллины, защищенные клавулановой кислотой — Амоксиклав, Флемоклав, Панклав;
макролиды — Кларитромицин, Азитромицин;
цефалоспорины — Цефазолин, Цефтриаксон, Цефотаксим.
Для устранения блуждающих болей используются нестероидные противовоспалительные средства: Диклофенак, Нимесулид, Кетопрофен, Ибупрофен, Мелоксикам. Они применяются в инъекционных растворах, таблетках, в виде мазей и гелей.
При неэффективности НПВС назначаются глюкокортикостероиды Дипроспан, Триамцинолон, Преднизолон. Гормональные средства редко используются в таблетках, обычно практикуется их введение в пораженные соединительнотканные структуры (медикаментозные блокады).
Важная часть терапии — курсовой прием иммунодепрессантов Гидроксихлорохина, Хлорохина, Азатиоприна, 6-меркаптопурина, Хлорбутина. Эти препараты подавляют активность иммунной системы, предупреждают выработку антител и повреждение ими собственных клеток организма.
Немедикаментозная терапия
Больному рекомендован постельный режим, при тяжелом течении патологии он госпитализируется. Для облегчения болей показано ношение ортопедических изделий — налокотников, наколенников, эластичных бандажей для коленных, тазобедренных, плечевых, лучезапястных суставов. Для усиления действия фармакологических препаратов проводятся физиотерапевтические процедуры:
- электрофорез с НПВС, хондропротекторами, витаминами группы B;
- магнитотерапия;
- лазеротерапия;
- УВЧ-терапия.
Сеанс магнитотерапии при поражении коленных суставов.
На этапе реабилитации пациентам показан массаж, мануальная терапия, гирудотерапия, бальнеолечение. Восстановить функциональную активность суставов позволяют ежедневные занятия лечебной физкультурой и гимнастикой.
4. «Колено бегуна»
Одышка после коронавируса, что делать?
После выздоровления у пациента может наблюдается одышка, выделяется незначительное количество мокроты. В таком случае назначают препараты, которые расширяют бронхи, и способствуют выведению остатков густой мокроты.
Одышка после коронавируса, что делать:
- К таким препаратам относится Сальбутамол, Беродуал, Вентолин. Беродуал — гормональный препарат, который является очень сильным, старайтесь им не злоупотреблять. Врачи рекомендуют применять это средство в небулайзере один раз в сутки, перед сном.
- Это позволит улучшить сон и устранит приступы сухого кашля. Часто врачи после выздоровления от коронавируса рекомендуют препараты, улучшающие сон. Пациентам могут сниться кошмары, эмоциональное состояние находится на грани срыва.
- Это может быть Глицин, Бифрен, Фенибут. Препараты не вызывают сонливости, но при этом помогают улучшить сон, восстановить нервную систему.

Врач
Прочитайте по теме:
- Какие бывают сиропы Гербион от кашля?
- АЦЦ ЛОНГ от кашля: инструкция
- Почему возникает кашель при глубоком вдохе у курящих, при простуде?
- Средства от кашля недорогие, но эффективные
- Почему у меня много мокроты?
Для восстановления мышечной активности, врачи рекомендуют плаванье. Это наиболее щадящий метод физической нагрузки, который позволит улучшать работу всех мышц. Старайтесь на глубине задерживать дыхание, а после выныривания медленно выдыхать поток воздуха. Это будет одновременно тренировать мышцы и легкие. Статья носит рекомендательный характер, перед приемом любых препаратов, проконсультируйтесь с доктором.
Как именно болит горло при коронавирусе – основные симптомы
Как болит горло при коронавирусе, и какой характер у этой боли — основной вопрос, который возникает у пациентов с подозрением на инфекцию.
И здесь медики выделяют всего два симптома, которые проявляются при COVID-19.
- Пациенты отмечает резкое появление сухости во рту, которая не пропадает даже если выпить много воды. В основном это связано с тем, что вирус может воздействовать на систему иннервации гортани, в результате интенсивность выделения слюны железами секрета резко снижается.
- Легкое покалывание и дискомфорт в горле – такие симптомы наиболее часто проявляются при Ковид -19.
↓ В таблице указаны ощущения, которые описывали пациенты с инфицированием:
| Какие ощущения во время боли в горле у зараженных коронавирусом? | Зуд в горле (чешется, щекочет) | Часто | Симптом проявляется в первые 3 дня |
| Жжение или щиплет | Редко | — | |
| Больно глотать | Часто | Симптом проявляется через 3-4 дня после заражения | |
| Першит в горле, сухость | Часто | Симптом проявляется в первые 3 дня | |
| Мокрота, слизь | Редко | — | |
| Отек, припухлость | Редко | —Несмотря на то, что многие вирусы проникают в организм через слизистую, они могут по-разному воздействовать на клетке. При коронавирусе пациенты не жалуются на такую боль, которую они испытывают при ангине. И как при ОРВИ они не чихают и у них не слезятся глаза, то есть COVID-19 не имеет таких характерных признаков, связанные с воспалением слизистых оболочек. |
Отличить коронавирус от обычной простуды можно по мокроте в горле, которая при Ковид-19 не скапливается. При ОРВИ на фоне резкого повышения температуры отделение слизи усиливается, а вот при COVID-19 такого не наблюдаются, в основном пациенты жалуются на сухость.
2. «Блокада сустава»
Ломота в костях при коронавирусе
Вирусные и бактериальные инфекции могут привести к боли в теле ( ломота и боль в костях). При инфекции иммунная система выделяет для борьбы с инфекцией большое количество лейкоцитов. Это может привести к воспалению, из-за которого в мышцах тела возникают болезненность и скованность.
Так как коронавирусная инфекция влияет на работу всех органов,особенно страдают сердце , желудочно-кишечный тракт, почки, может произойти задержка жидкости в организме. Когда в организме задерживается жидкость, могут развиваться отеки и воспаление, что приводит к общим мышечным болям. Также могут ощущаться острые, локализованные боли и судороги в теле.
Для осуществления всех физиологических процессов в теле ему необходимо достаточное количество влаги.
При инфекции иммунная система выделяет для борьбы с инфекцией большое количество лейкоцитов это может привести к воспалению из-за которого в мышцах тела возникают болезненность и скованность
Так как при коронавирусе развивается обезвоживание организма , которое может вызывать у человека чувство усталости и боли: из-за недостатка воды в организме задерживаются нежелательные вещества, на которые он может реагировать ломотой и болью в костях.
Основная опасность коронавируса это пневмония, хотя может протекать коронавирус и без пневмонии. Пневмония ведет к тому, что организм не получает достаточное количество кислорода. Из-за нехватки кислорода эритроциты и ткани оказываются не в состоянии функционировать должным образом, что может вызвать боли и ломоту в костях.
Ломота в костях при коронавирусе рассказ пациентки
Лиза Мерк (Lisa Merck) заразилась во время отпуска на Гавайях. «В последний день перед возвращением я стала немного хлюпать носом», — вспоминает она. В самолете у нее стала ныть левая сторона тела. «Когда мы приехали домой, у меня болели мышцы, болели кости и особенно суставы», — рассказывает женщина. Она предположила, что это грипп, и сдала анализы, однако ее догадка не подтвердилась.
- https://nsn.fm/society/lomilo-kosti-i-boleli-glaza-zarazhennyi-koronavirusom-rasskazal-svou-istoriu
- https://nv.ua/opinion/recommends/koronavirus-simptomy-chto-virus-delaet-s-telom-cheloveka-poslednie-novosti-50072083.html
- https://gomel.today/rus/news/world-7561/
- https://kurer-sreda.ru/2019/12/13/488677-bolit-i-lomit-vse-telo-opasnye-prichiny-etoi-boli
Post Views:
11 714
Специфическая профилактика
На сегодня максимально эффективным способом снизить индивидуальные риски заражения и тяжелого течения COVID-19 считается вакцинопрофилактика. На территории РФ зарегистрирована комбинированная векторная вакцина Гам-Ковид-Вак (Спутник -V). Целевая аудитория для прививок — взрослые от 18 до 60 лет. Условия хранения прививочного материала — заморозка при температурах не выше -18. После разморозки вакцина годна в течение получаса. Вакцинация проводится двухэтапно — 1 компонент в объеме 0,5 мл вводится внутримышечно в наружную поверхность плеча или бедра, затем через 3 недели аналогично вводится 0,5 мл второго компонента.
Осторожность следует проявлять при назначении вакцины лицам с хроническими печеночными и почечными патологиями, выраженными расстройствами эндокринной системы, кроветворения, ЦНС, эпилепсией, атопией, каридологическими заболеваниями, иммунодефицитами
Могут ли болеть мышцы и кости одновременно
 Первоначально вирус поражает носоглотку. Связано это с тем, что в клетках ее тканей находятся специфические белки АСЕ2, аналогичные тем, носителем которых является коронавирусная инфекция. Поэтому патоген проявляется прежде всего в горле. Затем начинают возникать неприятные ощущения в мышцах и суставах, в которых тоже имеется АСЕ2. Клеточные структуры, на которых закрепился вирус, начинают постепенно отмирать. Это и является основной причиной того, почему появляются неприятные ощущения в мягких тканях, болят кости и сочленения.
Первоначально вирус поражает носоглотку. Связано это с тем, что в клетках ее тканей находятся специфические белки АСЕ2, аналогичные тем, носителем которых является коронавирусная инфекция. Поэтому патоген проявляется прежде всего в горле. Затем начинают возникать неприятные ощущения в мышцах и суставах, в которых тоже имеется АСЕ2. Клеточные структуры, на которых закрепился вирус, начинают постепенно отмирать. Это и является основной причиной того, почему появляются неприятные ощущения в мягких тканях, болят кости и сочленения.
Четкой локализации боли в теле при COVID-19 не бывает. Поэтому у человека и возникает чувство того, что у него выкручивает не только суставы рук и ног, но и одновременно ломит все кости.
Боли при опорно-двигательных проблемах
Когда причиной того, что суставы болят, становятся различные заболевания опорно-двигательного аппарата, самое время разобраться в том, какое именно сочленение нездорово и что с этим делать.
Боль в суставах при травматологических (и близких им) причинах совершенно отлична от других. Как правило, симптомы в таких случаях могут быть следующими:
- Отек и покраснение больного места.
- Больное место болезненно на ощупь, горячее.
- Боль в каком-либо конкретном сочленении.

- Лихорадка.
- Онемение и скованность в движениях.
- Острая пронзающая боль при движениях, а иногда и в состоянии покоя.
- Деформация сустава.
Итак, ортопедическими причинами того, что возникла боль в суставах, могут быть следующие заболевания:
- Ревматизм суставов;
- Артрит (полиартрит);
- Артроз (полиартроз);
- Ревматический полиартрит;
- Подагра;
- Разрыв мениска;
- Разрыв заднего рога медального мениска;
- Функциональные суставные боли;
Последствия после коронавируса при тяжелой форме
Последствия коронавируса у выздоровевших при тяжелой форме протекания болезни могут быть самыми разнообразными. Часто они развиваются, если человек имеет сопутствующие заболевания. Вероятность тяжелой формы выше в таких случаях:
- у пациентов старше 60 лет;
- при слабой иммунной системе;
- если есть сопутствующие соматические заболевания;
- у работников медицинских и социальных учреждений;
- при наличии сахарного диабета, ожирения и других патологических процессов.
Сердце и сосуды
В результате поражения легких при коронавирусе сердце вынуждено работать в разы интенсивнее, так как они должно снабжать органы и ткани кислородом, которого так не хватает при пневмонии. Долго работая в таких условиях, сердечная мышца иногда претерпевает необратимые изменения. Если человек тяжело переболел коронавирусом, у него развивается сердечная недостаточность, сильная аритмия и ряд других патологических процессов.
Кроме того, если по кровотоку вирус попадает в клетки сердечной мышцы, это приводит к развитию воспалительного процесса в миокарде. Также могут поражаться прилегающие крупные сосуды.
Неврологические и психические расстройства
Переживая COVID-19 в сложной форме, человек сталкивается с целым рядом неврологических и психических расстройств. Особенно часто это происходит, если пациента подключали к аппарату ИВЛ: такие больные жалуются на ухудшение памяти, не могут сконцентрироваться даже на простых занятиях. Человеку, пережившему такие моменты, сложно выполнить даже повседневные задачи, которые раньше не доставляли ему проблем.
Кроме того, после подключения к аппарату ИВЛ нередко наблюдаются психические последствия коронавируса для излечившихся: люди становятся мнительными, чрезмерно боятся смерти, тревожатся без видимых причин. Некоторых преследуют панические атаки, а в отдельных случаях наблюдается развитие стрессового расстройства.
Тромбоз сосудов
Судя по статистике, треть переживших коронавирусную инфекцию страдают тромбозом сосудов. Медицинские специалисты говорят, что причиной становится воспалительные процессы в кровеносном русле.
Для снижения рисков специалисты рекомендуют прием антикоагулянтов в течение длительного срока. Самостоятельно их пить нельзя, только под руководством врача. В противном случае можно столкнуться с целым рядом патологических состояний.
Почечная недостаточность
Повышенное тромбообразование, вызванное коронавирусной инфекцией, провоцирует следующую проблему – почечную недостаточность. Особенно часто эта патология развивается у женщин.
Кровь становится слишком густой, это осложняет фильтрацию ее почками. Отзывы позволяют судить, что почечная недостаточность развивается в семи случаях из десяти. Нормальная функция почек восстанавливается довольно долго даже после полного излечения от коронавируса.
Слабость мышц
После проведенного в стационарных условиях времени пациенты ощущают, что их мышцы становятся слабыми. Люди, переболевшие коронавирусом, быстро утомляются. Полностью восстановиться они могут, по оценке медицинских работников, в течение года, иногда требуется и больший срок.
Мужское бесплодие
У мужчин в яичках присутствует специфический белок ACE2, с которым связывается вирус. Попадая в эту часть организма, инфекция атакует железы, что при тяжелой форме болезни может привести к их дисфункции.
Многие специалисты рекомендуют мужчинам, переболевшим коронавирусом, пройти обследование, чтобы проверить функцию сперматогенеза.
Легочная недостаточность
В результате развития коронавирусной инфекции чаще всего поражаются органы дыхания. Иногда это происходит даже без каких-либо клинических симптомов. Исследования подтверждают, что легочная ткань разрушается очень быстро и чаще всего этот процесс необратим.
В легких и происходит образование рубцов вследствие воспалительного процесса. Эти ткани больше не выполняют свою функцию, в результате чего в организм поступает меньше кислорода. В зависимости от площади поражения легких иногда у человека на протяжении всей последующей жизни нарушается функция дыхания, появляется одышка. Возникают подобные патологии даже при небольшой физической нагрузке. Некоторые фиброзные участки ткани удается восстановить после выздоровления, но это происходит очень нескоро.
Ревматоидный
Для этой формы патологии характерно двустороннее, симметричное вовлечение сочленений в воспалительный процесс. Ревматоидный артрит коленного сустава на ранней стадии начинает проявляться усталостью, астенией, повышенной потливостью, субфебрилитетом, утренней скованностью движений. Патология дебютирует обычно при резкой смене погоды, чрезмерной физической нагрузке, наступлении пубертатного периода, после родов или во время естественной менопаузы. В полости сустава накапливается экссудат, провоцируя увеличение размеров колена. Также наблюдаются следующие признаки ревматоидного заболевания:
- резкая пальпаторная болезненность;
- двигательные ограничения;
- локальная гиперемия и гипертермия кожных покровов.
Суставные симптомы сочетаются с внесуставными признаками. Нарушается функционирование желудочно-кишечного-тракта, органов дыхания, нервной и мочевыделительной систем.
Инфекционный
Инфекционная патология всегда проявляется остро, выраженной симптоматикой, особенно при скоплении гнойного экссудата. Колено увеличивается в размере, краснеет, становится горячим. Боли возникают не только во время ходьбы, но и в состоянии покоя. В ночное время они «дергающие», пронизывающие, давящие. В клинической картине неспецифического инфекционного артрита присутствуют и такие признаки:
- при нажатии на сустав ощущается болезненность;
- площадь воспалительного отека постепенно увеличивается;
- изменяются контуры коленного сустава.
Чтобы снизить выраженность болей, человек принимает вынужденное положение, изменяется его походка и осанка. Спустя некоторое время он утрачивает способность полноценно опереться на стопу.Гонококковый специфический артрит отличается от других форм вовлечением в патологический процесс кожных покровов. На них формируются множественные высыпания — петехии, папулы, пустулы, геморрагические везикулы.
Инфекционный артрит коленного сустава практически всегда сопровождается симптомами общей интоксикации организма: мышечными болями, лихорадочным состоянием, ознобом, неврологическими нарушениями. У детей возникают диспепсические расстройства: тошнота, рвота, отсутствие аппетита.
Реактивный
Диагностировать реактивный артрит ревматологам и ортопедам помогает присутствие в клинической картине так называемой классической триады специфических признаков. Спустя пару недель после инфицирования появляются симптомы уретрита — учащаются позывы к опорожнению мочевого пузыря, при мочеиспускании ощущаются рези и жжение. Вскоре к ним присоединяются клинические проявления конъюнктивита: покраснение слизистых оболочек глаз, слезотечение. И только затем манифестирует артрит болями в коленных суставах, отечностью, повышением местной температуры, покраснением кожи. Признаки патологии сохраняются на протяжении нескольких месяцев, а затем их интенсивность постепенно снижается. Типичная форма реактивного заболевания — болезнь Рейтера.
Патология не проходит бесследно. Если человек пренебрегает медицинской помощью, то происходит деформирование суставов, возникает частичный или полный анкилоз. В некоторых случаях отсутствие лечения увеита (воспаления различных частей сосудистой оболочки глаза) приводит к развитию катаракты.
Гонартроз
Артрозо-артрит коленного сустава протекает бессимптомно на начальной стадии развития. Человека беспокоят лишь незначительные дискомфортные ощущения, списываемые на обычную усталость. Поэтому в подавляющем большинстве случаев гонартроз коленного сустава диагностируется на 2-3 стадии, когда деструктивно-дегенеративные изменения затронули значительную часть хрящевых тканей. Пациенты жалуются врачу на утреннюю припухлость колена и скованность движений, исчезающую в течение часа. Для гонартроза характерны следующие клинические проявления:
- боль в коленном суставе;
- хруст, щелчки, потрескивание во время ходьбы;
- спазмы околосуставных мышц;
- усиление болей при подъеме или спуске по лестнице;
- видимая деформация сустава.
Прогрессирующим течением отличается посттравматический артрит. Постепенно ослабевают мышцы, стабилизирующие коленный сустав, нередко развивается контрактура, существенно ограничивающая движения. Начинают формироваться костные остеофиты, сдавливающие кровеносные сосуды и чувствительные нервные окончания.