Интервью с выздоровевшими от коронавируса: хронология событий от первых симптомов до выписки
Содержание:
- Когда восстановится обоняние?
- Этап 4. Что могу рекомендовать по противодействию
- Осложнения после коронавируса
- Восстановление после коронавируса
- Эффект часовой бомбы
- На грани жизни и смерти
- Интервью с выздоровевшей от коронавируса: история болезни
- Сколько стоит вылечиться от коронавируса
- Последствия после коронавируса при легкой форме
- Последствия для организма после коронавируса у пожилых
- Какие симптомы указывают на полное выздоровление
- Под угрозой мозг
- Лечение без антибиотиков
- Можно ли заболеть повторно?
- Распространенные осложнения после коронавируса
- Течение болезни без температуры
Когда восстановится обоняние?
Более чем у половины пациентов, которые переболели ковидом, были отмечены симптомы, связанные с потерей обоняния и вкуса. Они могли быть незначительно выраженными, а иногда сопровождались полной потерей восприимчивости обонятельных и вкусовых рецепторов.
Отдельные специалисты заявляют, что, по их собственным наблюдениям, потеря обоняния выступает первым симптомом заражения коронавирусом. Но также есть те, кто уверен в появлении этого признака только на 6-й или 7-й день после заражения.
По этой причине при возникновении проблем с обонянием рекомендуется обратиться к участковому терапевту и наблюдаться в поликлинике по месту жительства. Но проблема с системой обоняния не всегда связана с COVID-19. Поэтому необходимы специализированные тесты, которые позволят определить точную причину.
Дифференциальная диагностика в данном случае может быть проведена с учетом психологических причин, аллергии, полипов в носу. Восстановление обоняния после коронавируса — это признак выздоровления. Если после коронавируса не восстановились обоняние и вкус, причина может состоять в физиологических особенностях определенного человека. В большинстве случаев обе эти особенности восстанавливаются через 14 дней после официально установленного выздоровления. У отдельных граждан фиксировалось возвращение обоняния и способности чувствовать вкус еды до того, как анализы показали отрицательный результат. В то же время другим требовалось на это больше времени, иногда до нескольких месяцев. В любом случае полное выздоровление рано или поздно наступало, и человек снова ощущал вкусы и запахи, как до болезни.
Этап 4. Что могу рекомендовать по противодействию
- Занимайтесь спортом, чтобы укрепить иммунитет. Это главный совет. Банальный? Ну может, и банальный, но только ответьте себе: что именно вы делаете для своего здоровья и как регулярно? Я относительно легко отделался, скорее всего, потому, что регулярно занимаюсь.
- Купите пульсоксиметр. Вот реально надоело объяснять, что это такое. В каждой квартире должен быть этот прибор, который стоит 20 баксов и измеряет сатурацию в легких, что является важнейшим показателем, особенно в вопросе «надо ли себя госпитализировать». Сатурация — это определение степени насыщения крови кислородом. Должно быть больше 95%, у меня было 99%. Если у вас пошла пневмония, то измерять надо тупо каждый час, так как резко можете начать задыхаться.
- Заключите декларацию с семейным врачом. Это сугубо формальный момент, но лучше, чтобы вы могли действовать, когда вам говорят «Спросите семейного врача».
- Не «чехлите», если ловите необычный симптом или ощущения — сразу идите сдавать на ПЦР. Если положительный, то снимайте сатурацию и на девятый день в любом случае сделайте КТ, так как легко пропустить пневмонию.
- Узнал, что часть людей боится говорить о «короне». Просто не сходите с ума. Я сразу всем написал, причем даже до получения положительного ПЦР, потому что когда пропадает обоняние, то все и так понятно.
- Сдавайте анализы сразу, как узнали, что болеете. С-реактивный белок. Показывает уровень воспаления в организме. Прокальцитотин — показывает бактериальную инфекцию. Д-димер — показывает, есть ли сгущение крови, нет ли образований тромбов. И конечно, общий анализ крови. Все анализы важны для своевременного подключения лекарств. Здесь выделю первый анализ, по нему понятно, как у вас будет протекать болезнь. С-реактивный белок должен быть от 0 до 5, у меня было 4. Все, что выше 5 — плохо. Все, что выше 20−40 — очень плохо. Если показатель 50, то срочно надо ехать в стационар.
- Если вам кажется, что у вас все хорошо, то помните, что может развиться пневмония без единого симптома. Поэтому обязательно сделать КТ. Я делал два раза — на девятый день болезни и после того, как повторный тест показал, что «короны» нет.
- Здесь врачи со мной не согласятся, но эмпирическим образом вывел по всем известным мне кейсам с «короной», что первый симптом появляется на пятый день. Зачем эта инфа? Ну просто интересно, «где же заболел», так что можно отмотать на 5 дней назад и подумать.
- Не паникуйте. Я не знаю почему, но я вообще не паниковал. Но и не «забивайте» — многие люди недооценивают эту болезнь. Вот вам вчерашняя весточка от еще одного «ковидного» из нашего корпоративного чата. Человек вылечился, мы уже и не спрашивали «как здоровье», и прилетает вот такое: «Как оказалось, COVID коварнее, чем может казаться. Советую после того, как ПЦР покажет заветный отрицательный результат, сдать общие анализы, биохимию, провести обследование иммунитета и органов, сосудов плюс быть очень внимательными в питании. Я вот пренебрегла и лежу в больнице уже десять дней, под лекарствами и капельницами. Как оказалось, организм очень ослаб, и я чуть не «склеила ласты» после COVID фактически от его побочных. Так что всем здоровья и, может, кому будет полезным это напоминание».
- Ну и сидите дома. Если вынуждены выходить (я это делал на ПЦР и анализ крови), то надевайте маску дома и не снимайте ее вообще. Неэтично делать иначе. Кстати, в эти моменты я как-то по-другому смотрел на мир, так как пытался не быть рядом с людьми, чтобы их не заразить, а все прям как будто специально лезли в личное пространство.
Осложнения после коронавируса
Выздоровевших пока гораздо меньше, чем инфицированных, поэтому более-менее точные данные о том, какие осложнения после COVID-19 ждут пациентов, появятся не скоро. Точно так же не известны долгосрочные последствия для здоровья.
Самым серьезным осложнением COVID-19 является поражение легких, названное новой коронавирусной пневмонией (novel coronavirus-infected pneumonia, NCIP).
Пациента зачастую приходится интубировать (вводить дыхательную трубку прямо в трахею) с подключением к аппарату ИВЛ. На сегодня коронавирусная пневмония считается единственным осложнением, которое COVID-19 вызывает непосредственно. Помимо этого болезнь может усугублять тяжесть течения сопутствующих заболеваний. Китайские врачи ещё на в самом начале эпидемии в Ухане отмечали эти скоротечные осложнения:
- нерегулярное сердцебиение (аритмия);
- кардиогенный шок;
-
сильная мышечная боль (миалгия);
- поражение сердца или сердечный приступ.
Поврежденные участки будут заменяться фиброзной тканью — это те же самые рубцы, что и на вашей коже после порезов. И это будет влиять на функционирование легких. Врачи из Гонконга также описывали серьезные осложнения на легких после выздоровления от коронавируса. Примерно у 20-30% выписанных из клиник наблюдалось снижение функции легких с так называемым синдромом «матового стекла» на КТ-снимках. То есть одышка во время ходьбы и все сопутствующие этому симптомы в виде высокой утомляемости, приступах головокружения и т.д.
Восстановление после коронавируса
Основная цель реабилитации – вернуть пациенту физическую активность, возможность общаться, работать, заниматься любимой деятельностью. Для этого необходим комплексный подход: режим сна и отдыха, физическая активность, правильное питание, отказ от курения, избегание переохлаждения.
Есть несколько рекомендаций врачей, с помощью которых больные быстрее восстанавливаются.
- Рацион должен содержать больше витаминов, белка. Кушать лучше небольшими порциями, часто, чтобы не перегружать органы пищеварения. Нельзя соблюдать диеты, отказываться от употребления жиров или углеводов. Питание должно быть сбалансированным.
-
Употребление достаточного количества жидкости предотвратит сгущение крови. Нужно выпивать 1,5-2 л чистой воды.
- Необходимо хорошо высыпаться. Спать нужно в проветренном помещении, не менее 7-8 часов. Перед сном лучше погулять на свежем воздухе.
- Поддерживать достаточный уровень влажности в помещении – 40-60%. Стараться не использовать кондиционеры, так как они пересушивают воздух.
- Во время реабилитации рекомендуется принимать препараты для восстановления микрофлоры кишечника, поддержки работы печени, укрепления иммунитета. Нужны также поливитамины, особенно содержащие витамин Д, С, а также железо.
- Если больной перенес пневмонию, ему назначаются физиопроцедуры. Это фонофорез, ингаляции с минеральной водой, вибромассаж.
- Отказаться от употребления алкогольных напитков. Они создают нагрузку на сосуды и печень.
Для восстановления необходима физическая активность, но врачи отмечают, что возвращаться к активным занятиям спортом нужно не ранее, чем через 2-3 месяца
Особенно важно обратить внимание на восстановление функций легких. Начинать нужно с простых упражнений, дыхательной гимнастики
Таким пациентам рекомендуется делать вибромассаж, массаж в электростатическом поле. Полезно заниматься на велотренажере, гулять, плавать, выполнять упражнения йоги. К эффективным аэробным упражнениям относится скандинавская ходьба. При такой нагрузке раскрываются задние отделы легких, которые не работают при низкой активности больного. Именно в этих местах чаще всего развивается фиброз.
Эффект часовой бомбы
Фиброз легких — самое очевидное проявление COVID-19. Но формируется он не только из-за рубцевания в зоне повреждения, рассказала Галина Рева. Поскольку причиной фиброза становятся «выброшенные» в кровь мегакариоциты, аналогичные явления могут происходить в тканях всех паренхиматозных (плотных) органов: легких, печени, селезенки, почек, поджелудочной и щитовидной железы.
COVIDоносцы: найдено объяснение большого числа бессимптомников Ученые выдвинули гипотезу о толерантности части зараженных к коронавирусу
— Это процесс агрессивный, хотя может быть медленным и протекать относительно доброкачественно, без клинических проявлений. Появляются анемия (уменьшение количества эритроцитов и гемоглобина в крови. — «Известия»), одышка, тахикардия (учащение пульса. — «Известия»), но человек может этого не заметить, — отметила Галина Рева. — При этом уменьшается количество функционально активных клеток органов. Иногда локальные изменения принимают вид крупного фиброзного образования — опухолевидного. Патология очень опасна, поскольку клинические признаки могут появиться, когда эти необратимые процессы повредили значительный объем органа.
Другими словами, повреждения в различных органах могут обнаружить себя через длительное время после выздоровления, причем даже у тех, кто болел без явных дыхательных симптомов.
На грани жизни и смерти
У большинства пациентов, которые к настоящему времени выздоровели, не было никаких серьёзных симптомов. Но не все заболевшие вовремя получили лечение. У 34 летней женщины первые симптомы коронавируса появились 27 января, но она поступила в больницу только через неделю с жалобой на затруднённое дыхание. После интенсивной терапии состояние стабилизировалось. И через две недели её выписали (после того, как дважды проверили на вирус).
Врач, пожелавший остаться неназванным, также рассказал, что пациенты, которые прошли карантин и выздоровели, должны оставаться дома ещё 14 дней. Но если какие-либо симптомы повторятся нужно незамедлительно сообщить в больницу.
https://youtube.com/watch?v=3cMe2C6SvIQ
Насколько опасен коронавирус? Coronavirus унёс жизни уже более 10 000 человек, этот показатель превышает число погибших от атипичной пневмонии, которая произошла в 2002-2003 годах. SARS убил около 9 % заражённых, а это почти 800 человек во всём мире и около 300 в одном только Китае. MERS не распространялся в таких масштабах, но при этом убил треть инфицированных. А вот новый коронавирус охватил почти 170 стран, но уровень смертности остаётся значительно ниже — 3,4% (по данным ВОЗ).

Интервью с выздоровевшими от коронавируса дают надежду тем, в чьих странах только начинается вспышка инфекции. Но расслабляться не стоит, чтобы защитить себя и близких соблюдайте меры профилактики. Ведь мы не знаем какие последствия принесёт эта новая инфекция из Китая.

3.7/5
(3 Reviews)
Like
Like
Love
Haha
Wow
Sad
Angry
2
Интервью с выздоровевшей от коронавируса: история болезни
27 января. Появился насморк, лихорадка и чувство усталости, начала принимать лекарства от простуды.
28.01. Температура поднялась до 38,5, добавился кашель, ощущение сдавливания в груди, пациентка чувствовала себя разбитой.
29.01. Позвонила в скорую помощь и там ответили, что вначале нужно понаблюдать за собой в течение нескольких дней.
31 числа, после обеда поступил звонок из санитарного контроля, чтобы уточнить, как девушка себя чувствует, в итоге посоветовали отправиться в больницу на проверку. По приезду в медицинское учреждение была сделана компьютерная томография. Через 10 минут снимок был готов, и пациентка поехала в больницу. После просмотра снимка врач госпитализировал её и начал лечение.
1 февраля в 7:00 утра взяли мазок из зева и носовой полости, а также биоматериал для теста на коронавирус. При этом медик производил манипуляции на приличном расстоянии. После этого медсестра отвела палату.
2.02. К прочим симптомам присоединилась диарея.
3.02. Нарастало давление в груди и появилось чувство нехватки воздуха. В итоге персонал показал, как пользоваться кислородной маской, если вдруг станет плохо.
4, 5 февраля появились тошнота рвота и боли в желудке, повышенное потоотделение. Всё это время пациентка лежала под капельницами с микроэлементами, чтобы поддержать организм.
6-16.02. Стало значительно лучше, всё ещё преследовало чувство усталости, но потоотделение уже не было столь интенсивным.
17.02. После двух отрицательных тестов на коронавирус пациентку отправили домой.
При выписке из больницы разрешено забрать только те вещи, которые необходимы. Но сначала их нужно сложить в полиэтиленовый пакет и отдать медсестре для дезинфекции. Остальные утилизируются в специальном контейнере.
https://youtube.com/watch?v=YH_JneVhBLE
В одном из интервью глава Всемирной организации здравоохранения объявил, что, согласно китайским медицинским данным, у четырёх из пяти пациентов в Китае болезнь протекает в лёгкой форме. Он надеется, что эта информация даст заболевшим людям маяк надежды и смелость продолжать борьбу.
Сколько стоит вылечиться от коронавируса
Стоимость лечения зависит от того, насколько тяжело протекает болезнь. Каждый больной Covid-19 обходится страховой системе в сумму от 20 до 200 тысяч рублей. Эти цифры были озвучены на брифинге зампредом комитета здравоохранения Н. Алимовым:
– цена на лечение зависит от степени выраженности симптоматики и наличия сопутствующей пневмонии. Если у человека легкая форма болезни, его можно вылечить за 30 тыс. руб. и меньше, для тяжелых больных, которые лечатся в реанимации, эта сумма может дойти до 200 тыс. руб.
Статистика выздоровлений в значительной степени зависит от особенностей ее ведения
Пребывание в реаниматологическом отделении в принципе наиболее дорогостоящее, так как там применяются самые дорогие лекарства – антибиотики, противовирусные, а также проводится интенсивная терапия. Прибавить сюда еще труд врача-реаниматолога, оплата которого тоже отличается от стоимости работы других узких специалистов.
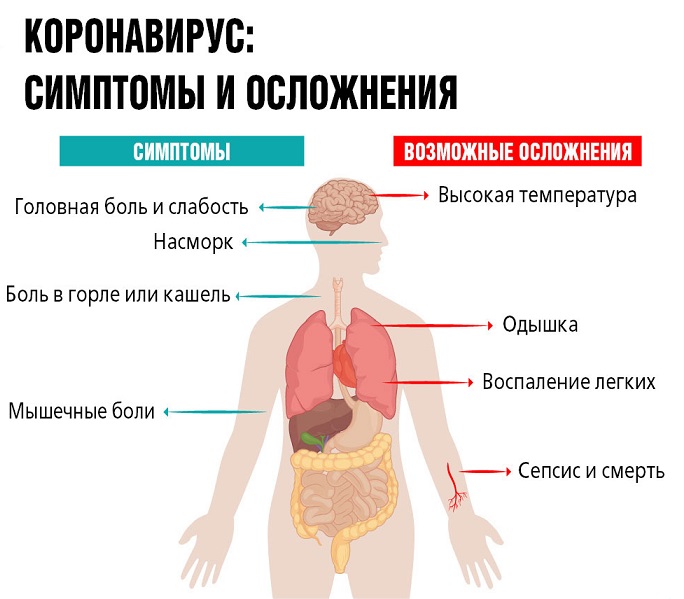
Последствия после коронавируса при легкой форме
Легкие формы коронавируса бывают в 81% случаев и их последствия, судя по клинике, сравнимы с респираторной вирусной инфекцией. Примером такой может быть грипп. Возможны:
- общая слабость, апатия (потеря интереса к окружающему);
- подавленное настроение;
- ослабленный иммунитет;
- сердцебиение и одышка при умеренной физической нагрузке;
- ухудшение аппетита и пищеварения;
- головная боль, головокружение;
- болезненные ощущения в сердце, перебои ритма.
Для пациентов без сопутствующих болезней такие изменения не опасны, они самостоятельно постепенно исчезают. На протяжении месяца рекомендуется избегать физического и эмоционального перенапряжения, переохлаждения, необходимо правильное питание с достаточным содержанием белковой пищи (мясо, рыба, творог, кисломолочные напитки), свежих овощей, фруктов, ягод.
Если есть заболевания сердца, органов дыхания, пищеварительной системы, почек, то возможно их обострение после выздоровления от коронавируса. Это связано с общим ослаблением организма и нарушениями иммунных реакций. Так как последняя вспышка инфекции вызвана новым штаммом вируса, то пока никто точно не сможет спрогнозировать его отдаленные угрозы для здоровья.
Последствия для организма после коронавируса у пожилых
После коронавируса пожилые пациенты чаще, чем другие категории выздоровевших, страдают от:
- одышки при ходьбе;
- снижения функций легких;
- длительного кашля;
- бессилия;
- боли в сердце;
- отеков на ногах из-за слабости сердечных сокращений;
- нарушений сердечного ритма;
- перепадов артериального давления;
- повторной пневмонии.
При наличии фоновых заболеваний (например, стенокардии, сахарного диабета) происходит их декомпенсация, то есть течение становится более тяжелым, снижается эффективность медикаментов, которые раньше помогали. Поэтому всем пациентам рекомендуется находиться под наблюдением врача по месту жительства не менее полугода.
Последствия искусственной вентиляции легких
Если больной находился на аппаратной вентиляции легких, то последствиями могут быть:
- присоединение другой вирусной, бактериальной или грибковой инфекции;
- баротравма – высокое давление подаваемого кислорода может стать причиной перехода его в легочную ткань, под кожу, в полость плевры, кровеносное русло с закупоркой сосудов;
- разрыв легкого с заполнением воздухом грудной клетки (пневмоторакс);
- нарушения обмена, защелачивание крови;
- самостоятельное травмирование трахеи – при непрочной фиксации и недостаточной глубине медикаментозного сна больной выдергивает трубку из дыхательных путей.
Побочные эффекты медикаментов
Применяемые препараты при лечении коронавируса очень токсичны, они нередко назначаются пациентам с сопутствующими хроническими болезнями, поэтому есть высокий риск побочных реакций. Последствия зависят от схемы терапии, возможны:
- нарушения зрения;
- аллергические реакции;
- тошнота, рвота;
- поражение печени;
- потеря слуха;
- судороги;
- мышечная слабость;
- приступы аритмии, замедления проводимости в сердечной мышце (блокады);
- угнетение кроветворения в костном мозге;
- кровотечения из кишечника;
- язвы слизистых оболочек желудка и двенадцатиперстной кишки;
- острое нарушение кровотока в сердечной мышце, головном мозге;
- повышение сахара, холестерина в крови;
- почечная недостаточность.
Какие симптомы указывают на полное выздоровление

Чтобы исключить мнимое выздоровление, необходимо знать, какие симптомы указывают на отступление болезни. Иногда на 5-6 день после инфицирования и появления первых признаков болезни состояние больного заметно улучшается. Наблюдается нормализация температуры и облегчение дыхания.
Если по прошествии суток температура тела снова повышается до критического значения в 39 °С, появляется кашель и одышка, то высока вероятность развития двухсторонней пневмонии. Признаки, как понять, что вылечился от коронавируса:
- дыхание без затруднений;
- температура в пределах нормы держится не менее трех суток;
- чувство бодрости;
- отсутствие тошноты и диареи;
- исчезновение или значительное облегчение кашля;
- отсутствие першения в горле;
- постепенное возвращение вкусовых ощущений и обоняния.
Под угрозой мозг
К сожалению, разрушительное действие коронавирусной инфекции на организм не ограничивается органами дыхания. Коварство вируса состоит в том, что он способен негативно отражаться на работе практически всех органов и систем. И где возникнет сбой, зависит от того, какое слабое место имеется в организме.
Например, у людей с предрасположенностью к сердечно-сосудистым заболеваниям коронавирус может привести к инфаркту или инсульту. Особенно опасна коронавирусная инфекция для тучных людей, ведущих малоподвижный образ жизни. Дело в том, что вирус вызывает воспаление стенок сосудов, приводит к сгущению крови и образованию тромбов. Чтобы перекачивать густую кровь, сердцу приходится работать с повышенной нагрузкой, а люди с лишним весом практически всегда предрасположены к гипертонической болезни и заболеваниям сердца.
Также в ходе недавних исследований выяснилось, что коронавирус способен поражать центральную нервную систему. Поэтому у людей с неврологическими заболеваниями COVID-19 может приводить к появлению головокружений и другим серьёзным состояниям, вплоть до развития болезни Паркинсона.
Кроме того, недостаток кислорода, вызванный коронавирусной пневмонией, может спровоцировать когнитивные нарушения у пожилых людей. Поэтому нередко COVID-19 даёт толчок развитию деменции у людей старшего возраста.
Ещё одно грозное осложнение коронавируса – почечная недостаточность и другие проблемы с мочевыделительной системой. Ведь вирус способен проникать в ткани почек, вызывая их воспаление.
У людей с сахарным диабетом коронавирус может привести к ухудшению течения болезни, ведь поджелудочная железа также страдает от негативного влияния COVID-19. Более того, известны случаи, когда после перенесённой коронавирусной инфекции у людей со слабой поджелудочной железой развивался сахарный диабет 2-го типа.
Именно с таким широким действием коронавируса на организм связана его высокая летальность. Защититься от осложнений COVID-19 можно лишь одним способом: не запускать болезнь. А для этого нужно внимательно прислушиваться к своему самочувствию и при первых симптомах обращаться к врачу.

Лечение без антибиотиков
Единой схемы лечения при коронавирусе нет. Она будет зависеть от многих факторов: возраста, формы протекания заболевания, хронических болезней, противопоказаний и многих индивидуальных особенностей организма.
Определяет схему только лечащий врач после обследования пациента. Самостоятельно нельзя обозначить 100% верные пути лечения. Иногда это может быть крайне опасно.
Опять-таки, всё зависит от индивидуальных особенностей. Но есть перечень, который врачи чаще всего не рекомендуют больным COVID-19. Например, противомалярийные препараты не стоит пить беременным женщинам. Также коронавирусным пациентам не рекомендованы Ибупрофен, Аспирин, Вольтарен, Диклофенак и Напроксен. Считается, что все они эффективны при простудных заболеваниях, но могут сыграть злую шутки в случае с COVID-19 — сделать организм еще более восприимчивым к вирусу.
Кроме того, не стоит злоупотреблять антибиотиками. Во-первых, они могут вам не подойти и оказаться бесполезными. Во-вторых, они могут навредить организму. В-третьих, ваш организм может «привыкнуть» к ним. Когда в следующий раз вам нужен будет антибиотик, которым вы уже пролечились, ваш организм уже приспособится к нему. Он не поможет тогда, когда будет действительно необходим. Поэтому на вопрос, можно ли вылечить коронавирус без антибиотиков, врачи склоняются отвечать положительно. В любом случае, если вы заметили ухудшение самочувствия, обратитесь к врачу прежде, чем скупать препараты в аптеке.
Можно ли заболеть повторно?
Перенесенный острый респираторный коронавирусный синдром не дает защиту от повторного инфицирования. Исследователям еще предстоит понять реакцию иммунитета на воздействие инфекционного агента, пока они остановились на трех причинах данного феномена. Повторное заболевание коронавирусом после выздоровления возможно, и уже было зафиксировано. Ученые предполагают, что последующая вирусная нагрузка, которая вызывает сильную реакцию, оказывается сильнее предыдущей, либо речь человек встречается с более вирулентной версией вируса. Причиной ухудшения состояния при повторном заражении называют антителозависимое усиление инфицирования — коронавирус может использовать иммунитета пациента для массированной атаки на организм.
Явление не ново — врачи уже наблюдали его при бета-коронавирусе и других инфекционных заболеваниях, к примеру, лихорадке Денге. При этом антитела человека не борются с вирусом, а помогают ему захватить здоровую клетку и обеспечивают репликацию патогенов.
Коронавирус — это не ветрянка: ни по 100%-й вирулентности, ни по формированию пожизненного иммунитета. Пока ученые изучают взаимодействие человеческого организма с SARS-CoV-2 и варианты их дальнейшего мирного сосуществования, в мире официально зарегистрированы пять клинических случаев повторного заболевания штаммами нового коронавируса. В действительности их количество значительно больше. Вирус уже почти год шагает по планете, однако однозначного мнения о стойкости иммунитета после выздоровления нет.
Распространенные осложнения после коронавируса
Последствия инфицирования условно делят на несколько групп:
- Возникающие в активной фазе. Наиболее опасен в этом плане период с 5 по 14 день после манифестации симптомов. Именно в это время развивается дыхательная недостаточность с последующей вторичной бактериальной пневмонией.
- Появляющиеся после выздоровления. Ранее считалось, что реконвалесценция занимает от 2 недель до 2 месяцев. В восстановительном периоде отмечали единичные эпизоды рецидива и появление побочных действий со стороны почек, печени, сердечно-сосудистой системы.
Побочные эффекты от принимаемых лекарственных препаратов. В первые месяцы распространения пандемии врачи попросту не знали, как «вытащить» критических больных с дистресс-синдромом и остановить прогрессирование болезни. Поэтому для терапии применяли сильнодействующие и опасные препараты. В настоящее время разработаны относительно безопасные протоколы, но и они предусматривают прием мощных антибиотиков, противовирусных средств, гормонов, противосвертывающих медикаментов. Такой «коктейль» также становится причиной многочисленных проблем после лечения коронавируса.
Для внутренних органов
Из-за уменьшения поступления кислорода учащается сердечный ритм, что может привести к ослаблению миокарда и присоединению нарушений кровообращения, застойным явлениям в легких, отекам, увеличению печени. Существенно снижается работоспособность, сложно справляться с обычными повседневными делами.
Нервная система
Доктора связывают возникающие патологии ЦНС с непосредственным повреждением нейронов при контакте с вирионом SARS-CoV-2, вызванной тромбозом гипоксией и, возможно, аутоиммунным воспалительным процессом. Как правило, последствия перенесенного коронавируса в легкой форме ограничиваются утратой способности различать вкус и запах, и такой дискомфорт может сохраняться от нескольких недель до 2–3 месяцев. При этом даже после восстановления многие жалуются на чрезмерно обостренный и/или извращенный нюх.
Продолжительное кислородное голодание вызывает головные боли после коронавируса (у женщин подобное состояние может усугубляться на фоне гормональных изменений, связанных с менструальным циклом). В острой фазе иногда отмечают психические расстройства различной степени тяжести (галлюциноз чаще встречается у пожилых людей).
Мочевыделительная система
В медицинской литературе описаны случаи пиелонефрита или обострения хронического гломерулонефрита. Несмотря на видимые улучшения со стороны бронхолегочной системы появлялись отеки, вновь повышалась температура тела, пациенты говорили, что болит спина в области поясницы. Были зарегистрированы и летальные исходы на фоне острой почечной недостаточности. В целом частота патологий урогенитального тракта достигает по разным данным от 27 до 59%.
Кардиологические расстройства
Наиболее распространены гипертония и аритмия, что связано с изменением реологических свойств крови и повреждением эндотелия сосудов. Особенно опасны воспалительный миокардит, вызванный иммунными нарушениями, и коронарная недостаточность на фоне тромбоза и гипоксии. Даже после выздоровления сохраняется вероятность инфаркта и инсульта, поэтому людям из группы риска в обязательном порядке назначают антитромботические препараты.
Респираторный тракт
Пульмонологи сходятся во мнении, что «корона» сильнее всего «бьет» именно по легким. Массивные очаги фиброза приводят к ухудшению дыхательной функции в целом, что сопровождается системной гипоксией. Дефицит кислорода у человека проявляется такими симптомами:
- общее недомогание;
- слабость, астенический синдром;
- сонливость, снижение работоспособности;
- болит голова, головокружение;
- ухудшение аппетита;
- замедление мышления, скорости реакции, снижение внимания и т.д.
Течение болезни без температуры
При легком варианте КОВИД-19 изменения в организме могут проходить, не заявляя о себе выраженными симптомами. Человек чувствует слабость, снижение трудоспособности. Многих пациентов интересует вопрос, может ли коронавирус проходить без температуры. Температура отсутствует либо повышена на 0,3-0,5℃ от нормы. Головная боль не имеет выраженной интенсивности.
При проглатывании пищи болит горло, насморк не сопровождается сильным отеком слизистой. Характерно проявление диспноэ при физической активности, раздражающего сухого кашля (без надрыва), миалгии (болезненности в мышцах), ломоты в суставах. Особенность и опасность коронавирусной инфекции представляет пневмония без гипертермии.
Если прогрессирующее поражение легких не сопровождается высокой температурой, потенциальный больной не спешит провериться на COVID-19, провоцируя необратимые осложнения в легких и продолжая заражать окружающих. Легкой формой болеют дети, молодые люди с сильным иммунитетом и здоровым преморбидным фоном. Если строго следовать рекомендациям по самоизоляции, лечение можно пройти в домашних условиях.
Независимо от наличия/отсутствия температуры, при перечисленных проявлениях необходимо срочно дифференцировать COVID-19 от обычной простуды, гриппа и ОРВИ. Поскольку коронавирус не имеет специфической симптоматики, диагностировать инфекцию можно только с помощью специального ПЦР-теста, определяющего РНК SARS-CoV-2 в биоматериале человека.