Как лечить междолевой плеврит
Содержание:
- Стадии развития заболевания
- Классификация заболевания
- Причины плеврита
- Классификация
- Осложнения плеврита легких
- Симптомы плеврита лёгких
- Плеврит лёгких – симптомы и лечение
- Диагностика плеврита
- Плеврит причины
- Какова эффективность рентгена: стоит ли его делать при ковиде
- Гнойный плеврит легких
- Виды плеврита
- Экссудативный плеврит и гидроторакс
Стадии развития заболевания
Плеврит развивается в 3 этапа.
Для первой, самой легкой фазы заболевания характерно расширение кровеносных сосудов и выделение большого объема плевральной жидкости. Функционирование лимфатической системы не нарушено, что способствует полноценному выведению лишней жидкости из плевры.
При переходе плеврита на вторую стадию развития начинают образовываться спайки, затрудняющие отток плевральной жидкости. При отсутствии или неэффективности лечения в плевральной зоне постепенно происходит скапливание гноя и жидкости.
Третий этап – период выздоровления. В это время очаги воспалительного процесса постепенно рассасываются. Иногда вокруг них может формироваться фиброзная ткань, ограждающая ранее пораженную зону от здоровых участков плевры. Подобный процесс может стать началом хронизации плеврита.
Классификация заболевания
В зависимости от причины возникновения болезни, формы проявления заболевания также могут отличаться и разделяются на:
- Гнойный плеврит – это заболевание, возникновение которого провоцирует скопление в плевральной полости выпота гнойного характера. Одновременно происходит поражение воспалительным процессом пристеночной и легочной оболочки.
- Экссудативный плеврит характеризуется поражением плевры инфекционной, опухолевой или другой природы.
- Сухой плеврит обычно является осложнением болезненных процессов в лёгких или других органах, расположенных вблизи плевральной полости, или служит симптомом общих (системных) заболеваний.
- Туберкулёзный плеврит поражает серозные оболочки, формирующие полость плевры и покрывающие лёгкие. Основным признаком заболевания является повышенное выделение жидкости или выпадение на поверхность плевры фибрина.
По зоне распространения:
- Диффузный плеврит (экссудат перемещается по плевральной полости).
- Осумкованный плеврит (жидкость скапливается в одном из участков полости плевры). Может быть верхушечным, пристеночным, базальным, междолевым.
По характеру поражения плеврит разделяют на:
- эскудативный – между слоями плевры образуется и удерживается жидкость;
- фиброзный – выделение жидкости скудное, но сама поверхность плевральных стенок покрывается слоем фибрина (белка).
Плеврит разделяют и по характеру распространения:
- им может быть поражено только одно легкое
- обе доли (односторонний и двухсторонний).
Причины плеврита
Основные причины плеврита:
- Инфекция;
- Опухоли;
- Травмы грудной клетки;
- Системные заболевания – ревматоидный артрит, ревматизм, системная красная волчанка, дерматомиозит, склеродермия, васкулиты (синдром Чарга-Стросса, гранулематоз Вегенера), саркоидоз;
- Аллергическая реакция в ответ на аллергены, патологические факторы, инфекционные агенты (экзогенный аллергический альвеолит, аллергия на лекарства и продукты питания);
- Воздействие на организм токсических веществ, в т.ч. отравление парами аммиака, ртути и другими веществами;
- Облучение организма ионизирующей радиацией;
- Воздействие на легкие и плевру ферментов поджелудочной железы, которые при воспалении этого органа попадают в кровь и деструктивным образом воздействуют на плевру, поскольку эти части организма находятся достаточно вблизи относительно друг к другу;
- Туберкулез.
Факторы риска
Следующие факторы могут способствовать развитию плеврита:
- Наличие заболеваний дыхательных путей – ангина, фарингит, ларингит, трахеит, бронхит, пневмония, эмфизема, бронхиальная астма, обструктивная болезнь легких и другие;
- Наличие иных заболеваний — сахарный диабет, гипотиреоз;
- Алкоголизм, курение;
- Снижение реактивности иммунитета, чем обычно способствуют – переохлаждение организма, гиповитаминозы, стрессы, злоупотребление лекарственными препаратами (особенно глюкокортикоидами, цитостатиками), наличие инфекционных заболеваний (ОРВИ, ОРЗ, грипп, ВИЧ-инфекция и другие), язва желудка и 12-перстной кишки, беременность;
- Желудочно-пищеводный рефлюкс (обратное забрасывание пищи из желудка в пищевод).
Основные виды инфекции, которые способствуют развитию плеврита
Вирусы – гриппа, парагриппа, энтеровирусы и другие;Бактерии – стафилококки, пневмококки и прочие стрептококки, хламидии, риккетсии и другие; Грибки – кандида, кокцидиоидоз, бластомикоз и другие; Прочие микроорганизмы — паразиты (амебиаз, эхинококкоз).
Каким образом происходит инфицирование плевры?
- Воздушно-капельный путь – при вдохе загрязненного воздуха, что особенно часто происходит при нахождении вблизи болеющего человека, который в это время кашляет и чихает;
- Гематогенный путь (через кровь) – болезнетворные микроорганизмы при наличии инфекционного заболевания в любой из частей тела могут попасть в кровь и с током крови попасть в плевру;
- Лимфогенный путь (через лимфатическую систему) – аналогично, как и через кровь, инфекция из любой части тела с током лимфы может попасть в плевру;
- Проникающая травма грудной клетки может привести к попаданию внутрь организма инфекции.
Классификация
Современной медицине известны плевриты разнообразных видов и форм, и существует несколько классификаций этой патологии. Но в российской практике традиционно используют классификационную схему профессора Н.В Путова. В соответствии с ней различают следующие разновидности плевральных патологий.
По этиологии:
- Инфекционные (стафилококковый, туберкулёзный плеврит и др.);
- Неинфекционные (с указанием болезни, ставшей причиной);
- Неясной этиологии (идиопатические).
По наличию выпота и его характеру:
- Экссудативный плеврит (с серозным экссудатом, серозно-фибринозным, холестериновым, гнилостным и др., а также гнойный плеврит);
- Сухой плеврит (в том числе адгезивный плеврит, при котором фиксируются спайки между плевральными листками).
По течению воспаления:
- Острые плевриты;
- Подострые;
- Хронические.
По локализации выпота (степени поражения плевры):
- Диффузный (тотальное воспаление);
- Осумкованный плеврит, или отграниченный (диафрагмальный, пристеночный, междолевой и т. д.).
Также различают виды заболевания по масштабу распространения: одностороннее (лево- и правостороннее) или двустороннее воспаление плевральной оболочки.
Осложнения плеврита легких
Осложнения плеврита легких, последствия которых могут ликвидироваться только хирургическим вмешательством, заключены в образовании спаек плевральной полости. Также в качестве осложнений можно выделить расстройство кровообращения вследствие сдавливания сосудов посредством воздействия экссудата.
К более осложненным процессам относят утолщение листков плевры, которые могут привести к полной деформации плевральной полости и органа дыхания в целом. Такие нарушения приводят к сбою дыхательной подвижности легких. В результате повышается риск дыхательной и сердечной недостаточности.
Важно знать, какие заболевания могут осложняться экссудативным плевритом. Из-за сдавливания брюшной полости велика вероятность развития заболеваний ЖКТ, осложнения онкологических и прочих воспалительных заболеваний
Также можно отметить возникновение проблем с суставами, что выявляется вследствие нарушенного кровообращения, а, значит, обогащения суставов и внутренних органов полезными микроэлементами. Опасное заболевание, как экссудативный плеврит, может вызвать осложнения даже при переломах, что также провоцируется плохим обеспечением вследствие нарушений дыхательной и сердечно-сосудистой системы.
Более опасные последствия, вызванные экссудативным плевритом, могут представлять собой сращивание легких с другими внутренними органами. И если при соединении органа дыхания с диафрагмой и прочими внутренними органами можно провести операцию по разделению, то в случае сращивания с сердцем хирурги не берут на себя ответственность. Подобные действия могут происходить только в случае серьезных проблем, угрожающих жизни больного человека.
Симптомы плеврита лёгких
Пациенты часто пропускают начало плеврита, поскольку его симптомы сходны с обычной простудой. Однако признаки этой патологии все же отличаются от других респираторных заболеваний. Следует знать, что признаки разных типов плеврита также различны.
Самым первым и явным признаком плеврита легких является:
- Тяжелая, мимолетная, острая боль в груди, часто только на одной стороне, при глубоком дыхании, кашле, перемещении, чихании или даже разговоре.
- Когда плеврит появляется в определенных местах на легких, боль можно чувствовать в других частях тела, таких как шея, плечо или живот.
- Болезненное дыхание часто провоцирует сухой кашель, который, в свою очередь, усиливает боли.
Скорость нарастания симптоматики также играет большую роль:
- для острых периодов поражения плевры характерен быстрый клинический взлет;
- для опухолевых и хронических форм – более спокойное течение болезни
Как протекает плеврит легких у пожилых людей? В пожилом возрасте отмечается вялое течение и медленное рассасывание очага воспаления.
| Виды плевритов | Описание и симптомы |
| Сухой | Сухой плеврит развивается на начальной стадии воспалительного поражения плевры. Зачастую на данном этапе патологии в полости легких еще нет инфекционных агентов, а возникающие изменения обусловлены реактивным вовлечением кровеносных и лимфатических сосудов, а также аллергическим компонентом.
|
| Гнойный | Гнойный плеврит может образовываться как при непосредственном поражении плевры инфекционными агентами, так и при самостоятельном открытии абсцесса (или другого скопления гноя) легкого в плевральную полость.Больные гнойным плевритом жалуются на:
|
| Экссудативный | В периоде накопления экссудата беспокоят интенсивные боли в грудной клетке. Симптомы усиливаются при глубоком дыхании, кашле, движениях. Нарастающая дыхательная недостаточность проявляется бледностью кожных покровов, цианозом слизистых оболочек, акроцианозом. Типично развитие компенсаторной тахикардии, снижение артериального давления. |
| Туберкулезный | Клиническая картина туберкулёзного плеврита многообразна и тесно связана с особенностями туберкулёзного воспаления в плевральной полости и лёгких. У некоторых больных одновременно с плевритом отмечаются и другие проявления туберкулёза, особенно первичного (параспецифические реакции, специфическое поражение бронхов). |
Плеврит лёгких – симптомы и лечение
Симптоматика воспаления плевры зависит от разновидности – сухой или экссудативной, причины патологии, локализации выпота. Лечение назначается по результатам диагностического обследования и может занимать от нескольких недель до многих месяцев (при туберкулезной форме, например).
Симптомы сухого плеврита
Определяющие признаки плеврита у взрослых, протекающего в фибринозной форме – это колющие боли, локализованные в груди, которые усиливаются при кашле, наклонах и просто дыхательных движениях. Пациент при этом вынужденно занимает лежачее положение на пораженной стороне тела, чтобы ограничить по максимуму подвижность грудной клетки. По той же причине дыхание становится поверхностным, наблюдается отставание от дыхательного ритма одной из половин груди. Температура поднимается до субфебрильных значений, возникает повышенная потливость, озноб по ночам. При выслушивании определяется характерный шелест – следствие трения листков плевры друг о друга.
Признаки экссудативного плеврита
Начинается он так же, как острый (боли, кашель), но по мере скапливания в полости экссудата появляются следующие симптомы плеврита легких у взрослых:
- ощущение тяжести с пораженной стороны;
- сглаживание, а затем выпячивание промежутков между ребрами;
- умеренный цианоз кожи и нарастающая одышка;
- стойкая фебрильная температура (а при эмпиеме – гектическая, со значительными перепадами в течение суток);
- тахикардия, понижение АД;
- слабость, потливость, потеря аппетита.
Некоторые формы воспаления имеют специфические симптомы. Например, серозная может сопровождаться кровохарканьем, а при осумкованной парамедиастенальной отекают шея и лицо, голос приобретает осиплость, появляется дисфагия. При СКВ присоединяются поражения суставов и почек, перикардит. Протекание плеврита без температуры и других выраженных признаков характерно для метастатической разновидности онкологии.
Лечение в стационаре
В условиях медицинского учреждения проводится комплексная терапия тяжелых случаев воспаления, направленная на устранение их причины и облегчение симптомов. Наряду с медикаментозным, лечение экссудативного плеврита может включать в себя пункции (торакоцентез) или дренирование для удаления экссудата, промывание полости антисептиками при эмпиеме. По показаниям при хроническом течении заболевания (особенно его туберкулезной разновидности) проводится хирургическое вмешательство – плеврэктомия.
Как лечить плеврит в домашних условиях
Все лечение должно назначаться исключительно специалистом, самолечение недопустимо.
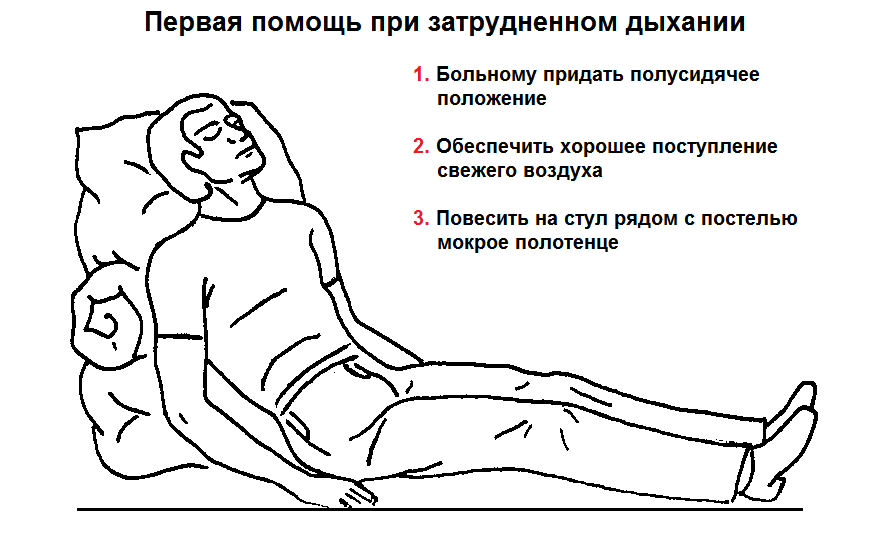
Больному, прежде всего, обеспечиваются покой и постельный режим. При сухой форме воспалительного процесса показаны тугое бинтование и согревание грудной клетки, постановка банок или горчичников. Обязательна медикаментозная терапия, включающая следующие группы лекарственных средств:
- антибиотики при плеврите инфекционного происхождения, подобранные в соответствии с типом возбудителя;
- противотуберкулезные препараты при соответствующей форме плеврита (стрептомицин, изониазид, рифампицин);
- НПВС и глюкокортикостероиды – при ревматических воспалениях;
- лечение плеврита включает в себя также прием противокашлевых препаратов при фибринозной разновидности патологии.
- Жаропонижающие средства показаны при значительном повышении температуры.
- Специфическая химиотерапия назначается в случае онкологической причины заболевания.
Дыхательная гимнастика после плеврита входит в комплекс лечебных мероприятий при фибринозной разновидности. Как только симптоматика сухого воспаления уменьшится, необходимо выполнять специальные упражнения, чтобы предотвратить адгезивный плеврит – склеивание и облитерацию париетальной и висцеральной плевры.
Лечение плеврита лёгких народными средствами
Применение рецептов нетрадиционной медицины при любом заболевании возможно только после постановки диагноза и с одобрения лечащего врача. Использование травяных настоев, отваров, согревающих компрессов, мазей, ингаляций целесообразно только в качестве вспомогательного средства, если нет противопоказаний. Основное лечение плеврита – медикаментозная терапия. Тем более недопустимо полагаться на народные средства, если причиной заболевания является злокачественная опухоль.
Диагностика плеврита
Для диагностики плеврита используются следующие обследования:
- осмотр и опрос больного;
- клиническое обследование больного;
- рентгенологическое исследование;
- анализ крови;
- анализ плеврального выпота;
- микробиологическое исследование.
Осмотр и опрос больного
При осмотре могут быть выявлены следующие патологические признаки:
- отклонение трахеи в здоровую сторону;
- посинение кожных покровов (указывает на серьезную дыхательную недостаточность);
- признаки закрытого или открытого травматизма грудной клетки;
- выбухание в области межреберных промежутков с пораженной стороны (за счет большого объема скопившейся жидкости);
- наклон тела в пораженную сторону (уменьшает движение легкого и, соответственно, раздражение плевры при дыхании);
- выбухание вен шеи (в связи с повышением внутригрудного давления);
- отставание пораженной половины грудной клетки во время дыхания.
Клиническое обследование больного
Во время клинического обследования врач производит следующие манипуляции:
- Аускультация. Аускультацией называется метод обследования, при котором врач выслушивает звуки, возникающие в теле человека с помощью стетоскопа (до его изобретения – непосредственно ухом). При аускультации больных с плевритом может быть выявлен шум трения плевры, который возникает при трении покрытых нитями фибрина плевральных листков. Данный звук выслушивается во время дыхательных движений, не изменяется после покашливаний, сохраняется при имитации дыхания (осуществление нескольких дыхательных движений с закрытым носом и ртом). При выпотном и гнойном плеврите в области скопления жидкости отмечается ослабление дыхательных шумов, которые иногда могут вообще не выслушиваться.
- Перкуссия. Перкуссия – это метод клинического обследования больных, при котором врач с помощью собственных рук или специальных приспособлений (молоточка и небольшой пластинки — плессиметра) выстукивает органы или образования различной плотности в полостях пациента. Методом перкуссии может быть определено скопление жидкости в одном из легких, так как при перкуссии над жидкостью возникает более высокий, тупой звук, отличающийся от звука, возникающего над здоровой легочной тканью. При выстукивании границ данной перкуторной тупости определяется, что жидкость в плевральной полости образует не горизонтальный, а несколько косой уровень, что объясняется неравномерным сдавлением и смещением легочной ткани.
- Пальпация. С помощью метода пальпации, то есть при «ощупывания» больного, могут быть выявлены зоны распространения болезненного ощущения, а также некоторые другие клинические признаки. При сухом плеврите наблюдается болезненность при надавливании между ножками грудинно-ключично-сосцевидной мышцы, а также в области хряща десятого ребра. При приложении ладоней в симметричных точках грудной клетки отмечается некоторое отставание пораженной половины в акте дыхания. При наличии плеврального выпота ощущается ослабление голосового дрожания.
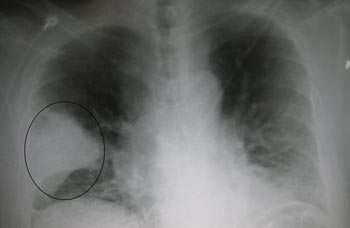
Рентгенологическое обследование
рентгена легкихпневмония, туберкулез, опухоли и пр.При сухом плеврите на рентгене определяются следующие признаки:
- с пораженной стороны купол диафрагмы находится выше нормы;
- снижение прозрачности легочной ткани на фоне воспаления серозной оболочки.
При выпотном плеврите выявляются следующие рентгенологические признаки:
- сглаживание диафрагмального угла (за счет скопления жидкости);
- однородное затемнение нижней области легочного поля с косой границей;
- смещение средостения в сторону здорового легкого.
Анализ крови
общем анализе кровиповышение скорости оседания эритроцитов (СОЭ)лейкоцитовпри инфекционной природе поражения плеврыБиохимический анализ кровибелков
Анализ плеврального выпота
Лабораторный анализ плеврального выпота позволяет определять следующие показатели:
- количество и тип белков;
- концентрация глюкозы;
- концентрация молочной кислоты;
- количество и тип клеточных элементов;
- наличие бактерий.
Плеврит причины
Возбудителями инфекционного плеврита могут быть различные типы микроорганизмов (вирусы, анаэробы, грибки, грамотрицательные и грамположительные бактерии, легионеллы, туберкулезная микобактерия и другие).
Инфекционные плевриты представляют собой осложнения заболеваний легких воспалительной природы, к которым относятся – пневмонии, абсцессы легких, туберкулез легких.
Часто плеврит возникает в результате грибкового поражения легких при актиномикозе, бластомикозе, кокцидиоидозе.
Плеврит инфекционно-воспалительной природы чаще всего возникает в результате попадания патогенных микроорганизмов из инфицированных участков легких в плевральную полость при наличии очагов пневмонии или легочного абсцесса. Также возможен гематогенный путь заноса инфекции в плевральную полость при септическом поражении. Во время открытых полостных оперативных вмешательствах создаются условия для прямого инфицирования плевры микроорганизмами из внешней среды.
Практически в 100% случаев инфекционные плевриты возникают в случае имеющегося инфекционно-аллергического процесса, то есть при первичном попадании патогенных бактерий на плевральные оболочки запускается механизм первичной сенсибилизации, который проявляется цепочкой химических реакций с образованием биологически активных веществ (серотонин, гистамин). Данные биологически активные вещества вызывают повышение проницаемости сосудистой стенки на микроциркуляторном уровне, в результате чего запускается механизм образования экссудата, который является главным субстратом плеврита.
Основными причинами возникновения асептического плеврита являются:
— онкологические заболевания органов грудной полости (центральный и периферический рак легкого, мезотелиома плевры, метастатическое поражение легких). Воспаление плевры возникает в результате непосредственного разрушения легочной ткани, а также вследствие нарушения лимфооттока
— травматическое и хирургическое повреждение легких, при котором воспаление плевры обусловлено скоплением крови в плевральной полости
— диффузные заболевания соединительной ткани (системная красная волчанка, склеродермия, дерматомиозит) сопровождаются системным поражением сосудистого русла на микроциркуляторном уровне с последующим формированием экссудата в плевральной полости
— тромбоэмболия легочной артерии всегда заканчивается развитием инфаркт-пневмонии вследствие массивных перфузионных расстройств, что создает условия для образования плеврального выпота
— панкреатит, при котором плеврит обусловлен раздражающим действием ферментов поджелудочной железы на плевру
— ревматическая болезнь
— медикаментозное отравление (передозировка или длительный прием иммунодепрессантов, антибактериальных средств)
— гиподинамия и недостаточное питание
Гнойный плеврит развивается на фоне деструктивного поражения легочной ткани, а также при открытых повреждениях органов грудной полости.
Какова эффективность рентгена: стоит ли его делать при ковиде
Рентгенография не может точно сказать, чем вызвано поражение легких, поэтому процедура нужна пациентам, у которых уже выявлен коронавирус. Ее не стоит проходить с диагностической целью.
Наиболее информативны показатели, полученные с помощью современного цифрового рентгена, но для того, чтобы их расшифровать, нужен грамотный специалист. Понять самостоятельно, не имея медицинского образования, что на снимке, невозможно. Иногда ошибаются и врачи со стажем, не имеющие специальной подготовки. Поэтому при подозрении на заражение вирусом нового типа достаточно сделать тест. Остальные обследования — если выписали направление.
Гнойный плеврит легких
Подобные состояния связаны со скоплением гноя в полости плевры. Как правило, подобная патология вторична и наблюдается после перенесенного воспаления легких, являясь его осложнением.
Пациенты предъявляют жалобы на болевые ощущения и чувство тяжести в боку. Отмечается кашель. Дыхание затруднено, невозможно сделать полный вдох. Температура может подниматься до значительных величин. Больные жалуются на слабость. Вначале заболевания боли сильные, но по мере скопления экссудата они стихают, но усиливается чувство тяжести в боку.
По мере развития заболевания одышка приобретает более выраженный характер. Часто кашель сухой. Но если плеврит развился после перенесенной пневмонии, он сопровождается выделением мокроты. Для мокроты характерна гнойная консистенция. Кашель нарастает и может появляться даже по ночам. Иногда кашель может принимать характер приступов. Если больному помощь не оказывается, то наблюдается усиление кашля. Температура тела носит гектический характер и способна подниматься до максимальных цифр. Учащается пульс, тахикардия становится выраженной. Если происходит самопроизвольное вскрытие абсцесса, в плевральную полость попадает воздух. Это приводит к развитию пневмоторакса и плеврального шока.
Виды плеврита
Классификация плеврита производится следующим образом:
По характеру воспаления:
Сухой (фибринозный) плеврит – характеризуется оседанием на плевре высокомолекулярного белка плазмы крови – фибрина, при этом экссудата остается в минимальном количестве. Фибрин представляет собой клейкие нити, присутствие которых при минимальной жидкости усиливают трение листков плевры, а соответственно и легких друг о друга. Это приводит к болевым ощущениям. Многие специалисты выделяют сухой плеврит в качестве первой стадии развития данной патологии, после которой развивается экссудативный плеврит.
Экссудативный (выпотной) плеврит – характеризуется значительным количеством экссудата в плевральной полости, что приводит к избыточному давлению на располагающиеся рядом ткани и органы. Экссудативный плеврит сопровождается увеличением поражаемой площади воспалительным процессом, снижением активности ферментов, участвующих в расщеплении фибриновых нитей, формированием плевральных карманов, в которых со временем может скапливаться гной. Кроме того, нарушается отток лимфы, а обильное количество выпота способствует уменьшению жизненного объема легкого, из-за чего может сформироваться дыхательная недостаточность.
По этиологии:
1. Инфекционные, которые могут быть:
- Бактериальный (стафилококковый, пневмококковый, стрептококковый и другие);
- Грибковый (кандидозный, актиномикозный и другие);
- Паразитарный (при амебиазе, парагониазе, эхинококкозе и другие);
- Туберкулезный – характеризуется медленным течением с симптомами общей интоксикации организма, кашлем, выпотом с содержанием большого количества лимфоцитов, а иногда и характерным творожистым гноем.
2. Неинфекционные (асептические):
- Травматические – обусловленные значительным кровоизлиянием при травмировании органов грудной клетки, что приводит к скоплению крови в плевральной полости (гемоторакс). Далее, свернувшаяся кровь, при отсутствии нагноения, в сочетании с соединительной тканью начинает образовывать толстые шварты, которые ограничивают функционирование легкого. Стоит заметить, что при небольшом гемотораксе кровь обычно рассасывается в плевральной жидкости и особого вреда нанести не успевает. При большом гемотораксе и тяжелой травме грудной стенки и легкого кровь в плевральной полости свертывается (свернувшийся гемоторакс). В дальнейшем, если не происходит нагноеине, массивный сгусток подвергается организации соединительной тканью, в результате чего формируются толстые шварты, ограничиваю¬щие функцию легкого.
- Опухолевые;
- Ферментативные;
- Обусловленные системными заболеваниями;
- Обусловленные другими заболеваниями – уремией, инфаркте легкого, асбестозе и другие.
3. Смешанные.
4. Идиопатические (причина патология не выявлена).
По патогенезу:
- Инфекционный;
- Инфекционно-аллергический;
- Аллергический и аутоиммунный;
- Токсико-аллергический;
- Токсический.
По распространению:
- Диффузный (тотальный);
- Отграниченный (осумкованный) – развитие происходит за счет фиброзного склеивания, а после сращения плевральных листков на границах жидкого выпота, из-за чего формируется так называемый карман, который обычно располагается в нижних частях плевры.
По характеру выпота:
- фибринозный – характеризуется минимальным количеством экссудата с оседанием на плевре фибрина;
- серозный – характеризуется минимальным количеством экссудата без оседания на плевре фибрина;
- серозно-гнойный – характеризуется серозно-гнойным выпотом;
- гнойный (эмпиема плевры) – характеризуется скоплением между плевральными листками гнойного экссудата, что сопровождается симптомами интоксикации организма и наличием угрозы для жизни человека. Развитие обычно происходит на фоне поражения организма инфекцией на фоне снижения реактивности иммунной системы, или же при самопроизвольном вскрытии абсцесса из легкого в область плевры.
- геморрагический — характеризуется экссудатом с примесью крови, что обычно развивается при туберкулезе, инфаркте легкого, панкреатите, карциноматозе плевры;
- хиллезный (хилоторакс) – характеризуется обильным количеством экссудата, по внешнему виду напоминающего молоко, что связано с примесью в экссудате лимфы (хилюса);
- холестериновый – характеризуется наличием в выпоте холестериновых кристаллов;
- эозинофильный – в выпоте преобладают эозинофилы.
По образованию:
- Первичный – развитие болезни происходит самостоятельно, без других патологий;
- Вторичный – развитие болезни происходит в последствии иных заболеваний (пневмонии, бронхита, трахеита, злокачественных новообразований), различных патологий, воспалительных процессов в соседних с плеврой тканях и т.д.
Экссудативный плеврит и гидроторакс
Симптомы экссудативного плеврита
В отличие от фиброзного плеврита, боль при плеврите с различными видами выпота не является ведущим симптомом, за исключением повреждений грудной клетки, поэтому признаки скопления жидкости проявляются только через несколько дней после начала заболевания.
Экссудативный плеврит начинается постепенно, симптомы нарастают медленно, человек жалуется на головную боль, температуру, слабость, ощущение тяжести в пораженной стороне грудной клетки, с постепенно нарастающей одышкой, которая беспокоит пациента даже в покое (см. боль в грудной клетке).
Одышка обусловлена уменьшением объема легких, за счет сдавления их увеличенной плевральной полостью. Учащается пульс, лицо бледнеет, носогубный треугольник принимает синеватый оттенок, набухают вены шеи. В месте скопления выпота могут выбухать межреберные промежутки. Отмечается отставание пораженной половины при дыхании.
При тяжелых состояниях вызванных недостаточностью сердца, печени, почек процесс может развиваться симметрично, плеврит отмечается с обеих сторон. Тогда яркой симптоматики характерной для плеврита не будет, хотя общее состояние пациента ухудшится.
Самой частой причиной экссудативного плеврита у взрослых остается туберкулез, и в 70% случаев он начинается по типу крупозной пневмонии, с лихорадкой 39С, болями, общей слабостью, ознобом.
Диагностика
Ведущим критерием будет рентгенография, рентгенологические признаки плеврита или гидроторакса достаточно красноречивы. При аускультации легких в отличие от сухого плеврита пораженная сторона грудной клетки «немая». Лабораторные показатели будут соответствовать основному заболеванию. Лишь при геморрагическом плеврите могут отмечаться признаки анемии (малокровия).
Лечение
Экссудативный плеврит лечат в стационаре. При отечной форме основного заболевания назначают разгрузочную диету, ограничивающую жидкость и соль. При гнойных плевритах обязательна антибактериальная терапия (антибиотики широкого спектра действия), НПВС, обезболивающие и антигистаминные препараты, которые уменьшают отек и оказывают противоаллергическое воздействие (см. лекарства от аллергии).
Если объем выпота достаточно большой, в результате чего отмечаются выраженные нарушения дыхательной и сердечно-сосудистой функции, плевральную полость срочно пунктируют и эвакуируют содержимое. Полученный материал обязательно исследуют для уточнения его природы и основного диагноза. Возможно введение антибиотиков, преднизолона или гидрокортизона в полость плевры, для уменьшения явлений экссудации. На несколько дней устанавливают дренажную систему.
Если проводилась операция по удалению легкого или его части, в грудной полости образуется пустое пространство, которое заполняется жидкостью. «Природа не терпит пустоты», это своего рода защитно-компенсаторная реакция для сохранения стабильного давления в грудной полости, которое обеспечивает нормальное расположение оставшихся органов.
Ни сердце, ни оставшиеся легкие не смещаются, это позволяет им нормально функционировать. В процессе выздоровления часть жидкости рассасывается, часть заменяется фибрином, образуя спайки. В этом случае плеврит осложнением не является. При других операциях, появление плеврита считается осложнением, образовавшуюся жидкость удаляют и проводят соответствующее лечение.
Прогноз
Прогноз плевритов благоприятный, хотя напрямую зависит от ведущего заболевания. Воспалительные, инфекционные, посттравматические плевриты успешно излечиваются, и не влияют на качество дальнейшей жизни. Разве что в течение дальнейшей жизни на рентгенограммах будут отмечаться плевральные спайки.
Исключение составляет сухой туберкулезный плеврит, в результате которого фиброзные отложения могут с течением времени обызвествляются, образуется так называемый панцирный плеврит. Легкое оказывается заключенным в «каменный панцирь», что мешает его полноценному функционированию и ведет к хронической дыхательной недостаточности.
Для профилактики образования спаек, которые образуются после удаления жидкости из плевральной полости, после лечения, когда стихнет острый период пациенту следует проводить реабилитационные процедуры — это физиотерапия, ручной и вибрационный массаж, обязательно проведение ежедневной дыхательной гимнастики (по Стрельниковой, с помощью дыхательного тренажера Фролова).