Врачи назвали причины тяжелого течения covid-19
Содержание:
- Что делать, если есть признаки COVID-19
- Как оценить риски последствий
- Поражённые участки лёгких не работают?
- Лечение коронавирусной инфекции
- Возможные варианты развития заболевания
- Характерные симптомы инфицирования COVID-19
- ДНК против COVID-19
- «Думал, что поправился, но оказалось, что это только начало»
- Диагностика и лечение
- Лечение
- Ожидаемые отклонения
- Сердце и сосуды
- Как начинается заболевание у детей?
- Одышка
Что делать, если есть признаки COVID-19
Самостоятельно поставленный диагноз, как вы понимаете, совершенно никак не может быть достоверным. Подтвердить заражение можно только клинически.
Способы диагностики
Самым надежным способом выявить коронавирус в организме являются лабораторные исследования.
Российские ученые разработали два вида тест-систем (ПЦР-тесты (полимеразная цепная реакция)) для определения коронавирусной инфекции. Они основаны на молекулярно-генетическом методе исследования. Это дает возможность брать анализы у пациента без забора крови, достаточно обычного мазка из носоглотки.
С 15 мая в Москве введен новый метод тестирования на антитела к коронавирусу. Каждые три дня путем случайной выборки 70 тысячам жителей Москвы по СМС и почте отправляются приглашения с просьбой сдать кровь на антитела к коронавирусу нового типа.
https://youtube.com/watch?v=VBGUH6GLMGw
Куда звонить, чтоб узнать всё про коронавируса и самоизоляцию
Телефон горячей линии по вопросам коронавируса: 8 800 2000 112
Горячая линия города Москвы для консультации: +7 (495) 870−45−09
(Здесь вы узнаете о деталях соблюдения режима самоизоляции, получите консультацию, где можно сдать анализы на covid-19, а также сможете найти номера служб доставки продуктов, и получить ответы на многие другие вопросы. Часы работы горячей линии: 08:00−21:00 ежедневно.)
Круглосуточная информационная линия по вопросам диагностики и профилактики коронавируса: +7 (499) 251−83−00
Дальнейшие действия
Роспотребнадзор сообщает, если вы заподозрили у себя наличие коронавирусной инфекции, тогда необходимо вызвать скорую помощь или врача домой. Врач соберет анамнез болезни и решит нужна ли больному госпитализация.
Мазок на наличие коронавируса может взять только медработник.
Обследование в первую очередь проводится для людей из групп риска:
- тем, кто проживает с заболевшими;
- больным с диагнозом пневмония;
- тем, кто живет с людьми имеющими диагноз пневмония;
- лицам, имеющим симптомы ОРВИ старше 60 лет или тем, кто имеет сопутствующие заболевания (сахарный диабет, заболевания сердечно-сосудистой системы, онкозаболевания, патологии эндокринной системы и т.д.).
В отдельных случаях по решению врача проводится анализ и другим лицам с симптомами ОРВИ.
Если вы самостоятельно хотите сдать анализ на коронавирус — обратитесь в частную лабораторию.
Как оценить риски последствий
При наличии слабости и одышки через месяц или два после излечения от коронавируса следует проверить функциональные возможности легких (спирометрией, пульсоксиметрией). По результатам врач примет решение:
- О целесообразности КТ.
- Также следует выполнить ЭКГ (расшифровка), ЭХО-КС для исключения сердечных патологий.
- Целесообразно оценить биохимические показатели крови, отражающие состояние свертывающей системы, критерии воспаления и работу печени, поджелудочной железы и почек.
В случае, когда показатели не выходят за границы нормы, стоит заняться реабилитацией и, возможно, психотерапией. Самочувствие большинства перенесших ковид со временем прогрессивно улучшается. Но многим в это время требуется поддержка специалистов: врачей или психологов. Коронавирусная инфекция не всегда проходит бесследно.
Даже бессимптомный коронавирус может оставить отдаленные последствия в виде погрешностей иммунитета или склонности к аутоиммунным процессам в щитовидной железе, почках или сердце. Но даже при затянувшихся последствиях для излечившихся есть шанс на улучшение и возвращение к полноценной жизни.
Поражённые участки лёгких не работают?
Совершенно необязательно. Борьба иммунитета с вирусом — процесс хаотичный и может происходить совершенно по-разному. Некоторые люди с обширной областью поражения могут не ощущать вообще никаких неудобств — соответственно, «на их фронтах спокойно». Но, как и на настоящей войне, обстановка может накалиться в мгновение ока. Этого может и не произойти, но угадать наперёд нельзя.
Воспалённые лёгкие — это фактор нестабильности. Чем обширнее поражение, тем больше нестабильность, тем быстрее всё может скатиться в опасные для жизни осложнения — такие как острый респираторный дистресс-синдром (ОРДС), главная причина летальных исходов при коронавирусе.
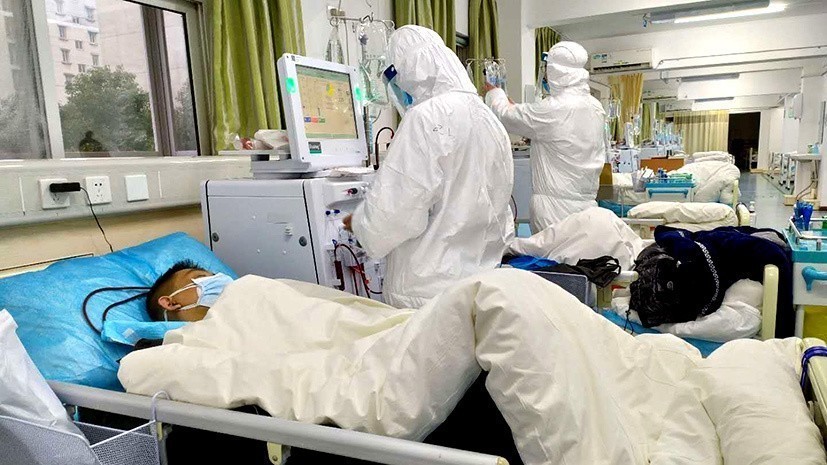
Поэтому людей и госпитализируют — чтобы, во-первых, постараться не допустить «эскалации конфликта» и, во-вторых, если уж она случилась, то как можно скорее начать принимать экстренные меры лечения.
Пациент в отделении реанимации и интенсивной терапии больницы для лечения пациентов с COVID-19. Фото: РИА Новости / Алексей Майшев
Лечение коронавирусной инфекции
Никакого специфического лечения коронавирусной инфекции на сегодняшний день не существует. Попытки использования противовирусных средств в большинстве случаев несут больше вреда нежели пользы. Эти препараты обладают побочными эффектами: обостряют хронические болезни, приводят к патологии крови и т. д. Такое «лечение» может погубить человека и без коронавируса.
20 ноября ВОЗ выпустила рекомендации, в которых не рекомендует применять ремдесивир, независимо от тяжести заболевания, так как в настоящее время нет доказательств эффективности препарата . Однако уточняющие испытания ещё продолжаются .
Лопинавир, и другие ингибиторы ВИЧ, которые используются для антиретровирусной терапии при ВИЧ-инфекции, показали некоторое действие в борьбе с коронавирусом в пробирке, но при испытании на людях оказались неэффективны и опасны (обладают серьёзными побочными эффектами в тех дозах, которые необходимы для минимального влияния на вирусные частицы). В стандартных случаях эти препараты не используются — их применение возможно только в условиях испытаний и строго под контролем врача
На данный момент препараты для лечения ВИЧ-инфекции, а также хлорохин и гидроксихлорохин, ивермектин в мировой практике при лечении коронавируса, в т. ч. тяжёлых форм заболевания, признаны неэффективными и не рекомендуются .
Большинство случаев течения коронавирусной инфекции не нуждается в какой-либо медикаментозной терапии. Больным лёгкими и среднетяжёлыми формами болезни (в т. ч. и новой COVID-19) требуется лишь в покой (домашний режим без выхода на улицу минимум на 7 дней), отдых, рациональное питание (не переедать, не заставлять себя есть через силу) и обильное тёплое питьё (вода, морс, компоты). Воздух в помещении спальни, где находится больной, должен быть умеренно прохладным (18-20°С) и влажным (40-60 %). Это позволяет не пересушивать слизистую респираторного тракта, сохраняя её иммунологическую и очищающую функции. При наличии кашля применяются отхаркивающие и разжижающие мокроту средства, при першении в горле — полоскания и орошения растворами антисептиков.
При тяжёлых формах болезни (в основном COVID-19) и потенциально высоком риске осложнений (у пожилых людей с сопутствующими заболеваниями, иммунодефицитных больных и людей с сахарным диабетом, онкологией, сердечно-сосудистой и бронхолёгочной патологией) показана госпитализация в инфекционный стационар, оснащённый аппаратами искусственной вентиляции лёгких и средствами неотложной терапии. При развитии сопутствующей бактериальной пневмонии или других осложнений показано назначение антибиотиков (при коронавирусной инфекции без бактериальных осложнений применение антибиотиков бессмысленно — они никак не воздействуют на вирус). В безвыходной ситуации при угрозе неблагоприятного исхода в условиях реанимации возможно назначение средств, не имеющих достаточную доказательную базу, например некоторых препаратов для лечения малярии и перспективных противовирусных средств общевирусного спектра .
В виду повышенного риска тромбообразования при новой коронавирусной инфекции госпитализированным пациентам (у которых проводились исследования гемостаза) и больным коронавирусной инфекцией с хроническими заболеваниями сердечно-сосудистой системы показано назначение антитромботической терапии (или продолжение её приёма). У негоспитализированных лиц, у больных нетяжёлыми формами новой коронавирусной инфекции и у лиц без сопутствующей патологии (у которых не проводилось исследование гемостаза) назначение такой терапии не рекомендуется и может быть опасно. Предупреждение и лечение тромбооборазования и кровотечений имеет очень тонкую грань и в порыве помочь можно только навредить .
Применение ингибиторов ангиотензинпревращающего фермента, блокаторов рецепторов ангиотензина, статинов показано лишь тем людям, которые принимали их до болезни COVID-19, для лечения коронавирусной инфекции они не рекомендованы.
НПВС назначаются согласно общим основаниям их применения, приём кортикостероидов ограничивается лишь тяжёлыми случаями в реанимации или при сопутствующих показаниях . В настоящее время проводятся исследования эффективности и целесообразности применения плазмы выздоравливающих.
Возможные варианты развития заболевания
В ходе проведенных исследований выяснилось, что для коронавирусной инфекции характерны пять стадий (форм) развития заболевания:
- бессимптомная;
- легкая;
- средняя;
- тяжелая;
- критическая.
У большинства молодых физически здоровых людей заболевание проходит в бессимптомной или легкой форме. Однако, это совершенно не означает, что молодой возраст гарантирует отсутствие осложнений при болезни или оправдывает легкомысленное отношение к угрозе инфицирования. К сожалению, уже и в нашей стране есть примеры того, что жертвами опасной болезни становились молодые и относительно здоровые люди.
Что касается людей из «группы риска» — пенсионерам, пациентам, страдающим хроническими заболеваниями, то им следует быть особо осторожными и внимательными. Если начали проявляться симптомы, указывающие на тяжелую форму течения болезни, то следует не заниматься самолечением, а немедленно обратиться к медикам.
Характерные симптомы инфицирования COVID-19

С коронавирусом очень сложно бороться, поскольку он проявляется не сразу после попадания в организм, инкубационный период может длиться до двух недель. Человек может на протяжении нескольких дней быть инфицированным и заражать других людей, не подозревая об этом. Как правило, первые симптомы начинают проявляться через 3 – 5 дней и выглядят следующим образом:
- 1-й день: при легкой форме заболевания повышается температура, появляется слабость, озноб, сухой кашель, боль в мышцах, головная боль, расстройство желудка. Количество и степень проявления этих симптомов зависит от общего физического состояния человека и работы иммунной системы.
При тяжелой форме у инфицированных людей начинаются проблемы с дыханием, им не хватает воздуха. - 2-й – 5-й день: при легкой форме симптомы сохраняются, но постепенно ослабевают. Температура сбивается жаропонижающими средствами.
- 6-й – 14-й день: при легкой форме общее состояние больного улучшается, некоторые симптомы (кашель, заложенный нос, усталость) могут оставаться. Но, инфицированный уже близок к выздоровлению. При тяжелой форме жаропонижающие препараты почти не сбивают температуру.
ДНК против COVID-19
Одну из версий выдвинула американская компания потребительской геномики 23andMe. Ее сотрудники решили объяснить различную реакцию пациентов на вирус COVID-19.
Специалисты компании раньше проводили исследования по разным инфекционным патологиям с целью выяснения влияния генетики. Были сделаны выводы, что некоторые варианты генов помогают не заболеть ВИЧ (мутация генов CCR5), а некоторые способствуют заражению.
Эти выводы требуют подтверждения и дополнительного исследования, но такие данные надо принимать во внимание. Они помогут больше узнать о биологических особенностях COVID-19
«Думал, что поправился, но оказалось, что это только начало»
Многие ковид-пациенты предупреждают о ложном чувстве «выздоровления», которое сбивает с толку и может обернуться новым ухудшением.
Людмила, Старый Оскол: «У меня пришел последний отрицательный анализ. Но до сих пор шатает конкретно. Вчера день был идеальный, думала всё, отпустило! Ура! Сегодня утром еле встала с кровати. Это кошмар. Надо посетить невролога, а где силы взять, не знаю. Я очень устала от этого состояния».
Ирина из Владимира: «У меня были только потеря обоняния, легкое покашливание и температура 37. КТ делала на 14 день, чисто! На третьей неделе, когда я подумала, что выздоровела, резко стало плохо после сна. Видимо, произошло острое нарушение кровообращения. По МРТ головного мозга показало ишемическую атаку».
Серж из Томской области: «Зараза протекает у каждого по-разному, я походу на 2 круг пошел. Думал, всё, переболел, а хрен там, зараза прицепилась, кашель сегодня задолбал. Болею уже второй месяц, че за хрень…»
Подобное состояние испытал и заболевший ковидом корреспондент «Российской газеты» в Краснодаре Юрий Гень:
«На седьмой день я думал, что поправился. Однако оказалось, что это только начало
Призываю читателей обратить на это внимание – первая неделя болезни лишь подводит к пику, а не наоборот, как мы привыкли»
«Проснувшись утром и с удивлением ощущая себя совершенно здоровым, отправился на кухню выпить кофе… и с изумлением обнаружил, что не чувствую его аромата. Через три дня пришли результаты теста на коронавирус. И они оказались положительными. Но к тому времени состояние внезапно настолько ухудшилось, что пришлось вызывать “скорую”», — пишет Юрий.
Диагностика и лечение
Диагностика коронавирусной инфекции представляет определенные трудности. Это связано с отсутствием специфического симптомокомплекса.
Специалисты применяют следующие лабораторные диагностические методы:
- Серология — постановка реакции связывания комплимента, реакции нейтрализации, реакции непрямой гемагглютинации, иммуноферментный анализ.
- ПЦР.
При появлении симптомов коронавирусной инфекции необходимо обратиться к врачу. К лечению детей следует относиться с особой серьезностью.
Режим и диета
Питание больных коронавирусной инфекцией легкое. Обычно назначают витаминизированную молочно-растительную диету. Следует исключить из рациона трудно перевариваемые продукты: колбасы, копчености, жирные и жареные блюда. Взрослым рекомендуют ограничиться употреблением фруктовых соков и пюре.
Обильное питье поможет справиться с ОРВИ. Больным следует много и часто пить компот из сухофруктов, чай из малины, травяные сборы.
Необходимо поддерживать свежесть и прохладу в помещении и соблюдать постельный режим. Регулярная влажная уборка и проветривание комнаты крайне необходимы при проявлении респираторной инфекции. Если болезнь переносить «на ногах», могут развиться тяжелые осложнения – заболевания внутренних органов и систем.
Медикаментозное лечение
- Противовирусные и иммуномоделирующие препараты – «Ремантадин», «Рибавирин», препараты интерферона – «Гриппферон», «Виферон», иммуностимуляторы – «Амиксин», «Амизон», «Циклоферон», «Деринат», комбинированное средство – «Арбидол».
- Антибиотики при присоединении бактериальной флоры – «Левофлоксацин», «Цефтриаксон».
- Жаропонижающие средства – «Парацетамол», «Ибупрофен», «Аспирин». Нестероидные противовоспалительные препараты не только снижают температуру тела, но и уменьшают боль.
- Комбинированные препараты, избавляющие больных от неприятных симптомов – «Антигриппин», «Колдрекс», «Ринза».
- Антигистаминные средства устраняют отечность слизистых, улучшают носовое дыхание – «Димедрол», «Супрастин», «Тавегил», «Лоратадин», «Зиртек», «Зодак».
- Сосудосуживающие капли в нос уменьшают отечность слизистой и снимают заложенность – «Тизин», «Ксилометазолин», «Виброцил».
- От боли в горле помогают полоскания дезрастворами, антисептические спреи – «Гексорал», «Биопарокс», пастилки и рассасывающие таблетки – «Стрепсилс», «Фарингосепт», леденцы «Доктор Мом».
- Противокашлевые препараты снижают вязкость мокроты и выводят ее из организма – «АЦЦ», «Мукалтин», «Амброксол», «Бромгексил».
- Витаминно-минеральные комплексы.
- Ингаляционное введение оксида азота и сурфактанта.
Все медикаменты, предназначенные для лечения коронавирусной инфекции, должныуничтожать только вирусы и не оказывать негативного влияния на органы и системы организма. Лекарственные препараты обязаны быть эффективными и быстро побеждать болезнь. Они должны избавлять больных от неприятных симптомов.
Физиотерапевтические процедуры, назначаемые больным после стихания обострения: УВЧ-терапия, электрофорез, кварц.
Народные средства
Для лечения коронавирусной инфекции часто используют различные средства народной медицины: отвары ягод, настои лекарственных трав, эфирные масла, спиртовые настойки.
- Тепловые процедуры очень эффективны при простуде: они заставляют организм пропотеть и избавиться от вирусов. Обычно делают горячие ножные ванны. Они улучшают кровообращение в ногах, воздействуют на нервные окончания стоп и прогревают организм.
- Компрессы.
- Растирания кожи.
- Ингаляции способствует увлажнению кашля и облегчению дыхания. Обычно делают в домашних условиях содовые ингаляции, над картофельным паром, с эфирными маслами.
- Внутрь полезно принимать теплое молоко с медом, отвары лекарственных трав — шалфея, чабреца, зверобоя, ромашковый чай, употреблять в пищу цитрусовые, лук, чеснок, шиповник.
Профилактические мероприятия включают: изоляцию больных, проведение карантинных мероприятий, текущую и заключительную дезинфекцию, ношение марлевых масок, профилактический прием «Рибавирина» или «Интерферона».
Лечение
Лечить коронавирус, протекающий в легкой форме, можно без медикаментов. Чаще всего достаточно обильного питья и соблюдения постельного или полупостельного режима. Но если температура повышается до 38.5°, принимают Парацетамол и препараты на его основе, Ибупрофен или Нимесил.
Жаропонижающие лекарства можно пить также при плохой переносимости лихорадки, когда температурные значения более низкие. Принимать их целесообразно при сильной головной боли, высоком кровяном давлении, неприятных ощущениях за грудиной и нарушении сердечного ритма.
Медикаментозная терапия коронавируса может включать:
- капли, мазь или спрей с интерфероном – Гриппферон, Генферон;
- Хлоргексидин, Мирамистин для полоскания горла;
- Амброгоксол от кашля;
- сосудосуживающие капли и спреи для носа – Галазолин, Нафтизин, Отривин и др.
Хороший эффект дают щелочные ингаляции с содой и промывание носоглотки солевым раствором. Для ингаляций берется столовая ложка соды на пол-литра горячей воды, дышать лечебным паром следует в течение 10 минут. Процедуры можно проводить с помощью ингалятора или небулайзера. Для промывания носовых ходов готовят раствор из расчета 1 ст. л. соли (поваренной или морской) на литр воды.
 Ингаляции удобно делать с помощью специальных приборов, но лечебный эффект будет и от простого вдыхания паров от содовой воды, налитой в кастрюлю или чайник
Ингаляции удобно делать с помощью специальных приборов, но лечебный эффект будет и от простого вдыхания паров от содовой воды, налитой в кастрюлю или чайник
Врачи советуют больным придерживаться принципов здорового питания и употреблять в пищу достаточное количество белков, овощей и фруктов в свежем, вареном и запеченном виде. Полезно есть курицу, рыбу, молочные и кисломолочные продукты. Пить можно простую чистую и минеральную воду, травяные чаи, морсы, компоты, кисели. Приветствуется добавление в чай и другие напитки лимона, имбиря, малины и меда.
Ожидаемые отклонения
- Изменения в виде лейкопении (падении лейкоцитов < 4* 10^9/л) присутствуют у трети больных.
- Лимфопения (лимфоциты <19%) отмечается у 83% пациентов. Она связана с иммунодефицитом, развивающимся при тяжелой вирусной инфекции.
- Характерно умеренное падение тромбоцитов (100-170 *10^9/л). Оно обусловлено иммунной реакцией организма против вирусных антигенов, связывающихся с поверхностью тромбоцитов. Это может приводить к повышенной кровоточивости, образованию кожных кровоизлияний в виде синяков, кровотечениям. У умерших от COVID на фоне тяжелого или крайне тяжелого течения болезни отмечался более выраженный дефицит тромбоцитов (ДВС-синдроме).
-
Гематокрит (отношение клеток крови к количеству плазмы) может расти с учетом потерь жидкости при лихорадке, одышке, рвоте и поносе. При инфузионной терапии или регидратации показатель должен поддерживаться не ниже, чем 0,35/л. Норма гематокрита:
- мужчины – 40-48% (0,4-0,48);
- женщины – 36-42% (0,36-0,42).
Сердце и сосуды
может развиваться не только на пике инфекционного процесса, но и после угасания основных симптомов болезни. Его природа — аутоиммунный процесс в миокарде. На фоне субфебрилитета или нормальной температуры. Подозрение может вызывать ноющая, давящая или приступообразная боль в левой части груди. Также характерны учащение пульса или его перебои, сильная слабость и утомляемость, одышка при физической нагрузке или в покое, синюшность кожи, понижение АД, отеки на ногах, в области лица, на передней брюшной стенке. Также описаны случаи развития миокардиопатии.
Тромбообразование
характерный для коронавируса процесс, который может продолжаться даже после выздоровления. Также могут отрываться ранее образовавшиеся тромбы. Их миграция в коронарные сосуды приводит к ОКС, в сосуды мозга — к ишемическому инсульту.
Острый коронарный синдром (нестабильная стенокардия или инфаркт миокарда)
болевой приступ в груди длительностью более 20 минут. Болит грудная клетка за грудиной или в области сердца сжимающей острой болью. Она может возникнуть при физической нагрузке или в покое, отдавать в левую руку, несколько пальцев, нижнюю челюсть. Может болеть спина между лопатками. Дополнительно беспокоят бледность, потливость, страх смерти, может наблюдаться утрата сознания. Требуется вызов СП. Так как исходно уровень основного маркера повреждения миокарда, тропонин, при коронавирусной инфекции выше нормы, помимо тропонинового теста следует определять уровни миоглобина и креатинфосфокиназы, выполнять пациентам ЭКГ-мониторирование, определять уровни С-реактивного белка СРБ, прокальцитонина, натрий-уретического пептида. Перед восстановлением проходимости коронарного сосуда или шунтированием требуется коронароангиография.
Транзиторная ишемическая атака или острое нарушение мозгового кровообращения
преходящие или стойкие общемозговые и очаговые симптомы. Головная боль, тошнота и рвота дополняются расстройствами сознания (от легкой оглушенности до комы). Очаговые симптомы зависят от расположения очага ишемии.
Вертебробазилярный бассейн
может давать шаткость походки, двоение в глазах, дефекты зрительных полей, расстройства речи, невозможность удерживать тело в вертикальном положении, расстройства слуха, косоглазие, нарушения глотания в сочетании со слабостью в руке и ноге на противоположной от тромбоза стороне.
Инсульт
в бассейне сонных артерий угнетает мышечную силу конечностей на одной стороне тела. Это может дополняться поражением лицевого нерва на противоположной стороне (опущение угла рта, сглаживание носогубной складки, невозможностью зажмурить глаз). Могут наблюдаться расстройства речи, утрата навыков, снижение критики. После инсульта длительно остаются разные двигательные и чувствительные расстройства.
Тромбэмболия легочной артерии (ТЭЛА) или ее ветвей
сосудистая катастрофа, которой может осложниться ковид. Для нее типичны острые сильные боли за грудиной, ощущение удушья, синюшность лица и шеи, учащенный поверхностный пульс, падение АД и утрата сознания. При поражении мелких ветвей болевой синдром менее выражен, угроза жизни меньше. Для диагностики используется СКТ с контрастированием.
Тромбозы вен конечностей
приводят к посинению, болям, нарушению пульсации на тыле стопы. Исходом может стать гангрена конечности. При поражении артерий отмечается побледнение конечностей, расстройство ее питания, что ведет также к отмиранию тканей.
Как начинается заболевание у детей?
В педиатрии преобладают более легкие формы этой инфекции, а более половины детей вовсе переносят ее бессимптомно. Об этом свидетельствуют исследования ученых из лондонского Королевского колледжа, которые изучили клинические проявления коронавируса у маленьких пациентов.

В начале заболевания ребенок проявляет беспокойство, становится плаксивыми, появляются проблемы с засыпанием, младенцы могут отказываться от грудного вскармливания. У заразившихся школьников болезнь чаще всего проявляется повышенной утомляемостью, умеренной или легкой головной болью. Температура повышается у половины обследованных детей. Правда, показатели редко превышают субфебрильные цифры. Другие признаки у детей:
Сама сделала для основания елки симпатичный венок: экономный и простой способ
Катар и Саудовская Аравия проведут летние Азиатские игры 2030 и 2034 годов
Опрос показал, сколько из бюджета выделят россияне на празднование Нового года
- отсутствие аппетита;
- боли в горле;
- тошнота;
- сыпь на коже, вызывающая зуд;
- боли в области живота;
- жидкий стул.
Следует отметить, что у взрослых расстройства пищеварения наблюдаются гораздо реже, преимущественно при среднетяжелой стадии заболевания.

Одышка
Одышка, в принципе, не должна быть в этом списке — она крайне редко возникает с первых дней болезни. Но упомянуть ее нужно, потому что именно одышка, дыхательная недостаточность, — сигналы главной угрозы коронавируса, атаки на дыхательную систему. А одышка с первых дней болезни — это возможный признак крайне тяжелого течения. Поэтому, согласно рекомендации главы Роспотребнадзора Анны Поповой:
«Затрудненность дыхания — если вы ее чувствуете, нужно немедленно вызывать врача домой и не идти в поликлинику. Смотрите на свои ощущения. Чувство стесненности, затрудненности дыхания, когда трудно вдохнуть или трудно выдохнуть — это основание, чтобы срочно озаботиться состоянием своего здоровья».