Лечение коронавируса аппаратом ивл
Содержание:
- Средства индивидуальной защиты (СИЗ)
- Какой аппарат ИВЛ нужен при коронавирусе
- Кому требуется ИВЛ при коронавирусе
- Как делается ИВЛ?
- Особые условия
- Как определяют, что в крови недостаточно кислорода?
- Когда нужно использовать аппарат ИВЛ?
- Какой аппарат ИВЛ используют при коронавирусе
- Что происходит, если ИВЛ не помогает?
- Лечение пневмонии
- Поддерживающая терапия при COVID-19 в ОРИТ
- Команда
- Что дают сопутствующие болезни и осложнения
- Что чувствуют пациенты, подключенные к ИВЛ – правдивые истории прямиком из больничных стен
- Когда будет готова вакцина против коронавируса?
Средства индивидуальной защиты (СИЗ)
Протокол «приятель»: в идеале все сотрудники перед входом в комнату должны надевать и снимать СИЗ под индивидуальным руководством специально подготовленного и назначенного сотрудника, выступающего в качестве «наблюдателя»
Это может помочь защитить сотрудников, сосредоточенных на выполнении конкретных задач, от нарушений норм использования СИЗ и одновременно снизить уровень стресса, который испытывает каждый член интубационной бригады.
СИЗ для руководителя группы, которому может понадобиться выполнить eFONA, интубирующего анестезиолога и ассистента по дыхательным путям:— одноразовый непроницаемый защитный костюм, шапка, маска N95 (предпочтения отдавать защитной лицевой маске, нежели средствам для защиты глаз, рассмотреть возможность использования двух пар перчаток);— наружные перчатки (если они используются) следует осторожно снять после проведения манипуляций по восстановлению проходимости дыхательных путей;— подобные СИЗ следует также использовать для репозиции/замены эндотрахеальной трубки, бронхоскопии и чрескожной дилатационной трахеостомии.
СИЗ для других членов команды: защитный костюм, перчатки, маска для лица N95, защита для глаз.
Инфекционный контроль и безопасность персонала должны оставаться главным приоритетом. Необходимо внимательно следить за поддержанием гигиены рук.
Необходимо соблюдать указания больницы и/или ВОЗ как по надеванию, так и по снятию СИЗ.
Также следует осознать, что снятие средств защиты сопровождается высоким риском передачи вируса медицинским работникам.
Какой аппарат ИВЛ нужен при коронавирусе

Существуют разные модели аппаратов, рассчитанные как на взрослых, так и на детей. Для лечения коронавирусной пневмонии чаще всего используются аппараты, способные производить принудительную вентиляцию целевого объема легких.
Аппараты оснащены специальными масками, возможностью подключения концентраторов кислорода и другого обязательного оборудования для проведения принудительной вентиляции.
Аппараты, используемые для процедуры принудительной вентиляции пациентов с раком легких и другими сложными заболеваниями дыхательной системы, широко используются врачами и для лечения заразившихся коронавирусом.
Кому требуется ИВЛ при коронавирусе
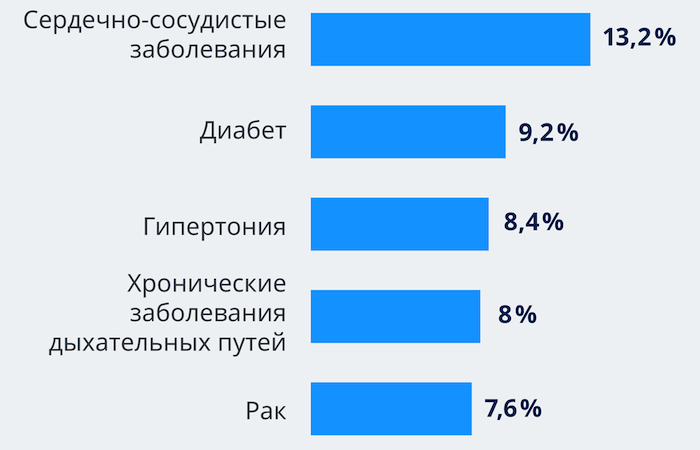
Всемирной организацией здравоохранения введены рекомендации по применения прибора вентиляции для лечения пациентов, находящихся на тяжелой стадии заболевания. Такие симптомы, как одышка, частота дыхания (более 30 циклов в минуту), повышенный показатель инфильтратов в легких (более 50%) становятся причиной лечения с помощью аппаратов ИВЛ.
В таких случаях речь идет о некоторых особенностях подключения к аппарату. В трахею пациента не вводится трубок и прочего оборудования, ограничиваются тем, что на нос и рот надевается маска. При повышенном риске развития ОРДС и пневмонии такой способ не работает и заменяется на интубацию трахеи.
В группе риска заболеваемости новым коронавирусом находятся некоторые категории:
- люди старше 60-ти лет;
- пациенты с хроническими заболеваниями сердечно-сосудистой системы;
- больные диабетом;
- курильщики.
Каждая из категорий пациентов обладает ослабленными легкими, поэтому ИВЛ – не панацея, но надежда.
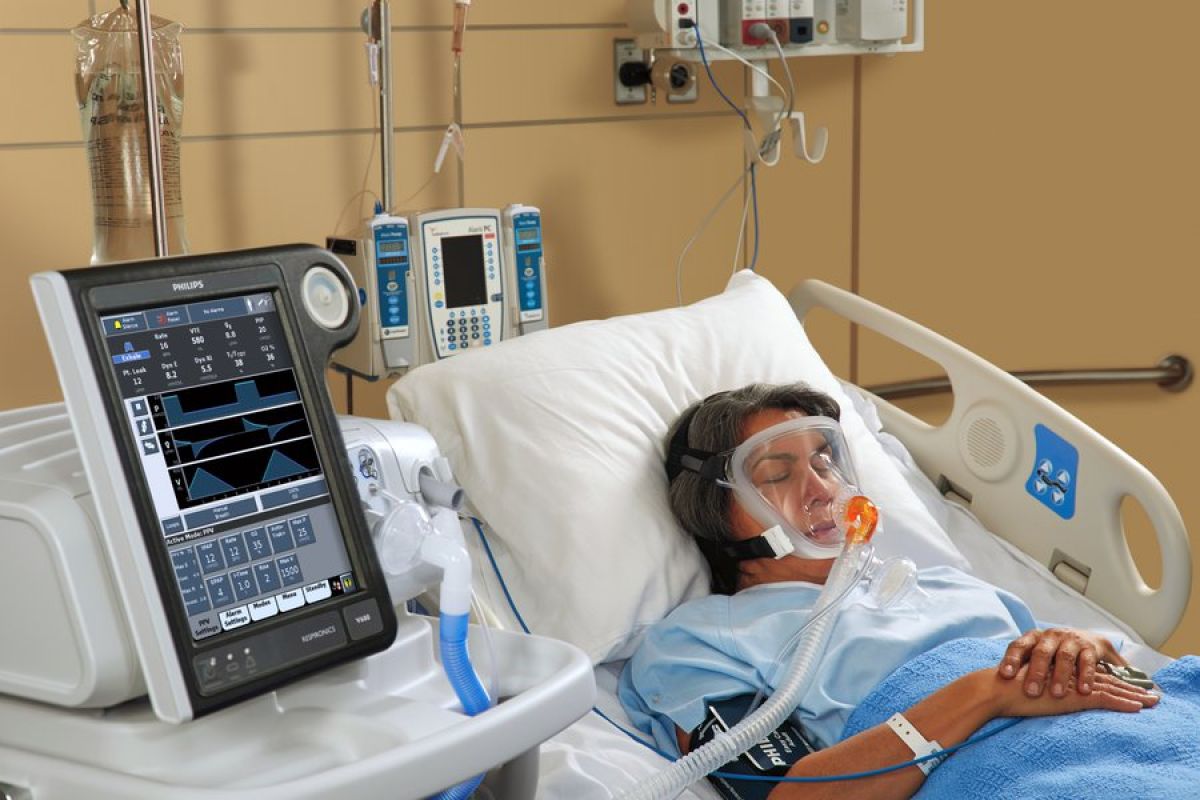
Как делается ИВЛ?
В горло (трахею) под контролем ларингоскопа вводится пластиковая эндотрахеальная трубка, размер которой зависит от физических параметров пациента. На ее конце расположена манжетка, которая после введения раздувается и герметизирует дыхательные пути, чтобы не было затекания слюны и другой жидкости. После этого к эндотрахеальной трубке подключают респираторный контур, через который аппарат подает увлажненную воздушно-кислородную смесь. Это позволяет значительно увеличить концентрацию кислорода и снять нагрузку с пациента в осуществлении процесса дыхания.
Процедура некомфортная, поэтому пациент вводится в медикаментозный сон при помощи седативных лекарственных средств. Это не наркоз и не кома, больше похоже на сон.
Человек может находиться в таком состоянии от нескольких дней до нескольких недель в зависимости от тяжести пневмонии и общего состояния здоровья. В этот период еда поступает пациенту через зонд. Можно вводить питание и внутривенно, однако доказано, что при пневмонии лучше кормить через естественные пути — желудочно-кишечный тракт. Используется специализированное сбалансированное питание, разработанное для реанимационных отделений. Но если родные принесут бульон и другую домашнюю еду, ее также введут через зонд.
Глаза пациента закрыты стерильными салфетками. Так мы защищаем их от пересыхания. Иногда руки пациента фиксируются к кровати мягкими манжетами, чтобы в случае неожиданного пробуждения он не выдернул трубки и не навредил себе.
Каждые два часа пациента поворачивают на правый, левый бок, спину, чтобы не образовались пролежни, а также на живот — для лучшего газообмена в легких.
Врачи постоянно видят содержание кислорода в крови на мониторе и могут корректировать работу аппарата ИВЛ. Вначале он полностью замещает дыхание пациента, а затем помогает дышать. Когда мы видим, что наступает улучшение, начинаем будить пациента и учить его дышать самостоятельно. К критериям улучшения относятся исчезновение симптомов заболевания, которое вызвало необходимость в ИВЛ. В случае с тяжелыми пневмониями это снижение температуры, признаков общего воспаления, улучшение лабораторных показателей, данных рентгенографии легких (хотя при вирусных пневмониях улучшение картины на рентген-снимках может сразу не наступать).
Время, когда пациент начинает приходить в себя, самое важное для контакта. Многие люди не помнят, что с ними произошло
Просыпаясь в реанимации, не понимают, где они находятся, что с ними происходит. Вокруг чужие лица. Сейчас эти лица еще и скрыты под масками и очками. И медицинскому персоналу надо мягко все объяснить, поговорить с человеком. Некоторые пациенты в дальнейшем могут испытывать ПИТ-синдром (последствия интенсивной терапии): тревожность, депрессию.
Научить заново дышать пациента, который перенес острый респираторный дистресс-синдром, непросто. На это уходят дни, недели. Особенно трудно перевести на самостоятельное дыхание пожилых людей и пациентов с сопутствующей тяжелой хронической патологией. Это сложная командная работа с обязательным участием реабилитолога.
Особые условия
Уход в отделении интенсивной терапии после интубации.
- Во время проведения респираторной поддержки при использовании увлажнителя необходимо помнить о том, что вирусный фильтр, установленный еще во время интубации, становится влажным и непригодным для выполнения возложенной на него задачи.
- В «сухом» контуре можно оставить комбинированный тепловлагообменный и вирусный фильтр, но это также означает, что при необходимости использования небулайзера придется разобщить дыхательный контур.
- Если вирусный фильтр был удален, то аппарат ИВЛ следует поставить в режим ожидания для сведения к минимуму риска аэрозолизации помещения. Следует внимательно следить за тем, чтобы респираторная поддержка была возобновлена после повторного подключения контура.
Как определяют, что в крови недостаточно кислорода?
Нехватку кислорода в крови можно легко определить с помощью специального датчика – пульсоксимера. Это устройство напоминает прищепку. Его прикрепляют к пальцу человека или мочке уха. Прибор с помощью светодиодов излучает свет с различной длиной волны. Принцип определения нехватки кислорода основан на способности гемоглобина улавливать световые волны определенной длины.
Но, как определить обычному человеку, например, заболевшему коронавирусом, что его дыхательная система работает плохо? О недостатке кислорода могут свидетельствовать следующие признаки:
- вялость, сонливость;
- головокружение, головная боль;
- бледность кожи;
- частое глубокое дыхание;
- астения (нервно-психологическая слабость).
Важно знать, что гипоксия (недостаток кислорода в крови) может быть хронической – длиться годами или острой (наблюдаться в течение нескольких часов). Но, особо опасная форма гипоксии – молниеносная
Развивается очень быстро, буквально за несколько минут.
Когда нужно использовать аппарат ИВЛ?
Аппарат искусственной вентиляции легких — вещь серьезная, поэтому использовать его без весомых на то причин не получится. Он применяется только тогда, когда человек находится в определенном состоянии. К примеру, это может быть нарушение дыхания, которое развилось в острой форме, либо патологический сбой ритма дыхания. Невозможность самостоятельно дышать — также показание для использования аппарата ИВЛ. А вот к относительным показаниям для применения устройства относят учащенное дыхание (более 40 ударов в минуту), которое не связано с перегреванием тела, то есть гипертермией, или гиповолемией — нарушением циркуляции крови.
Другими словами, использование аппарата — экстренная помощь для человека, когда других способов спасти ему жизнь уже нет. Эта крайняя мера, помимо положительного эффекта, может доставить пациенту и массу неприятностей. Осложнения, которые можно заработать от устройства, условно разделяют на две группы:
- ранние. Они развиваются в первые же часы после подключения человека к аппарату ИВЛ;
- поздние — проявляются в течение нескольких дней или недель.
Некоторые пациенты сталкиваются с проблемой в гемодинамике — у них уменьшается объем крови. Причина проста: во время работы аппарат воздействует на давление и отток-приток крови. Обычно это состояние пациента не требует серьезного вмешательства и коррекции.
pixabay.com
Если у человека есть легочные патологии, например, пневмосклероз, то аппарат может нанести баротравму — повреждение органов из-за разницы давлений. К числу поздних осложнений также относятся последствия интубации в виде затрудненного самостоятельного дыхания или появления синуситов, воспалений. Отдельно можно выделить трахеобронхит, который возникает чаще всего на второй и третий день, реже — на четвертый-пятый. Он проявляется в ощущении инородного тела внутри дыхательной системы, может вызывать боль и чувство распирания. Вместе с этим увеличивается количество мокроты.
Людям, которые считают аппарат ИВЛ панацеей от всех болезней, следует разобраться, как происходит отключение человека от устройства. Делается это не за один момент. Поддержка легких пациента прекращается постепенно. А для этого медикам нужно убедиться, что все показатели приходят в норму и ситуация находится под контролем. Устройство отключают, когда отсутствуют признаки сердечной недостаточности, пропадает или идет на убыль сепсис.
Какой аппарат ИВЛ используют при коронавирусе
Аппараты для искусственной вентиляции делятся на 2 типа:
- неинвазивные — представляют собой маску с плотным прилеганием, которая надевается на лицо больного и подает к его легким кислород;
- инвазивные — для больного, чаще всего пребывающего без сознания, проводят интубацию, вставляют трубку в трахею, подключают стационарный аппарат искусственной вентиляции.
Инвазивный или неинвазивный аппарат ИВЛ от коронавируса применяют в зависимости от тяжести течения недуга. Использовать вентиляцию через маску получается, когда человек страдает от легкой, не создающей критического состояния одышки. Если пневмония приняла угрожающие формы, эффект приносит только инвазивное устройство.
Поможет ли домашний аппарат ИВЛ при коронавирусе
Одна из главных опасностей COVID 19 — это быстрое распространение, способное привести к краху систему здравоохранения. Если противодействия эпидемии не оказывают, то число пострадавших стремительно растет. Аппаратов для вентиляции легких начинает не хватать, умирают даже те, кто мог бы поправиться благодаря своевременной интубации.
На фоне этого многие задумываются о покупке домашнего аппарата ИВЛ в России от коронавируса. Но врачи относятся к идее скептически и приводят несколько аргументов против:
- Устройства для искусственного поддержания работы легких стоят дорого. Большинство людей могут приобрести для дома только прибор неинвазивного типа, но если коронавирусная пневмония приведет к резкому ухудшению состояния, толку от него не будет.
- Даже если купить стационарный аппарат ИВЛ, применяемый при коронавирусе, никакой пользы дома он не принесет. Для проведения искусственной вентиляции требуется не только сам прибор, а еще реанимационная койка. Это целый комплекс дорогостоящего оборудования для поддержания жизненных функций пациента.
- На реанимационную койку больные с COVID 19 попадают обычно в крайне тяжелом состоянии без сознания. Воспользоваться медицинским оборудованием самостоятельно не удастся, чтобы оно спасло жизнь при осложнениях, понадобится нанять личную бригаду медиков-реаниматологов.
Создать мобильную реанимацию можно даже в самолете, но ее функциональность всегда уступит стационару
Врачи отмечают, что мобильные реанимации на круизных лайнерах и в медицинских самолетах рассчитаны на использование в течение 12-14 часов, даже при самом качественном инновационном оборудовании.
Что происходит, если ИВЛ не помогает?
За работой аппарата и состоянием больного следит медицинский персонал. В России, как правило, одна медсестра на двух-четырех пациентов и один врач на пять-шесть человек, в зависимости от загрузки реанимационного отделения. Специалисты определяют объемы подаваемого воздуха, процент содержания кислорода в нем и другие параметры. Настройки зависят от причины, по которой пациент оказался на ИВЛ. Они будут разными для больных с хроническими заболеваниями легких, мозговой травмой, сердечным приступом или коронавирусной инфекцией.
Реанимационное отделение больницы № 15 им. Филатова, Москва. РИА Новости/Кирилл Каллиников
Если ИВЛ не помогает, пациента подключают к прибору для экстракорпоральной оксигенации (ЭКМО). Он включает насос, который перекачивает кровь из сосудов человека в оксигенатор (газообменное устройство) и обратно, помогая насытить ее кислородом.
«При остром поражении легких остается мало альвеол, которые могут осуществлять газообмен. Если их перенапрячь, они тоже повредятся. Поэтому больного подключают на ЭКМО. Аппарат обеспечивает выведение углекислоты и дает легким отдохнуть и восстановиться», — рассказывает Сергей Царенко.
По словам эксперта, в случае коронавирусной инфекции методика применяется редко. Доля пациентов с COVID-19, которых подключают к ЭКМО, пока составляет менее доли процента.
Если у пациента остановилось сердце, ему проводят сердечно-легочную реанимацию. Она предполагает, помимо искусственного дыхания, непрямой массаж сердца. На это у докторов есть две минуты. Через три минуты кора головного мозга начинает разрушаться. Это происходит из-за отсутствия притока крови и кислородного голодания. После постепенно нарушается работа и других отделов мозга.
Повреждения могут привести к потере памяти (амнезии), мышечного контроля, нарушению речи, изменению личности, дезориентации во времени и пространстве. Чем дольше мозг находится без кислорода, тем сильнее и необратимее последствия. К десяти минутам кислородного голодания шансы на выживаемость больного минимальны.
Лечение пневмонии
Главное проявление респираторного дистресс-синдрома — падение уровня кислорода в артериальной крови в результате нарушения его транспорта из просвета альвеол в легочные капилляры. Чаще всего такое осложнение вызывают вирусы гриппа А, респираторный синцитиальный вирус (РС-вирус), вирусы парагриппа, риновирус и коронавирусы, включая COVID-19.
Лечение в этом случае поддерживающее и обычно включает в себя кислородную терапию. У пациентов с пневмониями уровень кислорода в крови мы контролируем с помощью специального прибора — пульсоксиметра. Это процедура простая и безболезненная. Медсестра или доктор надевают пациенту на палец специальный датчик — и через несколько секунд на дисплее появляется процентное содержание кислорода в крови. Если уровень кислорода более 95% — все хорошо. Если ниже, врач будет разбираться, в чем причина. Если уровень кислорода менее 92%, требуется так называемая оксигенотерапия (кислородотерапия) — дополнительная подача кислорода.
Поддерживающая терапия при COVID-19 в ОРИТ
В отделении реанимации и интенсивной терапии взрослым пациентам с COVID-19 назначают поддерживающую инфузионную терапию и гемодинамическую поддержку, для проведения которых ESICM дает следующие рекомендации:
- Больным с коронавирусной инфекцией и шоком следует измерять динамические параметры (температура, время наполнения капилляров, анализ лактата в крови (сыворотки) для сравнения со статическими показателями, чтобы оценить ответ на инфузионную терапию)
- Пациентам с COVID-19 и шоком для неотложной ресусцитации предпочтение отдается консервативной стратегии инфузионной терапии, а не либеральной стратегии
- Больным с короновирусной инфекцией и шоком при необходимости проведения неотложной ресусцитации рекомендуется применять кристаллоиды, а не коллоиды.
- При коронавирусной инфекции и шоке для неотложной ресусцитации следует отдавать предпочтение сбалансированным / буферизированным кристаллоидам, а не несбалансированным кристаллоидам
- При коронавирусной инфекции и шоке для неотложной ресусцитации НЕ РЕКОМЕНДУЕТСЯ использовать гидроксиэтилкрахмал
- При COVID-19 и шоке для неотложной ресусцитации НЕ РЕКОМЕНДУЕТСЯ использовать декстран
- При COVID-19 и шоке для начальной ресусцитации ПРОТИВОПОКАЗАНО использовать альбумин
- При коронавирусной инфекции и шоке в качестве вазопрессора первой линии рекомендуется отдавать преимущество норадреналину
- Если норадреналин недоступен, в качестве вазопрессора первой линии рекомендуется применять адреналин или антидиуретический гормон (вазопрессин)
- При коронавирусной инфекции и шоке НЕ РЕКОМЕНДУЕТСЯ назначать дофамин при условии наличия норадреналина, адреналина или вазопрессина
- При коронавирусной инфекции и шоке рекомендуется отдавать преимущество использованию вазопрессина в качестве средства второго линии, а не титровать дозу норадреналина, если целевое значение показателя среднего артериального давления не достигается путем применения только норадреналина
- При коронавирусной инфекции и шоке рекомендуется поддерживать уровень среднего артериального давления в пределах 65-70 мм рт ст
- При наличии признаков сердечной дисфункции и персистирующей гипоперфузии у больных с COVID-19 и шоком, несмотря на инфузионную терапию и применение норадреналина, рекомендуется отдавать предпочтение добавлению добутамина, а не повышением дозы норадреналина
- При рефрактерном шоке рекомендуется применять низкие дозы кортикостероидов
Стандартная схема назначения кортикостероидов при септическом шоке: ГИДРОКАРТИЗОН – 200 мг в сутки внутривенной (болюсно или капельно)
Команда
При формировании «интубационной бригады» вам следует:
- ограничить количество участников — в помещении должны находиться только те, кто непосредственно участвует в процессе ведения дыхательных путей;
- вовлекать наиболее опытный персонал;
- рассмотреть вопрос об исключении из состава бригады персонала, подверженного риску заражения. К ним относятся сотрудники старше 60 лет со сниженным иммунитетом, беременные или имеющие серьезные сопутствующие заболевания;
- выделить четко определенные роли.
Мы рекомендуем следующий состав команды (см. рис. 1):
- Интубирующий анестезиолог. Самый опытный/квалифицированный анестезиолог-реаниматолог для выполнения вмешательств на верхних дыхательных путях. Может потребоваться обращение за помощью к другому специалисту (например, к старшему анестезиологу) в вашей больнице.
- Ассистент анестезиолога. Это должен быть также опытный специалист, для быстрого взаимодействия с интубирующим анестезиологом, с целью передачи различного оборудования для оказания респираторной поддержки (своевременное извлечение стилета или бужа, ручная вентиляция мешком по типу Амбу).
- Руководитель команды. Второй опытный анестезиолог-реаниматолог для координации команды, осуществления контроля за лекарственными препаратами, наблюдения и оказания помощи, если требуется проведение «спасительного вмешательства» в экстренных случаях (eFONA — экстренный доступ к передней поверхности шеи).
- Помощник № 1 внутри палаты. Этот член команды является необязательным, в зависимости от наличия персонала и стабильности пациента.
- Помощник № 2 (в зоне строгого режима или сразу за пределами палаты), чтобы передать любое дополнительное оборудование, которое может понадобиться в экстренной ситуации. Этот член команды может также выступать в качестве СИЗ «наблюдателя» (см. ниже).
- Помощник № 3. Чтобы передать оборудование в комнату строгого режима, например, предоперационную, или непосредственно помощнику № 2, если такой комнаты нет.
«Интубационные бригады» в целом могут быть наняты определенными больницами. Подобное решение будет зависеть от числа подтвержденных случаев и кадровых ресурсов. Это может повысить осведомленность персонала, приемлемость и эффективность процессов, связанных с управлением дыхательными путями в группе пациентов с COVID-19, включая надлежащее надевание/снятие СИЗ среди персонала. Доказательств в пользу этой стратегии пока нет
Рисунок 1 | Респираторная поддержка при COVID-19 (скачать)
Что дают сопутствующие болезни и осложнения
Если есть одышка при коронавирусе, как понять, вирусная ли инфекция ее дает?
- При присоединении бактериальной флоры (вирусно-бактериальная пневмония) возможно появление гнойной мокроты, лейкоциты в крови растут выше 10*10 9 г/л, СРБ выше 10 (см. анализ крови при ковиде). Чаще всего тяжелым бактериальным процессам подвержены больные с сахарным диабетом и другими иммунодефицитами.
- У пациентов с уже имеющейся ХОБЛ и предшествующей ковиду одышкой (из-за склероза мелких бронхов) прогрессирование дыхательной недостаточности происходит быстрее. Жесткое дыхание имеется у этих больных постоянно. Им требуется усиление ингаляторной терапии по схеме «обострение ХОБЛ» c тщательным контролем сатурации и (КТ легких при COVID-19).
- У больных с сопутствующей бронхиальной астмой при присоединении ковида одышка из экспираторной (с затрудненным выдохом) становится смешанной (затруднен и вдох, и выдох). Как облегчить дыхание этой группе пациентов? Продолжать стандартную терапию глюкокортикоидами через ингалятор.
- Тромбэмболия легочной артерии или тромбоз ее ветвей обязательно сопровождаются одышкой (>30-40), удушьем, болью за грудиной. Чем крупнее сосуд, тем стремительнее нарастают проявления вплоть до утраты сознания, острой дыхательной недостаточности, смерти. Основным методом, позволяющим отделить ТЭЛА от ковида, остается КТ с контрастированием.
На сегодняшний день собраны статистические данные о том, что часть больных, перенесших вирусно-бактериальные легочные варианты COVID-19, после стационарного этапа лечения сохраняли одышку на протяжении 2 месяцев (см. последствия ковида). Чаще остаточные явления наблюдались у лиц старше 65 лет наряду с сохраняющимися изменениями на КТ в виде фиброза или очагов консолидации (см. также Реальные цифры статистики смертности от ковида).
Что чувствуют пациенты, подключенные к ИВЛ – правдивые истории прямиком из больничных стен
В 2019 году редакция издания «Новая Газета» опубликовала рассказ Юрия Логинова – программиста-разработчика, у которого было диагностировано редкое нейрогенетическое заболевание, из-за которого у человека существенно ослабевают мышцы тела. Врачи назначили ему инвазивное ИВЛ для поддержания работы диафрагмы. Основной дискомфорт вызывала трахеостома – рана очень существенная, а ремешки, за счет которых прикреплялась трубка, натирали и давили на шею. Как рассказал журналистам Юрий, аппарат был подключен к нему на целый год – очень много по меркам врачей. Отвыкать от него Логинову пришлось целый месяц – по его словам, ИВЛ вызывает психологическую зависимость, которую очень сложно перебороть.
Марк, 36-летний житель Лондона, рассказал о своем опыте искусственного вентилирования легких издательству РИА новости. Аппарат подключили после операции на аппендицит, правда, сперва ему пришлось несколько дней пролежать с кислородной маской CPAP, через которую ему было сложно дышать. Как отметил Марк, наибольший дискомфорт вызывала трубка, из-за которой движения были весьма ограничены – садиться или переворачиваться на бок было очень болезненно. Помимо этого, была очень острая ноющая боль в носоглотке. Подключение к ИВЛ длилось 10 дней, а на 13 разрешили выписаться из реанимационного блока.
Когда будет готова вакцина против коронавируса?
Несмотря на повсеместную усталость от ограничительных мер и стремление поскорее вернуться к привычной жизни, изменения – в том числе периодические локдауны – с нами надолго. Это может показаться удивительным, ведь ученые всего мира трудятся над по меньшей мере 135 разными вариантами вакцины против covid-19; в ряде стран, и Россия в их числе, начались испытания на людях; в США и Китае первые клинические испытания на людях прошли успешно.
Казалось бы, вакцина без пяти минут готова, но конец пандемии наступит лишь тогда, когда она будет доступна каждому жителю нашей планеты. А население Земли, если помните, в настоящий момент составляет 7,792,086,333. Человечество, безусловно, одержит победу над вирусом SARS-CoV-2, вызывающим covid-19, но длиться эта борьба будет долго.