Нужны ли нам статины или можно обойтись без их приема
Содержание:
- При каком холестерине надо начинать пить статины?
- Системная роль статинов при коронавирусной болезни
- Прочие средства
- Чем будем лечиться
- Польза и вред для организма
- Чем можно заменить статины?
- Статины от холестерина самые эффективные и безопасные
- Противоположные результаты двух мета-анализов о роли статинов при COVID-19
- Кому принимать безотлагательно
- Кому прием статинов обязателен для продления жизни?
- Некоторые принципы выбора статинов
- Побочные эффекты статинов
- Другие таблетки для снижения холестерина — фибраты
- Когда можно подождать
- Совместимость статинов и алкоголя
- Еще один аргумент о необходимости тщательной оценки вреда и пользы перед назначением статинов пожилым людям
- Самый безопасный статин на сегодняшний день
При каком холестерине надо начинать пить статины?
Многие пациенты интересуются вопросом, при каком уровне холестерина должны назначать статины. Ведь разным пациентам с одинаковым уровнем липопротеидов в крови могут дать различные рекомендации по их нормализации: одному назначат диету, а второму — лекарственные препараты. У медиков на этот счет свое мнение. Для начала нужно вспомнить, какой уровень жировых фракций в крови считается нормальным:
- ОХ: менее 5,2 ммоль/л;
- ЛПНП: менее 3-3,5 ммоль/л;
- ЛПВП: более 1 ммоль/л;
- ТГ: менее 2 ммоль/л.
Именно к таким значениям нужно стремиться, но не у всех людей ввиду индивидуальных особенностей и заболеваний удается поддерживать эти показатели на оптимальном уровне.
Решающим фактором при назначении статинов является не увеличение определенного показателя липидов, а уровень риска развития осложнений. Для расчета этого риска сегодня разработаны различные таблицы и калькуляторы (например, шкала SCORE).
Руководствуясь данным принципом, обязательным назначением статинов является клиническая картина, когда одновременно присутствуют два следующих момента:
- уровень липопротеидов превышает нормальные показателиж;
- риск развития сердечно-сосудистых заболеваний выше 5% за 10 лет.
При этом стоит учитывать и некоторые системные заболевания, которые вносят свои корректировки в нормальную работу липидного обмена. Так, если у больных сахарным диабетом или атеросклерозом общий холестерин выше 4,5 ммоль/л, а липопротеиды низкой плотности — выше 2,5 ммоль/л, то таким пациентам нужно обязательно принимать статины.
Такая практика применяется в отношении больных, у которых при отсутствии изменений уровня холестерина в крови диагностирован высокий риск развития атеросклероза. К таким факторам риска относят возраст, наличие вредных привычек, наследственная предрасположенность и многие другие.
Системная роль статинов при коронавирусной болезни
Прочие средства
Чем будем лечиться
— Как быть кардиологическому больному, если он всё-таки заразился? Надо ли менять базовую терапию?
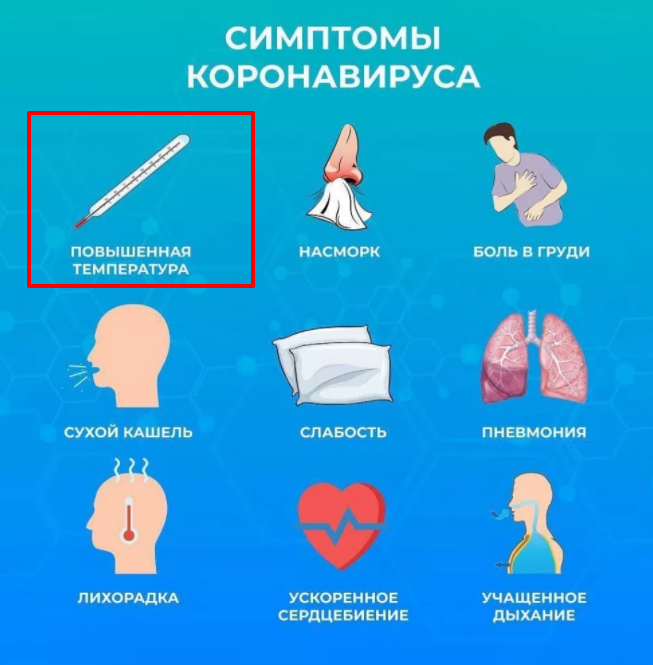
— Заниматься самолечением, отказываться от базовой терапии ни в коем случае нельзя! Надо вызвать врача из поликлиники и выполнять его рекомендации. Но если состояние ухудшилось, появились одышка, чувство нехватки воздуха, боль в грудной клетке, высокая температура, необходимо вызвать скорую помощь. Скорее всего, такому пациенту понадобится госпитализация.
— Появилось ли эффективное лечение от COVID‑19?
— Пока нет специфической противовирусной терапии с доказанным эффектом, но врачи опытным путём определили некоторые препараты, оказавшиеся эффективными. Это прежде всего препараты с мощными противовоспалительными свойствами, ранее применявшиеся при лечении ревматоидного артрита и ряда других заболеваний. Опыт нашего центра показал, что они весьма эффективны. Обнадёживающие результаты даёт использование интерферонов. Конечно, лечение носит комплексный характер и включает в себя антибиотики, симптоматическую терапию. Однако наличие сердечно-сосудистых заболеваний ограничивает назначение препаратов, поскольку некоторые из них могут вызвать нарушения сердечного ритма, усугубить сердечную патологию. Важную роль играют разные виды кислородной поддержки, в том числе СИПАП-терапия, дыхательная гимнастика. В тяжёлых случаях приходится прибегать к использованию ИВЛ.
— Вы сказали, что при COVID‑19 могут повреждаться сосуды и возникать мелкие кровоизлияния. Значит ли это, что надо принимать антикоагулянты?
— Очень важный вопрос. Антикоагулянты мы обязательно назначаем всем пациентам со среднетяжёлым и тяжёлым течением COVID‑19. Их приём действительно уменьшает риск развития тромбоэмболических осложнений, который у пациентов с COVID‑19 существенно повышен. В стационаре препаратами выбора являются прямые антикоагулянты.
— Как ваши коллеги переживали эпидемию?
— Трудно передать, насколько тяжело пришлось врачам и другим медицинским работникам на пике эпидемии, как высока была их психологическая нагрузка. Для них тогдашняя ситуация была сопряжена с угрозой жизни. Но так уж устроены медики — они спасают жизнь другим, рискуя своей.
Польза и вред для организма
Статины считаются очень эффективными относительно безопасными препаратами. Их влияние на организм изучено гораздо полнее, чем других лекарств. Пользу, которую статины оказывают сложно переоценить.
Как все лекарственные средства, препараты этой группы оказывают неблагоприятное действие на организм. Действительно ли таблетки так опасны для человека и его здоровья? Вред от статинов проявляется побочными эффектами, которые могут возникать во время терапии или через некоторое время после её прекращения.
Клинические исследования последнего поколения препаратов показали, что вероятность возникновения нежелательных эффектов низкая, зависит от дозы, а также длительности курса лечения.
Печень и почки
Статины для печени не представляют опасности, если она здорова. При наличии у пациента печёночных заболеваний, особенно в острой фазе, приём препаратов противопоказан. Медикаменты не оказывают выраженного влияния на печень, но при их приёме может наблюдаться незначительное нарушение её функций. Возможно повышение активности ферментов в несколько раз, а также изменение показателей биохимического анализа крови (увеличение уровня билирубина за счёт его прямой фракции, высокие показатели тимоловой пробы). Чтобы защитить печень при приёме розувастатина, ловастатина и других представителей этой группы лекарств, врачи назначают параллельный приём гепатопротекторов. Это препараты, щадящие печень и способствующие быстрому восстановлению её функций.
Нервная система
При терапии статинами возможны неблагоприятные реакции со стороны нервной системы. Если регулярно употреблять таблетки этой группы, могут возникать периодические головные боли, проблемы со сном, нарушение координации движений, снижение эмоционального фона, ухудшение когнитивной функции, парестезии. Нежелательные эффекты возникают нечасто. Как правило, они появляются, если пациент начинает бесконтрольно увеличивать дозу лекарства.
Мышцы, суставы и кости
Нарушение режима дозирования препаратов приводит к возникновению побочных реакций со стороны опорно-двигательного аппарата. Обычно это проявляется слабостью поперечно-полосатой мускулатуры, миалгией. Это связано с разрушением мышечных волокон. В результате развивается миозит.
В тяжелых случаях возможно развитие рабдомиолиза. Это грозное осложнение, для которого характерно отмирание больших участков мышечной ткани. При этом продукты её распада попадают в кровоток, откуда фильтруются почками. Крупные молекулы белка нарушают проницаемость почечных мембран. Результатом этих процессов становится острая почечная недостаточность. Лицам, страдающим заболеваниями поперечно-полосатой мускулатуры, рекомендуется сдавать анализ на уровень фермента креатинфосфокиназы. При его повышении терапия статинами противопоказана.
Чем можно заменить статины?
Статины от холестерина самые эффективные и безопасные
Противоположные результаты двух мета-анализов о роли статинов при COVID-19
Кому принимать безотлагательно
Существуют шкала рисков сердечно-сосудистых заболеваний. В ней следующие критерии: пол, возраст, уровень систолического артериального давления, вредные привычки (в частности курение). Опираясь на них, кардиолог рассчитывает прогноз осложнений для каждого пациента и принимает решение о назначении индивидуально
Во внимание принимается наличие сопутствующей патологии: сахарный диабет, перенесенный инфаркт либо инсульт, инструментально подтвержденный атеросклероз (например, по УЗДГ сосудов), перенесенные инвазивные вмешательства (коронароангиография, шунтирование). В таких случаях терапия статинами назначается пожизненно под строгим контролем уровням липидов крови
Кому прием статинов обязателен для продления жизни?
Некоторые принципы выбора статинов
Принимать или не принимать статины — индивидуальное решение человека, основанное на рекомендациях врача. И если принято решение о приеме статинов, то выбор препарата должен осуществляться врачом с учетом имеющихся хронических заболеваний пациента.
Самостоятельно нельзя принимать никакие препараты, снижающие холестерин. При нарушениях липидного обмена и изменениях в анализах, надо обращаться к кардиологу или терапевту. Пусть они оценивают Ваши риски с учетом:
- пола, возраста, веса
- вредных привычек
- существующих заболеваний сердечнососудистой системы и побочных патологий (прежде всего, сахарного диабета).
Если назначен статин, его стоит принимать в тех дозировках, которые порекомендовал врач, сдавая биохимию крови так часто, как он назначает. Если то, что рекомендовано к приему, слишком дорого, стоит обговорить возможность замены на более дешевый, но лучше оригинальный препарат. К сожалению, российские дженерики все еще уступают по своему качеству не только оригинальным импортным лекарствам, но и зарубежным дженерикам.
- Если у пациента хронические заболевания печени, таким пациентам лучше принимать розувастатин, но только в низких дозах, можно использовать правастатин (Праваксол). Эти два вида статинов защищают печень, однако при их приеме ни в коем случае нельзя употреблять алкоголь и принимать антибиотики.
- Если у пациента постоянные боли в мышцах, или существует риск повреждения мышц, то использование того же правастатина более целесообразно, так как он менее токсичен для мышц.
- У пациентов с хроническими заболеваниями почек нельзя использовать Флувастин — Лескол, а также Аторвастатин кальций (Липитор), так как они весьма токсичны для почек.
- Пациентам, которые стремятся снизить уровень холестерина низкой плотности, можно принимать разные виды статинов, например, можно принимать аторвастатин или розувастатин.
На сегодня нет убедительных данных о целесообразности комбинации статинов с никотиновой кислотой. К тому же, никотиновая кислота может вызывать падение сахара у пациентов с диабетом, провоцировать кровотечения из ЖКТ, вызывать обострения подагры и повышать риск миопатий и рабдомиолиза при одновременном приеме со статинами.
Побочные эффекты статинов
Другие таблетки для снижения холестерина — фибраты
Существуют и прочие таблетки, снижающие холестерин в крови — это производные фиброевой кислоты, которые связываясь с желчной кислотой, сокращают активную выработку холестерина печенью. Фенофибраты способны уменьшать содержание липидов в организме, приводя к снижению уровня холестерина.
По данным клинических исследований было установлено, что использование фенофибратов снижает уровень общего холестерина на 25%, триглицеридов на 40-50% и при этом повышается хороший холестерин на 10-30%. В инструкции к таблеткам для понижения холестерина фенофибратам, ципрофибратам указано, что их применение способствует снижению внесосудистых отложений — сухожильных ксантом, уменьшению уровня триглицеридов и холестерина у пациентов с гиперхолестеринемией.
Однако использование этих лекарственных средств приводит к ряду побочных действий, чаще всего это различного рода нарушения пищеварения — диспепсия, метеоризм (вздутие живота), рвота или диарея.
| Фенофибраты | ||
| Наименование препарата | Форма выпуска | Цена средняя в аптеках (лето 2013 г.) |
| Тайколор | 145 мг. табл. 30 шт. | 850 руб. |
| Липантил, Экслип | 200 мг. капс. 30 шт | 900 руб. |
| Ципрофибрат — Липанор | ||
| Гемфиброзил |
Побочные действия фенофибратов:
- Пищеварительная система: гепатит, панкреатит, боль в животе, рвота, тошнота, метеоризм, понос, образование желчных камней
- Костно-мышечная система: мышечная слабость, диффузная миалгия, рабдомиолиз, миозит, мышечные спазмы.
- Сердечно-сосудистая система: венозная тромбоэмболия, легочная эмболия.
- Нервная система: головные боли, сексуальная дисфункция.
- Аллергические реакции: светочувствительность, зуд кожи, кожная сыпь, крапивница.
Для того, чтобы снизить дозировки статинов, а, значит, и их побочные эффекты, статины иногда комбинируют с фибратами.
Когда можно подождать
Важно помнить, что статины – серьезная группа препаратов, и они способны навредить там, где нет прямых показаний к их назначению. Даже при умеренном повышении (и низких кардиоваскулярных рисках!) вначале можно прибегнуть к немедикаментозным методам (диете, физ
нагрузкам, коррекции веса), и только при неэффективности – переходить к «тяжелой артиллерии».
Статины не следует принимать людям до 50 лет при отсутствии вышеперечисленных заболеваний, факторов риска и с уровнем общего ХС до 6.0 ммоль/л
Важно обращать внимание и на ЛПНП: показатель до 4.9 ммоль/л при низких рисках не повод к назначению препарата!. Дискуссия между врачами о том, следует ли назначать статины для первичной профилактики пожилым пациентам 70 и старше лет, остается открытым. По этому поводу проведено множество исследований, включая метаанализ (наивысшая доказательная база)
Оказывается, показатель высокого ХС –это фактор риска смертности от ишемической болезни сердца для всех возрастов, однако у пожилых людей связь несколько ослабевает. Тем не менее, риск смертности от заболеваний сердца для этого возрастного диапазона значительно выше. Пожилые пациенты нередко принимают различные комбинации лекарств, что требует дополнительного рассмотрения возможных взаимодействий препарата, взвешивания рисков за и против
По этому поводу проведено множество исследований, включая метаанализ (наивысшая доказательная база). Оказывается, показатель высокого ХС –это фактор риска смертности от ишемической болезни сердца для всех возрастов, однако у пожилых людей связь несколько ослабевает. Тем не менее, риск смертности от заболеваний сердца для этого возрастного диапазона значительно выше. Пожилые пациенты нередко принимают различные комбинации лекарств, что требует дополнительного рассмотрения возможных взаимодействий препарата, взвешивания рисков за и против
Дискуссия между врачами о том, следует ли назначать статины для первичной профилактики пожилым пациентам 70 и старше лет, остается открытым. По этому поводу проведено множество исследований, включая метаанализ (наивысшая доказательная база). Оказывается, показатель высокого ХС –это фактор риска смертности от ишемической болезни сердца для всех возрастов, однако у пожилых людей связь несколько ослабевает. Тем не менее, риск смертности от заболеваний сердца для этого возрастного диапазона значительно выше. Пожилые пациенты нередко принимают различные комбинации лекарств, что требует дополнительного рассмотрения возможных взаимодействий препарата, взвешивания рисков за и против.
Совместимость статинов и алкоголя
Еще один аргумент о необходимости тщательной оценки вреда и пользы перед назначением статинов пожилым людям
По результатам одного исследования, в котором участвовало 3070 человек 60 лет и старше, принимающих статины, 30% пациентов ощущают такой побочный эффект как мышечные боли. Они часто жалуются, что стали менее энергичными, у них повысилась утомляемость, появилась сильная слабость. Особенно интенсивны такие боли у людей, только что начавших принимать эти препараты.
Таким образом у человека, принимающего статины, снижаются показатели физической (умеренной) активности на 40 мин. в неделю. Из-за болей в мышцах у людей снижается мотивация к упражнениям, тренировкам, просто к пешим прогулкам, что само по себе приближает инфаркты и инсульты. Более того, пациенты именно по этой причине в связи с отсутствием поддержания физической активности начинают стремительно набирать вес, ослабевают мышцы, появляется дополнительная нагрузка на сердечно-сосудистую систему и как следствие те же инфаркты и инсульты!!!
Самый безопасный статин на сегодняшний день
Для изготовления современных статинов используются следующие действующие вещества:
- Аторвастатин;
- Симвастатин;
- Розувастатин;
- Правастатин;
- Флувастатин;
- Питавастатин;
- Ловастатин;
- Гленвастатин.
В рейтинге самых популярных оригинальных препаратов, которые можно купить в аптеке числятся (указано торговое название препарата, действующее вещество (в скобках) и производитель):
- Крестор(Розувастатин) — ASTRAZENECA UK, Limited (Великобритания);
- Липримар(Аторвастатин) — PFIZER MANUFACTURING DEUTSCHLAND, GmbH (Германия);
- Зокор(Симвастатин) — MERCK SHARP & DOHME, B.V. (Нидерланды);
- Ливазо(Питавастатин) — RECORDATI IRELAND, Ltd. (Ирландия).
Не менее востребованы и их аналоги — дженерики. Это таблетки разных поколений, и время выхода лекарства в клиническую практику не является решающим в выборе лечения. Основную роль в подборе препарата играет состояние больного. Так сложным для специалистов остается вопрос: какой статин в пожилом возрасте лучше и, в какой дозировке его принимать. Ведь пациент успевает «обрасти» и другими заболеваниями, которые не всегда удается удерживать в стадии ремиссии.
Какие характеристики следует учитывать при выборе статинового препарата:
- эффективность;
- безопасность;
- цена;
- доказательная база.
Среди современных статинов наименьшим количеством побочных эффектов отличается питавастатин. Следом за ним идёт розувастатин и последним — аторвастатин.
Преимущества приёма статинов последнего поколения:
- снижение количества смертей от сердечных катастроф на 40%;
- уменьшение числа инфарктов и инсультов на 30-35%;
- понижение уровня холестерина на 40-45%;
При тщательном соблюдении прописанной дозы препараты не оказывают значимого токсического воздействия на организм, а количество побочных реакций сведено к минимуму.
По всем последним исследованиям ведущими препаратам являются «Питавастатин» и «Розувастатин». Сделать выбор можно руководствуясь четырьмя показателями: цена, скорость понижения липопротеинов низкой плотности, влияние на повышение липопротеинов высокой плотности, безопасность применения. С точки зрения безопасности следует выбирать «Питавастатин», по эффективности понижения холестерина и повышения уровня липопротеидов высокой плотности первенство будет занимать «Розувастатин». Ещё «Питавастатин» в два раза дороже, чем «Розувастатин».
Если стоимость последних статинов слишком высока для некоторых пациентов, то в первую очередь стоит рассмотреть «Аторвастатин», он наиболее клинически изучен и обладает неплохим клиническим эффектом.