Как отличить коронавирус от простуды и гриппа у взрослых
Содержание:
- Как он это делает?
- Как улучшить состояние легких во время COVID-19 при помощи дыхания
- Лечение
- Загадочный длинный Covid
- Коронавирусное дыхание
- История возникновения
- Использование как лекарственного препарата
- Отрицательные и побочные эффекты от мелатонина
- Вызывает ли мелатонин зависимость?
- Что такое “умные наркотики”?
- Помощь при передозировке
- Ощущение заложенности в грудной клетке
- Кожная сыпь
Как он это делает?
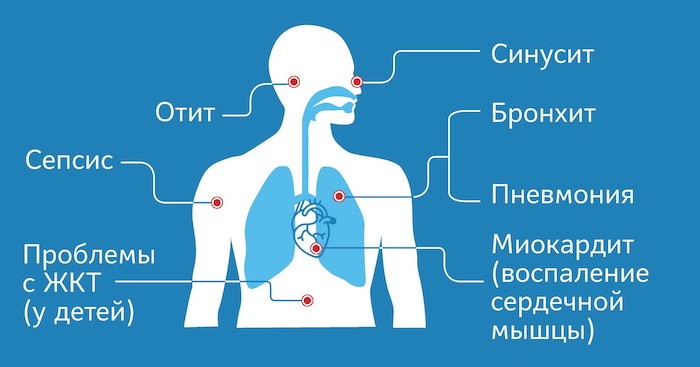
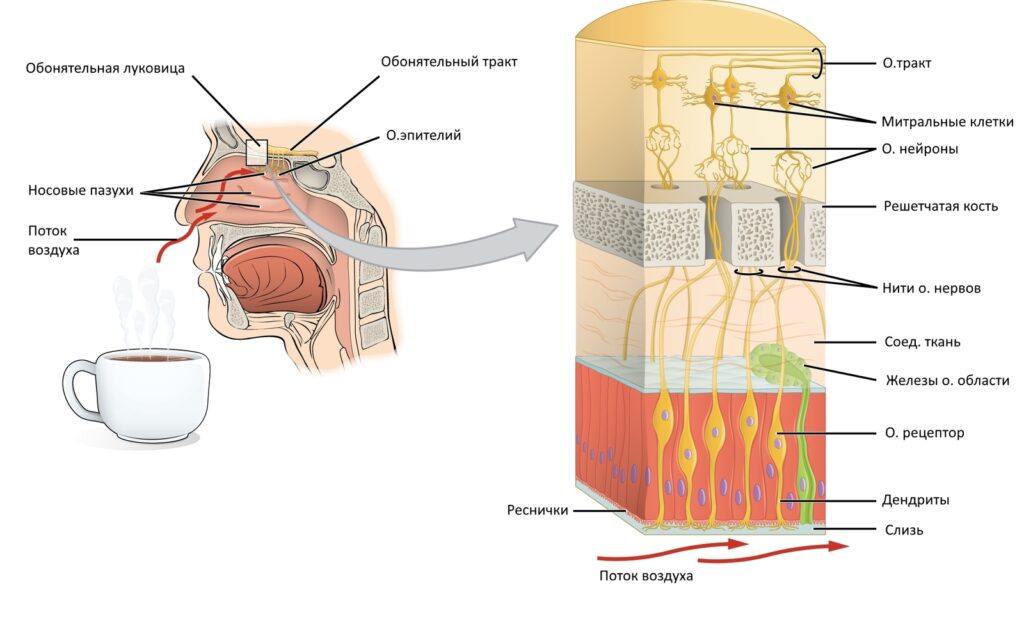
Механизм воздействия коронавируса на мозг и нервную систему человека до сих пор остается предметом тщательного исследования специалистов во всем мире. Еще в апреле ученый-вирусолог Российской академии наук Феликс Ершов заявил о том, что как и вирусы гриппа и герпеса, SARS-Cov-2 может приводить к отмиранию целых участков мозга. Нейрофизиологи из Великобритании считают, что вирус использует обонятельные рецепторы в слизистой оболочке носа в качестве «ворот», через которые он попадает в мозг и распространяется в нервной системе.
В свою очередь доктор медицинских наук, психотерапевт Михаил Голубев уверен, что кратковременные психические нарушения при коронавирусе, такие как делирий, вызывает тяжелая интоксикация организма:
«Так бывает не только при COVID-19, но и при любом другом тяжелом инфекционном заболевании. Неслучайно, например, говорят, что «он ходит, как чумной». Сильная интоксикация часто сопровождается угнетением сознания, бредовыми переживания и галлюцинациями», — считает эксперт.
Однако шведские биологи и неврологи из Гетеборгского университета (Göteborgs Universitet) выяснили, что SARS-Cov-2 воздействует на мозг и нервную систему совсем не так, как другие вирусы. Исследователи изучили образцы спинномозговой жидкости пациентов с COVID-19, у которых наблюдалось нарушение когнитивных функций и проблемы с психикой, и выявили заметное повышение воспалительных маркеров, которые свидетельствуют об активации иммунных клеток головного мозга. Но при этом ученые не обнаружили маркеров, характерных для вирусного поражения центральной нервной системы.
«В целом мы видим необычную картину с выраженным воспалением, а иногда и повреждением нервных клеток, но без привлечения клеток иммунной системы из кровотока», — сообщили ученые. Они отметили также, что механизм поражения нервной системы при коронавируса очень отличается от воздействия других патогенов. А значит, вопросов пока больше, чем ответов.
Как улучшить состояние легких во время COVID-19 при помощи дыхания
Первое, что должно быть дома, — надувная игрушка, подушка или воздушный шарик. Их необходимо надувать. По пять минут ежедневно, утро и вечером, когда вы здоровы, и дважды в час при признаках болезни. Суть проста: необходимо увеличить силу всех дыхательных мышц, и жизненный объем легких тоже увеличится.
Для улучшения состояния легких понадобится:
- Дыхание с сопротивлением — надо медленно вдыхать носом, выдыхать через сжатые губы, словно задуваете свечу. Выдыхать надо дольше, чем вдыхать. Выполнять упражнение два раза в день по 5-10 минут.
- Диафрагмальное дыхание — одну руку надо положить на грудь, а вторую на живот. Дышать нужно животом, а не грудью. Руки будут контролировать это. Выполнять дважды в день по 5 минут.
- Дыхание квадратом — вдох, пауза, выдох, пауза — примерно по 10 секунд. Делать упражнение два раза в сутки по 5 минут.
Если непонятно, как делать эти упражнения, то в этом вопросе поможет обучающее видео.
Лечение
Главной целью терапии ротавирусной инфекции является устранение последствий ее влияния на организм: интоксикации, дегидратации и вызванных ими нарушений мочевыделительной и сердечно-сосудистой систем. В первую очередь проводится регидратационная терапия, при необходимости добавляются сорбенты: активированный уголь, Смекта и т.д.
В тяжелых случаях пациента госпитализируют, и жидкость вводится внутривенно либо при помощи назогастрального зонда. Специфических противовирусных препаратов для борьбы с ротавирусной инфекцией пока нет. Маленьким детям к основной терапии могут добавляться пробиотики.
В более легких ситуациях корректируется питание больного – исключаются острые, сладкие, жирные, молочные продукты, а также газированные напитки, соки, фреши и желатин. Основу питания составляют каши, овощные супы, отварное нежирное мясо и рыба.
В качестве эффективного профилактического средства против ротавируса ВОЗ рекомендует проводить вакцинацию.
Для терапии коронавирусной инфекции также пока не создано специфического лекарства. Поэтому все лечебные мероприятия рассчитаны на устранение симптоматики. При легкой форме назначаются противокашлевые и отхаркивающие препараты, при высокой температуре рекомендуется принимать жаропонижающие средства, при наличии насморка – капли в нос.
Симптомы ротавирусной и коронавирусной инфекции
| Ротавирус | Коронавирус |
| Рвота, диарея, повышение температура, темная моча, светлый стул, насморк | Кашель, одышка, повышение температуры, першение в горле, насморк (иногда), диарея (иногда) |
При присоединении бактериальной инфекции и развитии пневмонии назначаются антибиотики в зависимости от возбудителя, ставшего причиной заболевания. При серьезных проблемах с дыханием пациента подключают к аппарату искусственной вентиляции легких.
Загадочный длинный Covid
Неврологи, к которым направляли ковидных пациентов, рассказывают о необычных симптомах коронавируса. Некоторые пациенты, не имеющие проблем с психикой, жаловались на галлюцинации и чувство постороннего присутствия. При этом в комнате никого, кроме них, не было.
Подобные иллюзии непросто волнуют, они нередко пугают, так как никакого объяснения странным видениям люди не находят. Больные не понимают – это заболевание затянулось и дало осложнения, или они в самом деле сходят с ума, и коронавирус здесь ни при чем.
В прессе часто встречается описание так называемого «long Covid», – затяжного Ковида – при котором симптоматика сохраняется до месяца. Сильного кашля и одышки уже нет, но остается жжение, дискомфорт, болезненность в груди, сопровождающиеся неполноценными вдохами и заметной слабостью.
В подобных ситуациях важно правильно поставить диагноз и определить, связаны ли постковидные проявления со сниженной сатурацией (концентрацией кислорода в крови), или имеет место функциональное нарушение в работе внутренних органов. При описанных жалобах необходимо обследоваться и сдать анализы
Покалывание и снижение чувствительности в конечностях – одно из проявлений Covid-19, описываемых больными
Лица среднего и пожилого возраста часто сообщают о признаках, среди которых:
- боли в разных частях тела;
- жжение и покалывание в конечностях;
- синдром беспокойных ног – очень неприятные ощущения, возникающие в ногах в основном ночью и не дающее уснуть.
Описанная клиника характерна для полинейропатий – множественного поражения нервов. Она может наблюдаться как во время, так и после болезни, и требует консультации невролога.
Стоит отметить, что Covid-19 зачастую «маскируется» под остеохондроз и болезни суставов. Заподозрить Ковид в таком случае позволяет повышенная температура, которая хотя и бывает, но не свойственна патологиям опорно-двигательного аппарата.
Картина более явная при наличии таких известных симптомов, как ухудшение обоняния и изменение вкуса. И тогда уже невролог, а не терапевт или инфекционист, перенаправляет пациента к врачу, который лечит коронавирус.
Бессонница и невроз
Если бессонницу спровоцировала депрессия, невроз, психическое заболевание или сотрясение мозга, она проявится:
- трудным засыпанием;
- частыми пробуждениями;
- чуткостью и прерывистостью сна;
- абсолютной невозможностью заснуть;
- коротким сном с пробуждением около 3-х часов утра и неспособностью спать дальше.
Таким образом, отличить бессонницу, вызванную Ковидом, от неврологических заболеваний без помощи врача довольно сложно, поскольку симптомы очень похожи. Слаженная работа ЦНС заключается в том, что на одних участках мозга превалируют процессы торможения, тогда как центры сна остаются возбужденными.
Под действием травмирующих факторов этот механизм дает сбой, и баланс процессов возбуждения/торможения смещается в одну из сторон. Это и приводит к ухудшению качества сна.
Важно знать, что причиной бессонницы нередко становятся такие болезни, как гипертония, стенокардия, язва желудка, простатит, артроз. По большому счету, любая патология, которой сопутствует интоксикация или боль, способна нарушить сон
Дополнительная информация: Хронические патологии, особенно сердечно-сосудистые, вызывают сбой циркадных ритмов и продолжительные проблемы со сном.
Лекарственная бессонница
Нельзя не сказать о лекарствах, которые тоже могут стать причиной «сонных расстройств». Ведь многие принимают разные препараты для лечения других заболеваний.
| Антидепрессанты | Ингибиторы МАО – антидепрессанты 1-го поколения | Противоастматические | Кардиологические |
| Венфлаксин | Транилципромин | Теофиллин | Метилдопа |
| Флуоксетин | Фенелзин | Возбуждает нервную систему, делая сон тревожным и непродолжительным | Гидрохлоротиазид |
| Сертралин | Делают сон прерывистым, заставляя человека часто просыпаться | Пропланолол | |
| Пароксетин | Фуросемид | ||
| Чрезмерно активизируют ЦНС, а Дезипрамин и Имипрамин могут вызывать как сонливость, так и бессонницу | Хинидин | ||
| Приводят к трудностям с засыпанием, сон становится неглубоким и фрагментарным |
Коронавирусное дыхание
Не так важно, на какой день начинается при ковиде клиника дыхательной недостаточности. Важно не пропустить сам факт затрудненного дыхания:
- В типичных случаях ее имеют примерно 30% больных на фоне высокой (выше 38) температуры.
- Наиболее тяжелой она бывает к 6-8 дню от момента инфицирования.
Наравне с кашлем, отсутствием обоняния или вкуса, заложенностью носа, головной, мышечной болями, утомляемостью, заложенностью груди может проявляться одышка без температуры (см. как отличить грипп, ОРВИ от коронавируса).
- При легком течении ковида (температура до 38, слабость, боли в горле, головная боль) одышку без кашля больной может только субъективно ощущать. Достоверная одышка не регистрируется. Редко одышка бывает и у детей (см. особенности протекания ковида у ребенка).
- Легкая одышка (частота дыханий >22) в сочетании с температурой>38, нехваткой воздуха при физической нагрузке соответствует средней тяжести инфекции и ковидной пневмонии.
- Дыхание больше 30 в минуту, когда человек задыхается не только при нагрузке, но и в покое, нехватка кислорода приводит к возбуждению, нарушениям сознания, нестабильности давления, говорит о тяжелом течении ковида.
- Крайне тяжелая степень — острая дыхательная недостаточность на фоне респираторного дистресс-синдрома, сепсиса, ДВС-синдрома, требующая искусственной вентиляции легких (см. цитокиновый шторм при короновирусе).
Подтвердить недостаток кислорода из-за непродуктивного дыхания можно с помощью пульсоксиметра, измеряющего насыщение кислородом крови (сатурацию):
- Среднетяжелое течение соответствует показателю <95%,
- Тяжелое — 93% и меньше.
Нормальная сатурация:
- для молодых людей — 98–99%,
- старше 50 лет — 96–98%,
- старше 60 лет — 95–97%,
- старше 70 лет — 93–94%,
- для пожилых курильщиков — 90%.
Этим изменениям соответствует и картина компьютерной томографии, подтверждающая легочные поражения.
История возникновения
История открытия гормона начинается в 1917 году, когда английские ученые К.МакФорд и Ф.Аллен, проводя эксперименты над головастиками заметили, что если скармливать подопытным эпифизы животных, то их кожа становится практически бесцветной. Феномен был описан в научном журнале и забыт до 1953 года. В то время дерматолог из Йельского университета Аарон Лернер занимался изучением проблемы пятен на коже и в архивах нашел упоминание о вышеуказанном эксперименте. Ученый продолжил опыт и в результате в 1958 году пришел к открытию гормона мелатонина.
Чудесные успокоительные свойства мелатонина сразу сделали его легендарным. Ученые по сей день изучают свойства гормона и его влияние на организм. Именно это обеспечило лекарственным препаратам на основе мелатонина прозвание “волшебные таблетки”.
Использование как лекарственного препарата
В качестве медикаментозного препарата используется для лечения:
- Бессонницы.
- Нарушений процессов сна.
- Синдрома отсроченной фазы сна.
- Сбоев в биологическом цикле «сон-пробуждение». Врачи рекомендуют принимать во время перелетов в другие часовые пояса.
Ученые приписывают гормону целый ряд профилактических и общеукрепляющих свойств:
- Антиоксидант, защищающий клетки от воздействия свободных радикалов.
- Стимулирует действие фермента глутатионпероксидазы, который также обладает антиоксидантным эффектом.
- Активизирует иммунную систему.
- Стабилизирует давление и регулирует уровень холестерина.
- Положительно влияет на предменструальное состояние.
Ряд ученых заявляют о том, что концентрация мелатонина влияет на проявление и развитие злокачественных опухолей. Также бытует мнение, что гормон способен значительно замедлить старение и должен использоваться всеми людьми после 40 в качестве профилактики от различных заболеваний.
Однако, до сих пор достоверность всей информации о чудесных свойствах таблеток не подтверждена научно, так что не стоит верить всем утверждениям на 100 %.
Форма выпуска — таблетки. Дозировка для взрослых — 1-2 перед сном.
Отрицательные и побочные эффекты от мелатонина
К побочным эффектам приема лекарств на основе мелатонина можно отнести:
- Приступы тахикардии.
- Стенокардия.
- Раздражительность.
- Повышенная возбудимость.
- Слезливость.
- Раннее утреннее пробуждение.
- Нарушение внимания.
- Сонливость.
- Мигрени.
- Снижение остроты зрения.
Многие врачи отмечают, что препараты дают такие насыщенные побочные эффекты, что их употребление не приносит пациентам облегчения. Также неоднократны случаи, когда таблетки становились причиной развития депрессии.
Вызывает ли мелатонин зависимость?
Однозначного мнения по этому вопросу в ученом мире так и не достигли. Фармакологические компании в один голос уверяют, что препараты на основе гормона не могут вызвать зависимость, так как лишь восполняют недостаток естественного вещества в организме. Эти утверждения основываются на результатах испытаний длительностью не более 2-3 месяцев. Именно поэтому врачи не рекомендуют принимать лекарство для длительного лечения бессонницы.
На практике специалисты сталкиваются с развитием привязанности к снотворному. То есть после резкого прекращения употребления пациенты не чувствуют ломки или абстинентного синдрома, но все симптомы нарушения сна возвращаются с новой силой. Это и провоцирует прием новых курсов лекарства.
Часть ученого мира склонна относить мелатонин к “умным наркотикам”.
Запишитесь на бесплатную консультацию к наркологу
8 (800) 775-06-62
КРУГЛОСУТОЧНО. АНОНИМНО
Что такое “умные наркотики”?
Таким термином ученые окрестили вещества, стимулирующие активность головного мозга. Они сильно популярны среди молодежи. Согласно статистике каждый 10 студент Кембриджа и каждый 5 ученый Америки употребляет подобные препараты для улучшения мозговой деятельности. Среди наиболее популярных — риталин и модафинил. За рубежом их можно купить только по рецепту.
Вопреки распространенному мнению о “безопасности” веществ из данной группы, это только миф, распространенный с целью нажиться на доверчивых молодых людях. Препараты относятся к психотропным и вызывают полноценную психологическую и физическую зависимость.
Помощь при передозировке
Описаны случаи передозировки при приеме 24-30 мг препарата за сутки. Хотя такое количество редко назначается врачом и чаще всего пациенты самовольно увеличивают дозировку. Основные симптомы:
- Дезориентация.
- Продолжительный глубокий сон.
- Кратковременная потеря памяти.
Даже у большой дозы препаратов на основе гормона очень низкая токсичность. На сегодняшний день не зафиксировано ни одного случая смертельного исхода от передозировки.
Ощущение заложенности в грудной клетке
Данный симптом, по оценкам Минздрава, встречается примерно в 20% случаев. Иван Скороходов описывает этот признак так:
«Люди в таком случае говорят: я не могу вздохнуть полной грудью, мне дышать несвободно. То есть это любой дискомфорт, неудовлетворенность вдохом».
Нужно отметить, что, по большому счету, данный симптом тождественен одышке. Еще в марте глава Роспотребнадзора Анна Попова говорила:
«Затрудненность дыхания — если вы его чувствуете, нужно немедленно вызывать врача домой и не идти в поликлинику. Смотрите на свои ощущения. Ощущение стесненности, ощущение затрудненности дыхания, когда трудно вдохнуть или трудно выдохнуть — это основание, чтобы срочно озаботиться состоянием своего здоровья».
Помните, любая затрудненность дыхания при коронавирусе — это опасный симптом. И в условиях пандемии коронавирусной нужно считать любую непонятную вам затрудненность дыхания.
Кожная сыпь
«Анализ накапливающихся в литературе клинических наблюдений, а также собственный опыт наших соотечественников, страдающих COVID-19, позволяет прийти к выводу о том, что поражения кожи могут быть первыми признаками начала коронавирусной инфекции», — говорится в методических указаниях Минздрава.
При этом некоторые перенесшие ковид рассказывают, что у них высыпания появились уже ближе к концу заболевания. Вот что рассказал блогер Илья Варламов:
«День 9. Проснулся от того, что чешется нога. Ну чешется и чешется… Мерзкие комары пробрались ко мне в комнату и покусали. На ступне было несколько еле различимых укусов. К обеду стало понятно, что это не комары, а коронавирусная сыпь.
Да, это еще один признак коронавируса – на теле появляется сыпь, как от аллергии. В моем случае она появилась на ступнях, коленях и руках. Доктор объяснил, что это запоздалая реакция, такое бывает даже после выздоровления, и не надо беспокоиться. Сыпь прошла наутро и больше не возвращалась».
Иван Скороходов говорит, что в реальной диагностике помощи от кожных высыпаний ждать не приходится:
«Это может быть при любой вирусной инфекции, которая поражает человека системно. Являются ли они для коронавируса теми самыми высыпаниями, которые мы и будем рассматривать как диагностический признак коронавируса? Да нет, конечно. Это нужно для понимания клинической картины, чтобы врач не искал какое-то еще заболевание».