Хронический лимфолейкоз
Содержание:
- Диагностика
- Общая характеристика заболевания
- Патогенез (что происходит?) во время Хронического лимфоцитарного лейкоза:
- Симптомы хронического лимфолейкоза
- Диагностика лимфолейкоза — анализы крови, другие методы
- Лечение хронической формы лимфолейкоза
- Какие методы лечения показаны при хроническом лимфолейкозе?
- Прогноз для хронического лимфолейкоза
- Как переносят коронавирус люди с аутоиммунными заболеваниями
- Хронический лимфолейкоз (ХЛЛ)
- Лечение Хронического лимфоцитарного лейкоза:
- К каким докторам следует обращаться если у Вас Хронический лимфолейкоз (хронический лимфоидный лейкоз):
- Симптомы Хронического лимфоцитарного лейкоза:
- Классификация заболевания
- Прогноз
- Что делать, если вы подозреваете коронавирусную инфекцию?
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появились общая слабость, одышка, головокружение, колющие боли в грудной клетке, боли и тяжесть в левом подреберье, увеличение лимфоузлов и др., с чем пациент связывает возникновение этих симптомов).
- Анализ анамнеза жизни. Есть ли у пациента какие-либо хронические заболевания, отмечаются ли наследственные заболевания, имеет ли пациент вредные привычки, принимал ли длительно какие-нибудь препараты, выявлялись ли у него опухоли, контактировал ли он с токсическими (отравляющими) веществами.
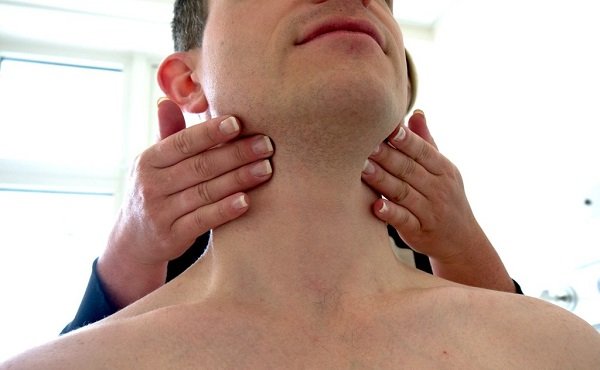
- Физикальный осмотр. Определяется цвет кожных покровов (возможна бледность, появление кровоизлияний). При пальпации (прощупывании) определяется увеличение лимфоузлов. При перкуссии (простукивании) выявляется увеличение печени и селезенки. Пульс может быть учащенным, артериальное давление — сниженным.
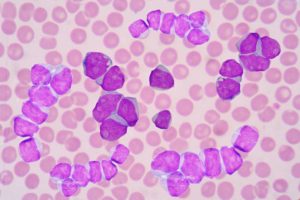
- Анализ крови. Может определяться снижение количества эритроцитов (красных клеток крови, норма 4,0-5,5х109г/л), уменьшение уровня гемоглобина (особого соединения внутри эритроцитов, переносящего кислород, норма 130-160 г/л). Цветной показатель (отношение уровня гемоглобина, умноженного на 3, к первым трем цифрам количества эритроцитов) обычно остается нормальным: в норме этот показатель 0,86-1,05. Количество лейкоцитов (белых клеток крови, норма 4-9х109г/л) может быть повышенным (чаще всего), нормальным или сниженным. Определяется повышение содержания лимфоцитов (особого вида лейкоцитов). Появляются тени Боткина-Гумпрехта (ядра раздавленных стеклом (при изготовлении мазка крови) нестойких опухолевых лимфоцитов). Количество тромбоцитов (кровяных пластинок, склеивание которых обеспечивает начальный этап свертывания крови) остается нормальным или становится сниженным (норма 150-400х109г/л).
- Анализ мочи. В моче может появляться кровь при развитии почечного кровотечения или кровотечения из мочевыводящих путей.
- Биохимический анализ крови. Определяется уровень холестерина (жироподобное вещество), глюкозы (простого углевода), креатинина (продукт распада белка), мочевой кислоты (продукт распада веществ из ядра клетки), электролитов (калий, натрий, кальций) для выявления сопутствующего поражения органов.
- Исследование костного мозга, полученного при помощи пункции (прокалывания с извлечением внутреннего содержимого) кости, чаще всего грудины (центральной кости передней поверхности грудной клетки, к которой крепятся ребра), позволяет оценить кроветворение (образование клеток ркови) и выявить характер опухоли крови.
- Трепанобиопсия (исследование костного мозга в его соотношении с окружающими тканями) выполняется при взятии на исследование столбика костного мозга с костью и надкостницей, обычно из крыла подвздошной кости (область таза человека, расположенная наиболее близко к коже) с помощью специального приборы – трепана. Наиболее точно характеризует состояние костного мозга.
- Исследование лимфоузлов проводится двумя путями:
- пункция (прокалывание подозрительного лимфоузла иглой шприца с забором содержимого) – малоинформативный метод;
- хирургическое удаление лимфоузла и его исследование – высоко информативный метод.
- Цитохимические реакции – окрашивание специальными красителями опухолевых клеток для определения их вида.
- Цитогенетическое исследование клеток костного мозга (метод выявления нарушений в хромосомах – особых структурах ядра клетки, состоящих из генов – носителей наследственной информации).
- Люмбальная пункция (взятие для исследования ликвора – спинномозговой жидкости) позволяет определить опухолевое поражение нервной системы.
- Ультразвуковое исследование (УЗИ) внутренних органов оценивает размеры печени, селезенки, почек, их структуру на предмет поражения опухолевыми клетками и наличия кровоизлияний.
- Рентгенография органов грудной клетки позволяет оценить состояние внутригрудных лимфоузлов, легких и сердца.
- Спиральная компьютерная томография (СКТ) – метод, основанный на проведении серии рентгеновских снимков на разной глубине – позволяет получить точное изображение исследуемых органов и оценить распространенность опухолевого процесса.
- Магнитно-резонансная томография (МРТ) – метод, основанный на выстраивании цепочек воды при воздействии на тело человека сильных магнитов – позволяет получить точное изображение исследуемых органов и оценить распространенность опухолевого процесса.
- Электрокардиография (ЭКГ). Определяется увеличение частоты сердечных сокращений, нарушение питания мышцы сердца, реже – нарушения ритма сердца.
Общая характеристика заболевания
Хронический лимфолейкоз — это злокачественная (то есть растущая с повреждением окружающих тканей) опухоль системы крови, состоящая из лимфоцитов (особого вида лейкоцитов – белых клеток крови).
Это вариант хронического лейкоза (опухоли, состоящей из зрелых или практически зрелых клеток крови).
Особенности:
- В основном, болеют люди в возрасте 60-70 лет.
- Только каждый десятый заболевший хроническим лимфолейкозом моложе 40 лет.
- Среди мужчин заболевание встречается чаще, чем у женщин.
- В каждом четвертом случае хронический лимфолейкоз выявляется случайно при проведении анализа крови по какому-либо поводу (например, профилактические осмотры или обследование по поводу другого заболевания).
Причины
Причины хронического лимфолейкоза неизвестны. Единой теории, объясняющей возникновение опухолей крови, не существует. Наиболее признанной в настоящее время является вирусно-генетическая теория. Согласно ей, особые вирусы (известно 15 видов таких вирусов) внедряются в организм человека и при воздействии предрасполагающих факторов, вызывающих срыв иммунитета (защитных сил организма), проникают внутрь незрелых клеток костного мозга или лимфоузлов, вызывая их частое деление без созревания.
Роль наследственности в возникновении опухолей крови не вызывает сомнений, так как эти заболевания чаще встречаются в некоторых семьях, а также у людей с нарушениями структуры хромосом (носителей наследственной информации).
Предрасполагающие факторы
- Физические: ионизирующая радиация, рентгеновское облучение (например, при нарушении техники безопасности на атомных электростанциях или при лечении рентгеновским облучением опухолей кожи).
- Химические:
- производственные – лаки, краски и др. (могут проникнуть в организм человека через кожу, при вдыхании или поступить с пищей и водой)
- лекарственные – длительное применение солей золота (при лечении заболеваний суставов), некоторых антибиотиков и др.
- Биологические:
- вирусы
- кишечные инфекции
- туберкулез (инфекционное заболевание человека и животных, вызываемое особым видом микроорганизмов – микобактериями, поражающее преимущественно легкие, кости и почки)
- хирургические вмешательства
- стрессы.
Формы
Клинико-лабораторные варианты (формы) хронического лимфолейкоза. Оставайтесь рядом с нами на facebook:
- Доброкачественная форма (медленное увеличение лимфоузлов и селезенки и позднее развитие осложнений) – продолжительность жизни больных – 30-40 лет.
- Прогрессирующая (классическая) форма, при которой лейкоцитоз (повышенное содержание в крови лейкоцитов – белых клеток крови) и размеры лимфоидных органов (лимфоузлов и селезенки) увеличиваются значительно быстрее, раньше развиваются осложнения. Средняя продолжительность жизни – не более 6-8 лет.
- Опухолевая – протекающая с преимущественным увеличением лимфоузлов.
- Спленомегалическая – протекающая с преимущественным увеличением селезенки.
- Костномозговая – протекающая с поражением костного мозга.
- Хронический лимфолейкоз, осложненный цитолитическим синдромом (массовой гибелью опухолевых клеток с развитием отравления организма),
- Хронический лимфолейкоз, протекающий с парапротеинемией (выделением клетками опухоли белков, отсутствующих в норме).
- Волосатоклеточный лейкоз – клетки опухоли имеют особые выросты, напоминающие ворсинки.
- Т-форма (встречается преимущественно в Японии) – типичны более молодой возраст больных, особенное поражение кожи, быстро прогрессирующее течение и неблагоприятный прогноз.
Выделяют три фазы заболевания
- Имеется повышение уровня лимфоцитов крови без анемии – снижения уровня гемоглобина (особого вещества эритроцитов – красных клеток крови – переносящего кислород) и тромбоцитопении (снижения уровня тромбоцитов – кровяных пластинок, склеивание которых обеспечивает свертывание крови). Увеличение лимфоузлов отсутствует или увеличено 1-2 группы лифоузлов.
- Имеются те же самые признаки, но увеличено три и более групп лимфоузлов.
- Независимо от увеличения лимфоузлов имеется анемия или тромбоцитопения.
Выделяют три стадии хронического лимфолейкоза
- Начальная стадия. Определяется незначительное возрастание количества лейкоцитов в крови, небольшое увеличение размеров селезенки. Проводится динамическое наблюдение, лечение не требуется.
- Развернутая стадия. Имеются основные признаки заболевания. Требуется специфическое лечение.
- Терминальная стадия. Характеризуется развитием анемии и тромбоцитопении, различных осложнений (кровотечений, инфекционных осложнений). Часто присоединяется вторая опухоль (обычно острый лейкоз – опухоль из незрелых клеток крови).
Патогенез (что происходит?) во время Хронического лимфоцитарного лейкоза:
Количество злокачественных зрелых лимфоцитов растет сначала в лимфатических узлах. Затем лимфоциты попадают в печень и селезенку; оба органа начинают увеличиваться. По мере того как эти лимфоциты вторгаются в костный мозг, они вытесняют нормальные клетки, что приводит к анемии и снижению содержания нормальных лейкоцитов и тромбоцитов в крови. Уровень и активность антител (белков, которые помогают организму бороться с возбудителями инфекции) также уменьшается. Иммунная система, которая защищает организм от чужеродных веществ, часто начинает реагировать на нормальные ткани организма и разрушать их. Эта патологическая иммунная активность может приводить к разрушению эритроцитов и тромбоцитов, воспалению кровеносных сосудов, суставов (ревматоидный артрит) и щитовидной железы (тиреоидит). Выделяют разные формы хронического лимфоцитарного лейкоза, в зависимости от того, какой тип лимфоцитов претерпевает злокачественные изменения.В-клеточный лейкоз (В-лимфоцитарный лейкоз) — это наиболее распространенная форма, составляющая почти три четверти всех случаев хронического лимфоцитарного лейкоза. Т-клеточный лейкоз (Т-лимфоцитарный лейкоз) встречается значительно реже. Другие формы — это синдром Сезари (лейкемическая стадия грибовидного микоза) и волосатоклеточный лейкоз — редкое заболевание, при котором вырабатывается большое количество патологических лейкоцитов с характерными отростками, хорошо заметными под микроскопом.
Симптомы хронического лимфолейкоза
Опухолевый процесс развивается очень медленно. Чаще всего заболевание выявляют случайно при сдаче планового анализа крови. Его симптомы похожи на симптомы других опухолей крови:
- слабость;
- похудение;
- потливость;
- увеличение лимфузлов в области шеи, подмышек, паха;
- боль или чувство распирания в животе при увеличении селезенки.
На поздних стадиях болезни возникает анемия и тромбоцитопения. Клинически они проявляются:
- одышкой;
- повышенной утомляемостью;
- повышенной кровоточивостью слизистых;
- образованием на коже синяков.
К другим тяжелым осложнениям болезни относятся саркомный рост лимфузла (он приобретает каменистую плотность, сдавливает соседние ткани и прорастает в них, вызывая боль) и почечная недостаточность (внезапное прекращение мочевыделения).
Диагностика лимфолейкоза — анализы крови, другие методы
Характерный признак заболевания – т.н. «тени Гумпрехта» в мазке крови, представляющие собой полуразрушенные ядра лимфоцитов.
Чтобы подтвердить диагноз, проводятся следующие исследования:
- костномозговая пункция;
- клеточное иммунофенотипирование;
- биопсия пораженного лимфузла;
- определение уровня иммуноглобулинов;
- определение уровня бета2-микроглобулина.
Лечение хронической формы лимфолейкоза
Тактика лечения зависит от стадии лимфолейкоза:
- А — увеличены одна-две группы лимфузлов, тромбоцитопении и анемии нет;
- В – увеличены 3 или более групп лимфузлов, тромбоцитопении и анемии нет;
- С – есть анемия или тромбоцитопения, независимо от числа увеличенных лимфузлов.
Лечение начинают при признаках прогрессирования процесса:
- быстром нарастании в крови числа лимфоцитов;
- прогрессирующем увеличении лимфузлов;
- выраженном увеличении селезенки;
- нарастании тромбоцитопении и анемии;
- появлении признаков опухолевой интоксикации.
Какие методы лечения показаны при хроническом лимфолейкозе?
- химиотерапия стандартными препаратами;
- терапия моноклональными антителами;
- высокодозная химиотерапия с трансплантацией стволовых клеток (применяют только при неэффективности других способов лечения);
- лучевая терапия (вспомогательный метод);
- удаление селезенки (выполняют при значительном увеличении органа).
Прогноз для хронического лимфолейкоза
Хронический лимфолейкоз считается неизлечимым заболеванием. Неблагоприятными в плане прогноза являются анемия и тромбоцитопения, двукратное увеличение лимфоцитов в крови меньше чем за год, повышение бета2-микроглобулина. При появлении осложнений прогноз значительно ухудшается.
Продолжительность жизни пациентов колеблется в широких пределах — от 10-12 лет в стадии А до 1-2 лет в стадии С.
Как переносят коронавирус люди с аутоиммунными заболеваниями
Работники здравоохранения подытожили, что COVID-19 представляет наибольшую опасность для людей с иммунодефицитом. Если у вас коронавирус и болезнь Крона, например, но вы не принимаете иммунодепрессанты, вероятность развития осложнений не превышает 32 процентов; если язвенный колит и коронавирус — статистика такая же (при условии длительной ремиссии и отсутствия в терапевтической схеме иммунорегулирующих медикаментов).
Не стоит путать аутоиммунные заболевания и вирус иммунодефицита человека, который характерен для пациентов с:
- Онкологией, затрагивающей иммунные клетки;
- СПИДом либо ВИЧ;
- Раком (в периоды химио- и лучевой терапии);
- Тяжелыми генетическими заболеваниями, влияющими на иммунитет.
Люди с аутоиммунными заболеваниями и коронавирусом подвергаются высоким рискам осложнений только в том случае, если лечение хронического заболевания стероидами и иммунодепрессантами привело к иммунодефициту.
В одном из докладов известного немецкого врача Симона Коха, работающего с пациентами с болезнью Крона, язвенным колитом и другими аутоиммунными нарушениями, говорится, что у данной категории пациентов реакция на ОРВИ, грипп и коронавирус зависит от типа иммунного ответа.
Когда патоген попадает в организм, активируется врожденный иммунитет. Затем в бой вступает другой тип иммунного ответа — приобретенный.
Иммунная система людей с аутоиммунными болезнями постоянно находится в режиме борьбы, поэтому ей не требуется время для активации. В этом заключении можно найти ответ на вопрос, почему, согласно статистике, пациенты с аутоиммунными патологиями гораздо реже остальных подвержены атакам вирусов в острую фазу, но рискуют заболеть в периоды ремиссии, когда иммунная система не мобилизована.
Хронический лимфолейкоз (ХЛЛ)
— Опухолевое заболевание, морфологическим субстратом которого являются малого размера зрелые В-лимфоциты, обнаруживающиеся преимущественно в крови, костном мозге, лимфатических узлах, селезёнке и печени.
Для установления диагноза ХЛЛ, согласно современным критериям, необходимо наличие трех признаков: абсолютное число лимфоцитов крови не менее 5 х10 9 /л, более 30% лимфоцитов в костном мозге, иммунологическое подтверждение наличия опухолевых лимфоцитов со строго определенными характеристиками, без которого диагноз ХЛЛ не может считаться доказанным, поскольку дифференциальный диагноз с похожими заболеваниями проводится на основании именно иммунофенотипирования .
ХЛЛ — наиболее распространенный вид лейкоза в странах Европы и Северной Америки, где на его долю приходится до 30% всех лейкозов. Ежегодная заболеваемость ХЛЛ в этих странах составляет 3-3,5 случая на 100000 населения в год, при этом среди лиц старше 65 лет – до 20 случаев и старше 70 лет – до 50 на 100000.
Средний возраст заболевших — 65 лет, почти 70% заболевают между 50 и 70 годами, только около 10% — до 40 лет. Мужчины заболевают в 2 раза чаще женщин.
В большинстве случаев на ранних этапах ХЛЛ характеризуется медленным течением с постепенно нарастающим лейкоцитозом, который без лечения может достигать 500-1000 х109/л и более, лимфоцитозом, обычно коррелирующим с уровнем лейкоцитоза и составляющим 70-85-99%. Уровни гемоглобина, числа тромбоцитов на ранних этапах болезни обычно нормальные. При высоком лейкоцитозе и лимфоцитозе — уровни гемоглобина и числа тромбоцитов часто сниженные за счет вытеснения нормального кроветворения лейкозным клоном или присоединения нередких для ХЛЛ аутоиммунных осложнений – аутоиммунной гемолитической анемии и/или тромбоцитопении.
Темпы течения болезни и продолжительность жизни при ХЛЛ колеблются в широких пределах – от 2-3 до 20-30 лет. Медленное развитие в начале болезни – причина того, что у 70% пациентов с ХЛЛ диагностируется при анализе крови, сделанном в связи с другими заболеваниями. Примерно у 15-20% больных клинические и гематологические признаки заболевания остаются стабильными и минимально выраженными без лечения на протяжении многих лет и не влияют на продолжительность жизни.
При медленном прогрессировании ХЛЛ больной остается под наблюдением (выжидательная тактика), сигналом к началу лечения служат:
• Массивная инфильтрация костного мозга лимфоцитами (более 80% лимфоцитов в миелограмме), особенно если при этом имеется снижение уровня эритроцитов и тромбоцитов.
Лечение Хронического лимфоцитарного лейкоза:
Поскольку хронический лимфоцитарный лейкоз прогрессирует медленно, многие люди не нуждаются в лечении в течение нескольких лет — пока не начинает увеличиваться содержание лимфоцитов, не увеличиваются лимфатические узлы и не снижается количество тромбоцитов и эритроцитов. Анемию лечат переливаниями эритроцитной массы и инъекциями эритропоэтина (лекарство, которое стимулирует формирование эритроцитов). При снижении количества тромбоцитов переливают соответствующий компонент крови, а при развитии инфекционной болезни назначают антибиотики. Чтобы замедлить рост лимфатических узлов, печени и селезенки, когда это сопровождается дискомфортом, применяется лучевая терапия.Лекарства, которыми принято лечить сам лейкоз, не вылечивают от болезни и не продлевают жизнь, а к тому же могут вызывать тяжелые побочные эффекты. Избыточное лечение более опасно, чем недостаточное. Когда количество лимфоцитов становится очень большим, врач может назначить противоопухолевые средства, иногда в комбинации с кортикостероидами (гормональными средствами). Прием преднизолона и других кортикостероидов может сопровождаться существенным и быстрым улучшением у людей с далеко зашедшим лейкозом. Однако эта реакция обычно кратковременная, а кроме того, кортикостероиды вызывают много побочных эффектов при длительном использовании, в том числе возрастает риск возникновения тяжелых инфекций.Лекарственная терапия В-клеточного лейкоза включает алкилирующие средства, которые уничтожают злокачественные клетки, взаимодействуя с их ДНК. Для лечения волосковоклеточного лейкоза высокоэффективен альфа-интерферон.
Прогноз
Большинство форм хронического лимфоцитарного лейкоза прогрессирует медленно. Шансы пациента на выздоровление зависят оттого, как далеко зашла болезнь. Определение стадии болезни основано на таких показателях, как количество лимфоцитов в крови и костном мозге, размер селезенки и печени, наличие или отсутствие анемии, содержание тромбоцитов. Люди, имеющие В-клеточный лейкоз в ранних стадиях, часто живут 10—20 лет после установления диагноза и обычно не нуждаются в лечении. Больные, у которых выражена анемия, а содержание тромбоцитов менее 100х Ю’в 1 л крови (норма 180—320х 109), имеют худший прогноз,чем те, у кого анемия не выражена и содержание тромбоцитов в норме. Обычно смерть наступает из-за прекращения функции костного мозга: он не может вырабатывать достаточное количество нормальных клеток, способных доставлять кислород клеткам организма, бороться с инфекциями и предотвращать кровотечение. У людей, имеющих Т-клеточный лейкоз, прогноз несколько хуже.
По причинам, по-видимому связанным с изменениями в иммунной системе, у больных с хроническим лимфоцитарным лейкозом более вероятно развитие других онкологических заболеваний.
К каким докторам следует обращаться если у Вас Хронический лимфолейкоз (хронический лимфоидный лейкоз):
Гематолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического лимфолейкоза (хронического лимфоидного лейкоза), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Симптомы Хронического лимфоцитарного лейкоза:
На ранних стадиях болезни пациенты обычно не имеют никаких симптомов, кроме увеличения лимфатических узлов. Возможные симптомы могут включать утомляемость, потерю аппетита, потерю в весе, одышку при нагрузке и ощущение переполнения в животе вследствие увеличения селезенки. При Т-клеточных лейкозах на ранней стадии болезни может развиваться поражение кожи, что приводит к появлению необычной сыпи, как при синдроме Сезари. По мере того как болезнь прогрессирует, появляется бледность и легко возникают подкожные кровоизлияния. Бактериальные, вирусные и грибковые инфекции обычно присоединяются лишь на поздних стадиях болезни. Иногда болезнь обнаруживается случайно, когда в анализе крови, назначенного по другим поводам, выявляют увеличение количества лимфоцитов — больше 5000 клеток в 1 мкл (норма — 1200-3000). В этих ситуациях обычно делают биопсию костного мозга. У человека, страдающего хроническим лимфоцитарным лейкозом, увеличивается содержание лимфоцитов в костном мозге. Анализы крови могут выявить анемию, уменьшение количества тромбоцитов и снижение уровня антител.
Классификация заболевания
Хронический лимфолейкоз (код по МКБ-10 — C91.1) подразделяют на несколько групп, исходя из того, какой именно вид клеток крови начал очень быстро и практически бесконтрольно размножаться. Именно по этому параметру заболевание подразделяется на:
- мегакариоцитарный лейкоз;
- моноцитарный;
- миелолейкоз;
- эритромиелоз;
- макрофагальный;
- лимфолейкоз;
- эритремия;
- тучноклеточный;
- волосатоклеточный.
Доброкачественное хроническое поражение характеризуется медленным нарастанием лейкоцитоза и лимфоцитов. Увеличение лимфоузлов незначительное и при этом нет анемии и признаков интоксикации. Самочувствие пациента вполне удовлетворительное. Специального лечения не требуется, пациенту только рекомендуется соблюдение рационального режима отдыха и труда, потребление здоровой пищи, богатой витаминами. Рекомендуется отказаться от вредных привычек, избегать переохлаждения.
Прогрессирующая форма хронического лимфолейкоза относится к классической и характеризуется тем, что повышение количества лейкоцитов происходит регулярно, каждый месяц. Лимфоузлы постепенно увеличиваются и наблюдаются признаки интоксикации, в частности такие, как:
- лихорадка;
- слабость;
- похудение;
- повышенная потливость.
При значительном повышении количества лейкоцитов назначают специфическую химиотерапию. При грамотном лечении возможно достижение продолжительной ремиссии. Опухолевая форма характеризуется тем, что лейкоцитоз в крови незначительный. При этом наблюдается увеличение селезенки, лимфоузлов, миндалин. Для проведения лечения назначаются комбинированные курсы химиотерапии, а также лучевая терапия.
Спленомегалический тип хронического лимфолейкоза (по МКБ-10 — C91.1) характеризуется тем, что лейкоцитоз умеренный, лимфоузлы увеличены незначительно, а селезенка имеет большие размеры. Для проведения лечения назначается лучевая терапия, а в тяжелых случаях показано удаление селезенки.
Костномозговая форма хронической лимфолейкоза выражается в незначительном увеличении селезенки и лимфоузлов. При проведении анализов крови обнаруживается лимфоцитоз, быстрое снижение тромбоцитов, эритроцитов и здоровых лейкоцитов. Помимо этого, наблюдается повышенная кровоточивость и анемия. Для лечения назначается курс химиотерапии.
Пролимфоцитарный тип хронического лимфолейкоза (по МКБ-10 — C91.3) характеризуется тем, что у пациентов наблюдается повышенный лейкоцитоз со значительным увеличением селезенки. Она плохо поддается проведению стандартного лечения.
Волосатоклеточный вид заболевания представляет собой особую форму, при которой лейкозные патологические лимфоциты имеют характерные особенности. При ее протекании лимфоузлы не изменяются, увеличивается печень и селезенка, а также пациенты страдают от различных инфекций, поражения костей и кровоточивости. Единственная методика терапии – удаление селезенки, а также проводится химиотерапия.
Прогноз
Определенный прогноз жизни имеет право на существование только после выявления реакции пациента на терапию. Хронические лейкозы могут обостряться и находиться в стадии ремиссии. Если течение болезни благоприятное, то можно рассчитывать на жизнь в течение еще четверти века.
Прогноз заведомо не будет благоприятным, если значительно увеличивается или снижается число тромбоцитов. Другой вариант – высокие показатели общего лейкоцитоза, а также существенное увеличение объема печени и селезенки.
Несмотря на то, что хронический лейкоз любого типа и любой формы не излечим, современные средства дают возможность продлить жизнь пациентов и сохранить трудоспособность.
Что делать, если вы подозреваете коронавирусную инфекцию?
Люди, которые замечают тревожные симптомы, подозревают, что они заражены коронавирусом SARS-CoV-2 или имели прямой контакт с инфицированным человеком, должны уведомить ближайшую санитарно-эпидемиологическую станцию (санэпид) или связаться с ближайшим отделением инфекционных заболеваний больницы.
Не рекомендуется сообщать в клиники или отделы неотложной помощи больницы самостоятельно. Если вы подозреваете коронавирусную инфекцию, вам не следует пользоваться общественным транспортом. Информационную поддержку по коронавирусу и помощь можно получить на круглосуточной горячей линии Национального фонда здравоохранения.
Симптомы коронавирусной инфекции
В большинстве случаев коронавирусы человека являются умеренными. Симптомы заболевания включают головную боль, кашель, боль в горле, высокую температуру и недомогание. Более вирулентные вирусы приводят к развитию пневмонии или бронхита.
Они опасны, особенно для пожилых людей, хронически больных и людей с ослабленным иммунитетом. Характерные симптомы коронавируса SARS-CoV-2 также включают одышку, проблемы с дыханием, лихорадку (обычно выше 38 градусов по Цельсию), сухой кашель и общую слабость.
Инкубационный период для коронавируса (время между заражением и появлением симптомов) составляет 2-14 дней, и симптомы обычно появляются в течение 5-6 дней после заражения.
В последнее время появились сообщения о том, что вирус может мутировать и давать новые симптомы. У некоторых пациентов появилась сыпь на теле и головокружение. Последовала одышка.