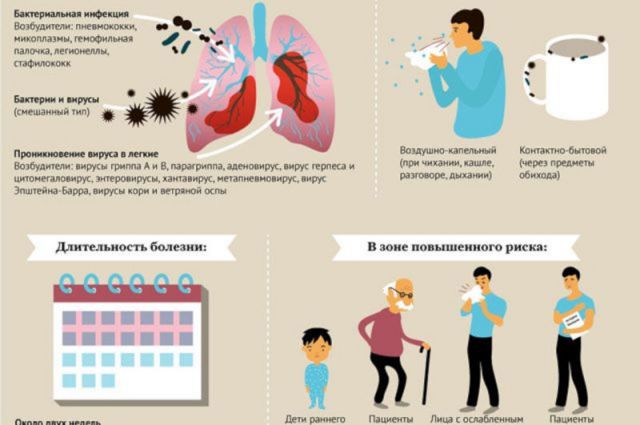
Коронавирус без пневмонии
Содержание:
- Симптомы пневмонии при коронавирусе
- Диагностика
- Лечение болезни
- Как избежать наступления отека легких при коронавирусе
- У кого вирус не переходит в легкие?
- КОРОНАВИРУС ВЫЗЫВАЕТ «ЭФФЕКТ МАТОВОГО СТЕКЛА» В ЛЕГКИХ?
- Методы диагностики
- А если это вирусная пневмония при гриппе?
- Симптомы
- Чтобы дети меньше болели: что нужно сделать в садах и школах
- Сравнение Амоксиклава и Азитромицина
Симптомы пневмонии при коронавирусе
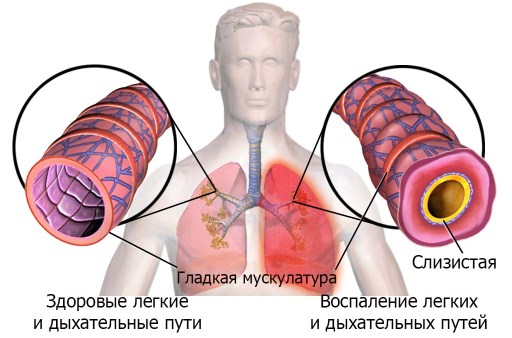
Специфические признаки отсутствуют. Человек не способен самостоятельно обнаружить у себя воспаление легких. Есть только критерии, свидетельствующие о необходимости срочного обращения к врачу. Это сильная длительная лихорадка с температурой выше 39 градусов (больше двух дней), головокружение, слабость, одышка и ощущение нехватки воздуха. Особенно опасным признаком считается посинение кожного покрова в лицевой зоне и других областях, указывающее на низкий уровень кислородного насыщения крови. Специалисты в области здравоохранения рекомендуют вызывать врача даже при умеренной лихорадке для оценки тяжести состояния. При приступе удушья нужно вызывать скорую помощь.
 Эффект матового стекла
Эффект матового стекла
Диагностика
Диагноз химического пневмонита врачам обычно ясен из последовательности событий, если информация о них доступна. В постановке диагноза могут помочь рентгенологическое исследование органов грудной клетки и измерение количества кислорода и углекислого газа в образце крови.
Первоначальная рентгенограмма грудной клетки может оставаться нормальной в течение 48 часов, поэтому отсроченные рентгенограммы важны при значительном облучении. Наиболее распространенной рентгенологической картиной является отек легких, хотя сообщалось о различных рентгенологических помутнениях.
Лечение болезни
Принципы лечения пневмонии зависят от возбудителя заболевания. Вирусные пневмонии проходят самостоятельно в течение 7 дней и не требуют дополнительного лечения. Вылечить бактериальные можно только антибиотиками
Очень важно обеспечить достаточное количество жидкости, даже если ребенок отказывается пить самостоятельно
Стандарты лечения детской пневмонии включают применение следующих лекарств:
- Кашель. Используются препараты разжижающие мокроту и облегчающие ее выведение. Применять можно в виде таблеток или сиропов, состав может быть химическим или натуральным. Хорошо зарекомендовали себя – Амброксол (с рождения), Бромгексин (от 3 лет).
- Температура. Жаропонижающие лекарства применяются, если температура тела выше 38,5 градусов. Наиболее популярные – Парацетамол (с рождения) и Нурофен (с рождения).
- Антибиотики. В первую очередь назначают пенициллинового ряда, но выбор зависит от формы пневмонии. Популярные – Амоксициллин (с рождения), Эритромицин (с 4 месяцев).
- Пробиотики – Линекс (с рождения), Бификол (с 6 месяцев).
При возникновении пневмонии на фоне ОРВИ, важно лечить насморк. При отеке слизистой обязательно использовать сосудосуживающие препараты – Отривин (с 6 лет), Називин (от 1 года)
Промывать солевыми растворами – Аква Марис, Квик, Пшик, все они могут применяться с рождения.
При бронхообструкции назначают лечение Беродуалом или Эуфиллином. Препараты можно использовать с рождения под контролем врача.
Разновидности медикаментов при пневмонии, дозировка и способ приема указаны в таблице:
| Вид медикамента | Название препарата | Возраст | Дозировка | Способ приема |
| Разжижающие мокроту | Амброксол
Бромгексин |
с рождения
от 3 лет |
до 6 лет – 1/2 ч. л., до 12 лет – 1 ч. л., старше 12 лет – 2 ч. л.
3-6 лет – 2,5 мл, 6-10 лет – 5-10 мл, старше 10 лет – 10-20 мл |
2-3 раза в сутки, во время еды
3 раза в сутки |
| Жаропонижающие | Парацетамол
Нурофен |
с рождения
с рождения |
15 мг на 1 кг
50 мл |
3-4 раза в сутки
3 раза в сутки |
| Антибиотики | Амоксициллин
Эритромицин |
с рождения
с 4 месяцев |
20 мг на 1 кг
50 мг на 1 кг |
разделить на 3 приема
разделить на 4 приема |
| Пробиотики | Линекс
Бификол |
с рождения
от 6 месяцев |
до 7 лет – 1 саше, старше 7 лет – 2 саше
до 12 месяцев – 1 доза, старше года – 5-10 доз |
1 раз в сутки через 3 часа после антибиотика
1 дозу растворить в 1 ч. л. воды, применять за 20-30 минут до еды |
| Сосудосуживающие | Отривин
Називин |
от 6 лет
от 1 года |
1 впрыскивание
до 6 лет – 0,025% – 1-2 капли, старше 6 лет – 0,5% – 1-2 капли |
3-4 раза в сутки
2-3 раза в сутки |
| Растворы для промывания | Аква Марис
Квик |
с рождения
с рождения |
1-2 орошения
1-2 орошения |
3 раза в сутки
3 раза в сутки |
| При бронхоспазме | Беродуал
Атровент |
с рождения
с рождения |
2 капли (0,1мг) на 1 кг на 1 дозу, не более 1,5 мг в сутки
индивидуально |
ингаляции через небулайзер
внутривенно |
Основные правила лечения пневмонии дома
При диагностировании пневмонии рекомендуется больничный уход. Лечиться в домашних условиях можно с разрешения педиатра при условии соблюдения всех предписаний.
Наиболее важные рекомендации:
- Как только ребенок начал заболевать, температура в его комнате должна быть 18-19 градусов, поскольку прохладный воздух препятствует быстрому высыханию слизи в легких.
- Все сборники пыли и ковры желательно убрать, если это невозможно, нужно чаще совершать влажную уборку. Лучше делать это 1 раз в день, но не реже двух раз в неделю без использования моющих средств с отдушками.
- Комната, где находится ребенок, должна регулярно проветриваться и увлажняться. Для этого можно использовать специальные бытовые приборы, ионизаторы воздуха или любые другие предметы (полотенца на батарее, тазик с водой). Проветривать каждые 10 минут в течение часа.
Сколько будет длиться лечение пневмонии дома, будет зависеть от соблюдения ребенком питьевого режима и диеты. Питание должно быть легким, без жирной и жареной пищи. Идеально подойдут овощные супы и паровое мясо. Если ребенок не хочет кушать, можно ограничиться отварами из сухофруктов, компотом или чаем.
Заболевание лечится быстрее, если придерживаться соблюдения постельного режима. Гулять на улице можно с 6-7 дня заболевания при хорошем самочувствии и благоприятных погодных условиях.
Как избежать наступления отека легких при коронавирусе
— В большинстве случаев при заболевании появляются повышенная температура и кашель. С этими неприятными симптомами нужно грамотно бороться, — подчеркивает Анча Баранова. — Для этого большинство из нас принимает самые простые известные препараты, которые продаются в аптеках без рецепта. Все они способны снизить температуру. Но механизм у этих лекарств разный. Одни помогут вам предупредить развитие острого респираторного синдрома. А некоторые – наоборот, подтолкнут вас ближе к этому опасному состоянию.
Оптимальным в этой ситуации будет обычный аспирин. Он не только будет сбивать температуру и убирать боль (головную, в суставах, в мышцах), но и заодно снижать системное воспаление и тромбообразование, в том числе в легких. Если человек принимает аспирин, пока инфекция еще не перешла в опасный синдром, то меньшее количество людей окажется в больнице.
ВАЖНО: этот совет относится только ко взрослым (но дети и не болеют коронавирусом с выраженными симптомами), и только к тем, у кого нет противопоказаний. Сомневаетесь – поговорите с врачом
— А если пневмония развивается как осложнение гриппа — такого не бывает?
— Тоже бывает. Но при COVID-19 такие осложнения, к сожалению, возникают чаще. И у большего количества пациентов это именно тяжелые нарушения.
Еще одним недавним открытием стало то, что даже у людей с малосимптомным течением болезни лёгкие могут повреждаться. Скорее всего, эти повреждения не носят фатального характера, но они есть.
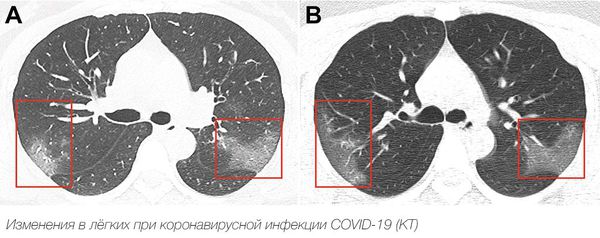
На снимках компьютерной томографии врачи описывают так называемый симптом матового стекла. Это большие участки снижения прозрачности лёгочной ткани, похожие на матовое стекло.
— Что означает появление таких областей?
— Это значит, что в таких местах возникает повреждение на уровне альвеол, отек легких, и эти отделы могут не выполнять функцию насыщения крови кислородом.
Виды пневмонии
Доктор Комаровский пояснил, что существует несколько видов пневмонии.
Пневмония, которая проявилась как осложнение при ОРВИ, отличается от пневмонии, которая развивается при коронавирусной инфекции.
При ОРВИ в легких может образоваться слизь, что отрицательно сказывается на вентиляции органа дыхания. В результате там появляются бактерии.
В таких случаях врачи назначают антибиотики.
Вирусная пневмония, которая развивается при коронавирусе, не остается только в дыхательных путях. Она проникает в легкие и размножается там. Нужно понимать, что вирус — это не бактерия.
Следовательно, пневмония при COVID-19 — это проявление болезни, а не осложнение.как при ОРВИ.
«Самый худший вариант развития событий — это вирусно-бактериальная пневмония. В настоящее время не существует лекарств от вирусной пневмонии, но можно самостоятельно помочь иммунной системе справиться с заболеванием», — сообщил Комаровский.
Врач отметил, что для этого нужно тепло одеваться, пить большое количество теплой жидкости, регулярно проветривать помещение и контролировать уровень влажности воздуха.
Советуем прочитать:
У кого вирус не переходит в легкие?
Вероятность и частота развития пневмонии при коронавирусе значительно выше у пожилых пациентов, чем у молодых. Если посмотреть на графики заболеваемости и летальности, то видна четкая корреляция между возрастом и отслеживаемыми признаками.
Однако правильнее будет сказать, что это связано не с самим сроком жизни, а с проблемами, которые накопились за этот срок. Прежде всего это хронические заболевания и нарушения в работе многих органов и систем, в том числе и иммунной. Именно поэтому старики более подвержены развитию пневмонии.
Летальность коронавируса по возрастным группам
Коронавирус редко дает пневмонию у ребенка, но все же такие случаи бывают, и связаны они с теми же факторами – хроническими заболеваниями, иммунодефицитными состояниями.
Согласно наблюдениям врачей, работавших с пациентами с COVID-19, можно утверждать, что вероятность заражения тем больше, чем выше полученная инфицирующая доза вируса. Эта доза зависит от времени контакта с больным и предпринимаемых мер профилактики заражения.
Но влияет ли объем вирусной дозы на тяжесть течения болезни и возможность перехода ее в пневмонию? На данный момент нет научных исследований, подтверждающих или опровергающих это. Об этом можно условно судить по высокой частоте встречаемости пневмоний среди медицинского персонала, так как именно медики получают наибольшую инфицирующую дозу.
Исходя из сказанного, можно заключить, что минимальный риск перехода коронавирусной инфекции в пневмонию имеют:
- Люди, не имеющие серьезных проблем со здоровьем. Как правило, это пациенты молодого возраста.
- Получившие низкую инфицирующую дозу вируса. Если заражение произошло в результате недлительного контакта, причем зараженный и носитель использовали средства индивидуальной защиты.
- Пациенты со своевременно диагностированным COVID-19. Те, кто обратился за медицинской помощью сразу же после появления симптомов, знают свой диагноз и возможные последствия, и, следовательно, более внимательно относятся к своему состоянию и его изменениям. Они получают лечение и рекомендации врача, находятся под наблюдением квалифицированного специалиста. Это позволяет добиться скорейшего выздоровления, не допустить перехода болезни в более тяжелые формы (пневмония), а если это все же произойдет, то сразу же скорректировать лечение нужным образом.
- Люди, зараженные S-подтипом коронавируса. Но узнать это в условиях обычного стационара или поликлиники не представляется возможным, так как требуется генетическое исследование вируса. Хорошей новостью является то, что на данный момент S-подтип превалирует, и на него приходится около 70% всех случаев COVID-19.
- Положительная динамика течения болезни в течении недели. Если к концу первой недели течения коронавирусной инфекции симптомы идут на спад или наступает выздоровление.
Эти несколько закономерностей, позволяющих определить минимальный риск развития коронавирусной пневмонии, были получены из клинического опыта врачей всего мира.
Отношение пациента к одной из перечисленных групп или ко всем сразу снижает риск развития пневмонии при коронавирусе, но не исключает его!
На формирование воспаления легких при COVID-19 оказывает влияние большое количество факторов, которые не всегда можно учесть и предвидеть. Поэтому каждый человек, заболевший коронавирусной инфекцией, имеет риск формирования пневмонии. Главная задача пациента и врача — минимизировать этот риск!
Правильное мытье рук – один из основных профилактических методов против коронавируса
КОРОНАВИРУС ВЫЗЫВАЕТ «ЭФФЕКТ МАТОВОГО СТЕКЛА» В ЛЕГКИХ?
Японские ученые обнаружили, что почти у половины из перенесших заболевание коронавирусом без симптомов компьютерная томография показывает изменения в легких — так называемый эффект «матового стекла». Что это означает и опасно ли?
Врачи-пульмонологи говорят о серьезном «поражении легких» коронавирусом оснований нет. По его словам, эффект «матового стекла» может быть обнаружен при обследовании любого человека, перенесшего обычный грипп или страдающего аллергией.
«Матовое стекло — это не диагноз, а, условно говоря, картинка. На снимке отдаленно это напоминает легкие в тумане. Затуманенный участок легких — неспецифический воспалительный признак… Он может быть и при вирусной ситуации, и при бактериальной, и при аллергической реакции»
Пульмонолог отметил, что эффект «матового стекла» — это временное явление, которое исчезает после выздоровления.
Можно ли вылечиться от вирусной пневмонии с помощью искусственной вентиляции легких?
Аппарат искусственной вентиляции легких (ИВЛ) это медицинское оборудование, предназначенное для подачи кислорода в легкие и удаления из них углекислого газа. Искусственная вентиляция дает возможность пережить самый тяжелый период дыхательной недостаточности, пока время или лекарственные препараты не восстановят здоровье легких.
ИВЛ в реанимации проводится многим пациентам, которые не могут нормально дышать самостоятельно. Сначала могут назначить просто кислород, который будет поступать через специальную герметичную маску или шлем. Такая процедура называется неинвазивной вентиляцией легких. Если это не помогает, используют инвазивную ИВЛ. Это означает, что в дыхательное горло (трахею) вставляют трубку (через рот или нос) или трахеостомическую трубку через разрез в трахее.
Существует множество режимов ИВЛ, при которых аппаратное дыхание комбинируется с самостоятельным дыханием пациента или поддерживает его. Какой именно режим нужен пациенту, решают врачи. Если пациенту удается обеспечить комфорт, он может оставаться во время ИВЛ в сознании, хотя чаще бывает наоборот.

По мнению медиков, это может быть связано с тяжелыми хроническими заболеваниями людей до заражения коронавирусом.
Однако врачи признали, что в целом искусственная вентиляция легких — довольно травматична. «Механическая вентиляция — совсем не мягкий способ лечения. Аппарат ИВЛ может усугубить заболевание легких, так что нужно быть осторожными при их использовании»,- утверждают специалисты. Некоторые врачи стараются избегать использования этих аппаратов.
Методы диагностики
Большинство методов диагностики для вирусной и коронавирусной пневмонии схожи между собой. Это связано с тем, что локализация поражения идентичная. Поэтому применяют этапы определение болезни.
-
Общий осмотр. Пациент бледный, сонливый. Температура тела сильно повышена. Часто появляется кашель. При обычной вирусной пневмонии часто возникает ринит, фарингит.
-
Аускультация. При прослушивании фонендоскопом определяет жесткое дыхание в нижних отделах.
-
Общий анализ крови. В обоих случаях повышены лейкоциты и СОЭ. Уменьшается число эритроцитов, гемоглобин, гематокрит.
-
Лейкоцитарная формула. Сдвиг лейкоцитарной формулы влево. Увеличивается число нейтрофилов.
-
Рентгенография. Определяют участки затемнения легочной ткани. При обычной вирусной пневмонии он небольшой, четко локализован. Если причиной стала коронавирусная инфекция, он распространяется от одного очага по обширным долям легких, часто характерна двухсторонняя форма.
- ПЦР. Это вирусологическое тестирование, определяющее генетический материал микроорганизма. У каждого он специфичен. Поэтому врач-лаборант легко определит, грипп или коронавирус.
Сразу после получения данных врач назначает лечение. В процессе его применения повторно назначают лабораторно-инструментальные тесты, чтобы следить за состоянием легких. Рентгенографию нельзя делать более 2 раз, происходит сильное облучение организма.
А если это вирусная пневмония при гриппе?
Совсем скоро к коронавирусу присоединится грипп. И лучше на ранних этапах заболевания все-таки определить, какой именно вирус атакует ваш организм. «Потому что от гриппа есть специфическое лечение. Доказана эффективность таких действующих веществ, как озельтамивир и занамивир», — говорит Евгений Щербина.
Как рассказывала «Вестям» Ольга Голубовская, препараты, содержащие их, максимально эффективны в первые 48 часов после начала заболевания. Их своевременный прием защищает от развития пневмонии при гриппе. А она, по словам Евгения Щербины, может развиться уже в первые дни заболевания. «Тогда как при коронавирусе время наступления выраженной пневмонии — это обычно вторая неделя от начала болезни», — говорит эксперт. «Критическое время для пневмонии при Covid-19 — вторая неделя», — подтверждает и Юрий Межибовский.
На глаз отличить «корону» от гриппа невозможно. «Для коронавируса, как и для гриппа, и любого вирусного заболевания, характерен общий интоксикационный синдром — недомогание, слабость, боль в суставах и мышцах, ломота во всем теле, повышение температуры. Она может варьироваться от субфебрильной до фебрильной выше 38,5–39,5 градуса и выше. Может быть кашель — сухой, малопродуктивный», — рассказывает Евгений Симонец.
«А такой отличительный симптом коронавируса, как потеря обоняния и вкуса, в первые дни может не появиться, — уточняет Евгений Щербина. — Кроме того, на снимках компьютерной томографии вирусные пневмонии выглядят примерно одинаково».
В такой ситуации, по словам эксперта, помогут антигеновые экспресс-тесты, которые показывают, у вас грипп или Covid-19. Такие комбинированные тесты пока предлагают частные клиники. Для домашнего применения можно купить тест на грипп (определяет антиген гриппа А и В). Он стоит в пределах 300–350 грн. «Не забываем о том, что такие тесты могут давать погрешность. Поэтому не занимаемся самолечением. Окончательное решение — за врачом», — напоминает Евгений Щербина.
Симптомы
COVID-19 имеет несколько вариантов течения:
- бессимптомное носительство коронавируса;
- острая респираторная вирусная инфекция (ОРВИ);
- пневмония средней степени тяжести, неопасная для жизни пациента;
- тяжелая пневмония, осложненная развитием респираторного дистресс-синдрома (РДС).
В случае бессимптомного носительства клинические проявления болезни отсутствуют полностью, либо настолько слабо выражены и неспецифичны (легкое недомогание, покашливание, незначительный насморк), что человек не придает им значения. Такие симптомы самостоятельно исчезают в течение нескольких дней без лечения. Однако, несмотря на отсутствие жалоб, такой человек тем не менее является источником инфекции и способен заражать окружающих.
Отсутствие клинических проявлений указывает на хорошую работу иммунной системы, которая подавила развитие инфекции. Следовательно, и количество вирусных частиц, выделяемых носителем, невелико. Но при длительном контакте все же может произойти инфицирование другого человека.
В виде ОРВИ коронавирусная инфекция известна миру уже давно. Эта форма болезни отмечается у большинства пациентов. Основные симптомы, характерные для такого варианта COVID-19:
- повышение температуры;
- кашель;
- насморк;
- вялость, утомляемость.
Кроме этого, могут встречаться головные боли, боль в горле, аносмия (потеря обоняния), диспепсические явления (потеря аппетита, тошнота, рвота, диарея).
Более тяжелый вариант течения COVID-19 – неосложненная пневмония. Она может протекать незаметно для пациента и разрешиться самостоятельно. К симптомам ОРВИ добавляется одышка разной степени выраженности, кашель с отделением мокроты. Если очаг пневмонии небольшой, то клинические проявления выражены слабо или даже отсутствуют, и больной человек редко обращается за помощью.
На фоне лечения противовирусными и противовоспалительными препаратами пневмония достаточно скоро разрешается. Она может быть диагностирована случайно или ретроспективно, на основании остаточных изменений на рентгеновском снимке легких.
Коронавирус при электронной микроскопии. Свободные вирусные частицы (а), вирус в клетках дыхательных путей человека (б).
Самая тяжелая форма течения коронавирусной инфекции – тяжелая пневмония, осложненная РДС и полиорганной недостаточностью. Данную форму еще называют китайской пневмонией нового типа. Она развивается у небольшого количества зараженных, в основном у пожилых пациентов и у людей, имеющих хронические декомпенсированные заболевания, но характеризуется очень высокой летальностью. Клинически на первый план выступает выраженная одышка, которая быстро нарастает. Далее развивается дыхательная недостаточность.
Инкубационный период при COVID-19 может составлять 2-14 суток. Чаще всего симптомы появляются через 4-5 дней с момента заражения. При тяжелом течении уже на 8-е сутки одышка достигает максимальной степени выраженности, а на 10-й день требуется применение респираторной поддержки с помощью аппарата ИВЛ.
Чтобы дети меньше болели: что нужно сделать в садах и школах
Екатерина Сояк, эпидемиолог, заведующая отделом оценки рисков и инфекционного контроля НДСБ «Охматдет», рассказала «Вестям», с помощью чего можно снизить риски заражения и какие меры являются бесполезными. Начнем с последних.
Дезинфицирующий коврик
Смысла в нем никакого нет. Чтобы обеззаразить обувь, нужно постоять на этом коврике минимум минуту. Никто в школах, садике делать этого не будет. Более того, дезинфицирующее средство, которое наливают в коврик, действует первые пару минут. Потом оно просто испаряется, и остается низкая концентрация вещества, которая абсолютно недостаточна для дезинфекции.
Лампы
Есть разные типы облучателей и ламп: открытые или экранированные, кварцевые или бактерицидные. Облучатели открытого типа и кварцевые лампы точно использовать не получится в школах и садах, да в этом и нет необходимости. В присутствии людей разрешена к использованию бактерицидная лампа экранированного типа.
Если говорить о ее эффективности в отношении деактивации «микробов», она действительно эффективна. Ее ультрафиолетовое излучение «убивает» и коронавирус, и вирусы гриппа, и кори, и весь остальной спектр патогенов. Но ультрафиолет, кроме пользы, может принести и вред, если, например, лампа будет неправильно монтирована и помещение не будет регулярно проветриваться.
Есть много показателей, которые должны контролироваться при работе УФ-лампы в помещении. Ведь озон, выделяемый при работе любой УФ-лампы, достаточно ядовит. Вряд ли в школе или детском саду есть специалисты для контроля работы ламп, а соответственно, не факт, что приборы будут правильно эксплуатироваться. А в этом случае рисков больше, чем пользы.
HEPA-фильтр
Он фильтрует воздух почти на 99,9%. Но дети заражаются коронавирусом в основном капельным и контактным путем, пользуясь общими вещами или находясь на близком расстоянии. Но не воздушным. Поэтому если в классе будет один больной человек, он сможет заразить других детей, несмотря на установленный HEPA-фильтр.
Если он будет в составе механической вентиляции, то, безусловно, это большой плюс: помогает при профилактике воздушных инфекций (таких как корь, ветрянка и т. п.). Но отдельно стоящий или в составе увлажнителя он вряд ли будет эффективен.
Дезинфицирующая рамка
Она не нужна даже в медучреждениях, потому что абсолютно не имеет доказательной базы и пользы. Поэтому дезинфицировать одежду детей нет ни малейшего смысла.
Сравнение Амоксиклава и Азитромицина
Чтобы определить, какой препарат лучше, необходимо сравнить их, определить сходства и отличительные особенности. Оба лекарства относятся к группе макролидов.
Сходство
Какой препарат лучше, Азитромицин или Амоксиклав, зависит от ситуации, когда назначается первый или второй антибиотик.
У обоих медикаментов химическая структура совсем разная, но сходства присутствуют. И первый, и второй препарат обладают широким спектром активности. Они эффективно противодействуют таким микроорганизмам, как:
- Многие разновидности стрептококков и стафилококков, которые чаще всего являются возбудителями заболевания. Оба препараты активны и против золотистого стафилококка – он часто является причиной тяжелых и опасных болезней.
- Гемофильная палочка. Вызывает пневмонию и гнойный менингит.
- Хеликобактер пилори. Это микроорганизм, который вызывает гастрит и язвенную болезнь желудка и двенадцатиперстной кишки.
- Бактерии, вызывающие гонорею, коклюш и дизентерию.
У обоих препаратов хорошая совместимость, так что их могут назначать одновременно.
У обоих препаратов хорошая совместимость, так что их могут назначать одновременно. Такой вариант применяют только при тяжелых заболеваниях, когда лечение осуществляется в стационарных условиях. Примером является двусторонняя пневмония (воспаление легких).
В чем разница
Практически всегда достаточно бактериостатического влияния Амоксиклава, чтобы побороть инфекцию. Когда бактерии перестают размножаться, то с ними успешно справляется уже иммунитет, если он нормально функционирует. Но если он ослаблен, то помогает бактерицидное действие Азитромицина. Такой препарат предпочтительнее, когда механизмы защиты в очагах воспаления совсем слабые.
Следующее преимущество Амоксиклава – быстрое впитывание. Максимальный эффект от медикамента будет через 1-2 часа. При использовании Азитромицина требуется минимум 2 часа.
Амоксиклав является препаратом, который первым назначают при ЛОР-заболеваниях, но только если они не в тяжелой форме, а также если у возбудителей нет устойчивости к действующему веществу.
Преимуществом Азитромицина является то, что он активен по отношению к большему количеству микроорганизмов.
Преимуществом Азитромицина является то, что он активен по отношению к большему количеству микроорганизмов, чем Амоксиклав:
- Микоплазма. Вызывает атипичную пневмонию. У этого организма нет стенок клеток, так что Амоксикав просто не сможет воздействовать на микоплазму;
- Некоторые разновидности палочки Коха. Она провоцирует развитие туберкулеза.
- Некоторые разновидности легионелл, которые тоже вызывают заболевания легких.
Еще одно отличие Азитромицина – он обладает дополнительно противовоспалительными и иммуномодулирующими свойствами. Эффект от этого медикамента появляется позже, но при этом он дольше длится. Азитромицин еще назначают при непереносимости пенициллинов.
Что дешевле
Амоксиклав и Азитромицин являются антибиотиками, так что в аптеке их можно приобрести только по рецепту от врача. Цены зависят от количества действующего вещества в таблетках.
Упаковка Амоксиклава стоит около 230 рублей за 15 штук. У Азитромицина стоимость составляет 50 рублей.
Упаковка Амоксиклава стоит около 230 рублей за 15 штук.
Амоксиклав выпускается словенская компания, а у Азитромицина производителями являются российские организации.