Результаты теста на коронавирус
Содержание:
Как делают
На сегодняшний день в России прошли регистрацию 5 тест-систем, но эта цифра не является окончательной, так как заявки продолжают поступать. Получить право на тестирование пытаются в том числе частные медцентры.
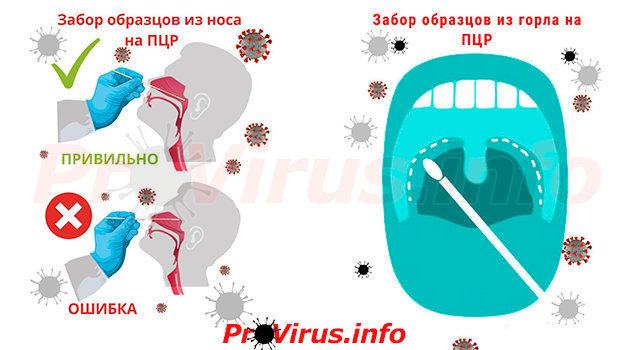
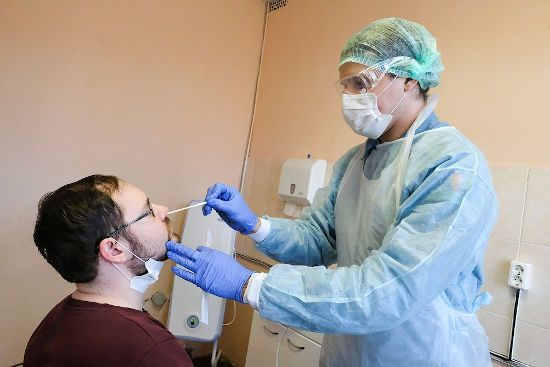
 До настоящего момента тестирование проводилось в основном методом ПЦР-диагностики мазков, взятых из носоглотки
До настоящего момента тестирование проводилось в основном методом ПЦР-диагностики мазков, взятых из носоглотки
Для проверки возможного заражения Covid-19 рекомендуется по возможности сдавать пробы из нижних дыхательных путей. Если же результат первичного тестирования отрицательный, и при этом есть веские основания подозревать наличие инфекции, то обязательно делается повторный анализ с применением нескольких биологических жидкостей – выделений из носа, мокроты и трахеального аспирата.
В случае доступности проведения серологических анализов, которые помогают определить специфические антитела к возбудителю, ВОЗ рекомендует по возможности производить забор парных сывороток крови. Такие анализы делаются в острой фазе болезни и на этапе выздоровления.
Лабораторные исследования должны проводиться при подозрении на любую инфекцию, поскольку симптомы коронавируса очень похожи на другие заболевания бронхо-легочной системы. Учитывая совпадение периода пандемии с сезоном простуд и ОРВИ, подобное обследование весьма актуально.
Поможет ли наличие теста в случае госпитализации?
Наличие или отсутствие анализа не предопределяет ни необходимость госпитализации, ни очередность. Врачи ориентируются на состояние здоровье, особенно, на наличие проблем с дыханием, цифры температуры тела, наличие интоксикации и уровень сатурации. Почему же тогда тест делают группе риска?
Как раз для того, чтобы быстрее «снимать» интоксикацию, так как развитие осложнений заболевания у пациентов из группы риска происходит быстрее. Это лица старше 65 лет, пациенты с симптомами пневмонии, сопутствующими хроническими заболеваниями органов сердечно-сосудистой, эндокринной систем, органов дыхания и иными системными хроническими тяжелыми заболеваниями.
Для людей, которые прибыли из неблагоприятных мест по распространению вируса, исследования необходимы для того, чтобы определить уровень (карантин, самоизоляция и т.п.) и длительность изоляции.
Что обнаруживает врач
Эффективность компьютерной томографии в деле диагностики внебольничной пневмонии на фоне коронавируса максимальна. Однако это не значит, что любое подозрение на инфицированность должно стать поводом для проведения КТ. Нередко коронавирус протекает без пневмонии. И только врач должен выставлять показания для рентгенодиагностики.
- Изменения легочных полей, фиксируемые КТ, при данной инфекции условно делят на четыре степени тяжести от 1- одиночного очага до 4- «фарш из легких». Важна и динамика процесса. Если за 1-2 суток площадь поражения вырастает на четверть или вдвое — пациент попадает в категорию «тяжелый». Не всегда рентгенологическая картина соответствует тому, что врач выслушивает стетоскопом. Довольно часто даже при значительных изменениях КТ аускультативная симптоматика бедна.
- Характерным рентгенологическим синдромом становится «матовое стекло» в результате снижения воздушности легочных полей. Там, где в норме рентгенолог видит темное поле с высоким содержанием воздуха, при утолщении или воспалении межальвеолярных перегородок, заполнении альвеол жидкостью, четком контурировании бронхов и сосудов на изображении появляются участки просветления.
- Частота дыхания, определяемая при выслушивании грудной клетки, обычно превышает 22. Когда этот показатель зашкаливает за 30, пациент подозрителен на тяжелое течение инфекции.
- Параметр, доступный для всех этапов специализированной помощи от амбулаторного звена до скорой и стационара — это пульсоксиметрия. С помощью прибора, надеваемого на фалангу пальца, устанавливается уровень насыщения тканей кислородом. Когда этот показатель падает ниже 95% можно говорить о средне тяжелом течении пневмонии. При сатурации в 93% и ниже состояние оценивается, как тяжелое.
- Регистрируются и ухудшающиеся показатели гемодинамики: снижение АД, ухудшение отделения мочи.
- В анализах крови часто обнаруживается снижение числа лейкоцитов, увеличение С-реактивного белка. (см. подробно изменения в анализе крови при ковиде).
- Тест на вирус не всегда информативен. В том числе из-за того, что на момент развития легочных поражений в рото- и носоглотке, откуда забирается мазок, вируса довольно мало и целесообразно было бы исследовать материал, получаемый при бронхоскопии, что технически мало доступно. Можно сдать анализ крови на антитела, он информативен уже с первых дней болезни (см. как понять результат ).
В условиях эпидемии при ограниченной технической возможности проведения КТ или рентгена легких всем нуждающимся, можно проводить УЗИ легких. Этот метод не 100%, он дает возможность рассмотреть только 70% тканей, поэтому можно пропустить пневмонию. Но поскольку он безопасный, аппаратов УЗИ много, для диагностики это лучше, чем совсем ничего. Если на видимых участках есть пневмония, ее увидят.
Кровь на антитела
Если целью сдачи анализов является не столько проверка состояния здоровья, сколько информация о наличии иммунитета, то сдается анализ на антитела, или иммуноглобулины lgG. Такой тест должны делать медицинские работники и те, кто по долгу службы вынужден контактировать с людьми.
Особенно нужен такой анализ лицам, которые планируют работать с зараженными. Им рекомендуется регулярно проходить тестирование на антитела, результаты которого определят силу противоковидного иммунитета. Установлено, что иммунитет к Covid-19 со временем слабеет, особенно у пожилых и злоупотребляющих алкоголем людей.
Остаются ли антитела
Ученые еще не до конца выяснили, как долго может сохраняться иммунитет к Covid-19, и исследования в этом направлении не прекращаются. Данный пункт очень важен для прогноза повторного заражения и предварительной оценки действенности создаваемых вакцин.
Сравнивая новый коронавирус с его предшественниками, которые вызвали вспышки атипичной пневмонии и ближневосточного респираторного синдрома, – Sars-CoV и Mers-CoV – можно предположить, что приобретенный иммунитет будет активным в течение года или полутора лет.
Да, в ходе пандемии Covid-19 были диагностированы случаи рецидивов, однако пока не удается установить связь между этим фактом и антителами. Остается неясным, объясняется ли повторное заражение несовершенством иммуноглобулинов или же неполным выздоровлением от первичного инфицирования.
Важно! Если провести массовое тестирование людей на антитела, то можно оценить, насколько сформировался коллективный иммунитет. От его результатов зависит дальнейшие ограничения по карантину и самоизоляции
Вот почему во многих странах так озабочены созданием собственных систем диагностики на антитела к Covid-19.
Выбор биологической жидкости
Коронавирус переходит в организм через слизистую носоглотки или конъюнктиву глаз. Он размножается, вызывает воспаление. Затем проникает в кровь. На основе этих данных врач рекомендует биологическую жидкость для проверки на covid-19. В таблице указано, что лучше сдавать, мазок или кровь на коронавирус, чтобы получить достоверный результат, исключить ложные реакции.
| Вид биологической жидкости | Рекомендации по исследованию |
| Мокрота | Сдают в острую стадию. Вирус первоначально попадает в мокроту до распространения в кровоток. Мазок берут из полости носа, зева в первые 10 суток патологии. Так как болезнь передается при чихании, разговоре вместе с мокротой, рекомендуется брать ее мазок после завершения болезни для подтверждения выздоровления |
| Кровь | Кровь нужно сдать в случае, если человек уже переболел. Выявляют антитела, направленные на возбудитель. Они могут сохраняться до 6 месяцев, после этого момента их концентрация постепенно уменьшается. Лучше брать венозную кровь, капиллярная биологическая жидкость может не содержать РНК covid-19 |
С помощью экспресс-тестов берут капиллярную кровь из пальца, когда наблюдается острая стадия болезни. Но в этот период антиген может содержаться в малых количествах, поэтому анализ будет ложноотрицательным. Достоверные данные на начальных этапах показывает мазок из носоглотки, определенный методом ПЦР. Если прошло 10-14 дней, можно сдавать кровь, результат будет точным.
Анализ на антитела
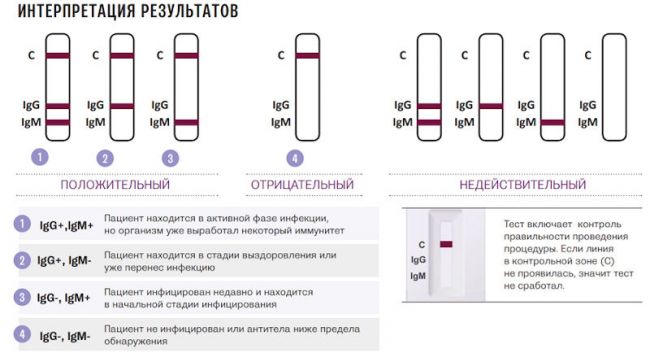
Антитела — это иммунные клетки, которые формируются в ответ на внедрение возбудителя. Иначе они называются иммуноглобулины G. Для прохождения исследования требуется сдать биологическую жидкость. Так как антитела присутствуют только в системном кровотоке, берут только венозную кровь. Предварительной подготовки к тесту не требуется, так как иммуноглобулины постоянно концентрируются в организме человека первые 2-6 месяцев после болезни. После прохождения теста возможны следующие результаты:
-
отрицательный — полное отсутствие иммуноглобулинов G (вирус не проникал в организм или антитела полностью устранились через 6-8 месяцев);
- положительный — указывают не только наличие иммуноглобулинов G, но и их точное количество.
Чем больше уровень антител, тем активнее и сильнее иммунная защита. Если концентрация иммуноглобулинов менее 50, их хватит не более, чем на 2-4 месяца.
У некоторых пациентов с тяжелым прохождением инфекции уровень антител увеличивается свыше 100 единиц. Такая защита наиболее эффективна, может держаться вплоть до 8 месяцев.
Рекомендуется сдавать анализ на антитела через 1 месяц после завершения болезни, иначе их можно не выявить. Через 30-40 суток число этих клеток многократно увеличивается, достигая максимума. По желанию пациента тест можно проводить повторно через 6 месяцев.
Как выбрать лабораторию?
Возникает вопрос, если уж решили сдать тест платно по собственной инициативе, стоит ли перестраховаться и сдать его дважды, например, в разных лабораториях. На мой взгляд, бегать из лаборатории в лабораторию не имеет смысла и сдавать его каждый день – тоже не правильно.
В России используются 5-6 систем с достаточно высоким уровнем чувствительности и специфичности (чаще всего они отличаются по скорости получения результатов и чувствительности длины нуклеотидов, которые «размножает» фермент полимераза). Никто не придумал супер-метод, значимо превосходящий другие. Рассказы, что все другие делают «все на коленке», а мы лучшие — неправда. Все системы, применяемые сейчас, должны получить документы соответствия, а как следствие быть проверены на чувствительность и специфичность специальным разрешительным органом здравоохранения. ПЦР отличается всего лишь одним — это чувствительностью метода.
Стоимость платных тестов варьируется от 500 рублей в регионах до 5 000 тыс. в Москве и Питере. При этом все тесты более-менее одной категории чувствительности, а корреляция между ценой и качеством сервиса — вопрос скорости получения результата: от получаса до суток.
Как пациент может проконтролировать качество исследования?
Пациент должен видеть на сколько чисто в кабинете забора биоматериала, надет ли на медицинском сотруднике новый одноразовый фартук/халат, насколько медицинский сотрудник уверенно совершает все действия по подготовке к забору, насколько тщательно собирает материал, как забранный материал упаковывается и подписывается, насколько медицинский работник уверенно и доброжелательно отвечает на вопросы. Все остальное остается «за кадром». Но лаборатория несет ответственность за качество исследования, как и любое медицинское учреждение, лицензируется на определенные виды исследований и дорожит своим именем. Другое дело, сегодня протестировали — нет SARS-CoV-2 (COVID-19), а через два часа вирус попал в организм. Плюс погрешность в виде чувствительности и специфичности метода.
Частые вопросы
Как быстрее восстановиться после коронавируса?
- При нормальном самочувствии необходимо заниматься физкультурой, но сначала выполнять упражнения из положения сидя или лежа. Полезно делать «велосипед» и тренировать руки. Утяжелители предпочтительнее брать с небольшим весом, лучше сделать больше повторов. То есть в приоритете – аэробные нагрузки. Заниматься желательно регулярно, через день, постепенно увеличивая интенсивность занятий.
- Поскольку Covid-19 поражает в основном органы дыхания, нужно больше гулять на свежем воздухе. Начинать лучше с обычной ходьбы, позже можно ездить на велосипеде. Во время прогулок улучшается газообмен, и это отличная реабилитация!
- Полноценный сон и сбалансированное питание – то, что требуется организму после болезни. Никаких жестких диет, меньше сладкого. В рационе должны быть белки и жиры, но главное – клетчатка: овощи и фрукты. Она не только улучшает пищеварение, но и повышает настроение.
- По возможности надо следить за уровнем витамина D, при его нехватке врачи советуют принимать аптечные поливитаминные препараты.
Можно ли употреблять алкоголь после коронавируса? Ряд ученых из Италии говорят о пользе бокала вина. Но в начале реабилитационного периода все-таки лучше не пить, так как сосуды подвергались вирусной атаке и еще не успели «прийти в себя».
Как устроен анализ на COVID-19?
Сейчас в РФ делают только тест на ПЦР (полимерную цепную реакцию). В ближайшее время появится еще и ИФА (иммунно-ферментный анализ), который позволит определять наличие иммунитета, и о нем мы поговорим отдельно. ПЦР же позволяет диагностировать «заболевание в процессе» и работает до тех пор, пока человек непосредственно выделяет вирус. В это время человек может болеть, может быть носителем (в т.ч. в инкубационном периоде) или может переболеть, но продолжать выделять вирус.
Вирусы бывают ДНК-содержащие и РНК-содержащие. COVID-19—РНК-содержащий вирус. РНК-вирусы быстро мутируют, изменяя цепочку рибонуклеиновой кислоты.
Такими же РНК-содержащими являются, например, вирусы гепатита С, геморрагической лихорадки, бешенства, гриппа, кори и др. Имея образец генома (небольшую цепочку РНК) коронавируса в лаборатории «ищут» его в биологическом материале пациента при помощи специальных ферментов (полимераз). Фермент находит похожую на образец цепочку нуклеатидов (уникальной последовательности аминокислот) и многократно ее дублирует, достраивая до той длины, которая позволяет определить, какому именно уникальному организму/бактерии/вирусу и т.п. соответствует эта цепочка. Как говорят ученые: «ПЦР позволяет вначале найти иголку в стоге сена, а потом сделать стог из этих иголок».
Естественно, у ПЦР, как и у каждого метода, есть своя чувствительность и специфичность, которая зависит в том числе от исполнения т.н. пре- и постаналитических требований: от того, как пациент подготовился к сдаче биологического материала, как материал был взят, как был доставлен в лабораторию, в каких условиях выполнялось исследование, как контролировалось качество на всех этапах, в том числе и на этапе доставки результатов самому пациенту.
Итоги
Таким образом, специально готовиться к тестированию не нужно. За час до сдачи мазка врачи советуют отказаться от употребления любых продуктов и напитков, чтобы результат был предельно точным. Категорически нельзя жевать резинку, рассасывать таблетки и леденцы.
Поскольку разгар пандемии пришелся на пиковый период по заболеваемости ОРВИ, медики временно перестали брать мазки из носа. Это было связано с тем, что многие люди применяли сосудосуживающие капли, способные изменить микрофлору.
Правила сдачи ПЦР-теста неактуальны, если планируется сдавать кровь. Здесь главные условия – приходить на голодный желудок, не нервничать, не курить и не заниматься спортом непосредственно перед процедурой.