Как проявляется затрудненное дыхание при коронавирусе: что такое одышка
Содержание:
- Причины формирования
- Причины тяжёлого дыхания
- Лечение и профилактика
- Когда обращаться к врачу?
- Признаки
- Коронавирус у новорожденных
- Что делать
- Что происходит в легких
- Почему возникает одышка при коронавирусе
- Самостоятельная диагностика
- Может ли при коронавирусе быть только одышка
- Дыхание и причины его нарушения
- Лекарства, применяемые при проблемах с дыханием
- Симптомы сердечно-сосудистой недостаточности: группы риска
Причины формирования
Вирусные частицы попадают в легочную ткань из верхнего респираторного тракта. Клетки этих органов содержат на своей поверхности специфические рецепторы, с помощью которых патоген в них проникает. В инфицированных клетках происходит реализация вирусной генетической информации с целью сборки новых вирионов. Формируются белки и другие необходимые химические соединения. На последнем этапе происходит высвобождение новых вирионов, а инфицированная клетка погибает. Так можно описать классический патогенез вирусной пневмонии. Тяжесть ее течения специалисты связывают не только с общими особенностями организма, но и с количеством рецепторов ACE2.
Болезнь изучена не полностью, поэтому точно описать механизм развития легочной инфекции сложно. Не все специалисты признают ключевую роль описанного выше варианта патогенеза. У значительной части пациентов с тяжелым течением патологии обнаруживаются признаки аутоиммунного процесса. Защитная система организма пытается уничтожен болезнетворные микроорганизмы, но из-за нарушения регуляции начинает атаковать здоровые ткани и вызывать еще большие разрушения. Из-за этого некоторые иммунодепрессанты входят в стандарты лечения пневмонии нового типа.
Кто в группе риска?
Мужчины и женщины старше шестидесяти пяти лет. Точные причины повышенной смертности в этой возрастной категории неизвестны. Ученые указывают на следующие факторы: снижение иммунной защиты по мере взросления, накопление хронических заболеваний и истощение восстановительных ресурсов организма.
Люди с хроническими заболеваниями респираторной системы. Это хроническая обструктивная болезнь легких, бронхиальная астма, легочный саркоидоз, хронический бронхит, ангина и другие патологии. Если у пациента уже присутствует постоянный воспалительный процесс, то новая инфекция переносится тяжелее. Легче развивается воспаление в легочной ткани.
Пациенты с сердечно-сосудистыми заболеваниями. Это не только фактор риска возникновения коронавирусной пневмонии, но и предрасположенность к летальному исходу. Особенно опасны серьезные патологии, вроде недавно перенесенного инфаркта
Людям с таким анамнезом нужно соблюдать осторожность и не подвергать себя риску заражения.
Наличие онкологических болезней. Злокачественные опухоли любых органов истощают ресурсы организма и нарушают работу иммунитета
Снижается степень сопротивляемости органов к негативным внешним влияниям. Назначаемые во время проведения химиотерапии медикаменты могут еще сильнее ослабить иммунную защиту, поэтому рекомендуется проконсультироваться с лечащим врачом по поводу рисков.
Сахарный диабет. Это распространенное эндокринологическое заболевание характеризуется повышенным уровнем глюкозы в крови. Гипергликемия поражает мелкие сосуды, включая легочные капилляры. Снижается восстановительная способность тканей. Легочное воспаление развивается чаще, а риск летального исхода повышается. Мужчинам и женщинам с такой болезнью в период эпидемии нужно следить за уровнем сахара и своевременно пить лекарства.
Болезни печени или почек. Почечные осложнения при коронавирусе очень распространены. Врачи специально проводят лабораторную диагностику состояния органов у пациентов из группы риска. Нарушение работы печени считается предрасположенностью к тяжелому течению инфекционного процесса.
Врожденное или приобретенное нарушение иммунитета. Если у здоровых людей защитная система не всегда справляется с патологией, то у пациентов с иммунодефицитом дела обстоят хуже. Повышен риск тяжелого течения.
Причины тяжёлого дыхания
В случае, если кислорода, получаемого организмом человека недостаточно, возникает тяжёлое дыхание. Наиболее часто причиной тяжёлого дыхания являются:
- Интенсивные физические нагрузки. При активной физической деятельности мышцы нуждаются в большом количестве кислорода и органы дыхательной системы вынуждены работать с большей интенсивностью.
- Хроническая усталость. При переутомлении может возникнуть такое заболевание, как анемия – недостаток кислорода в крови.
- Стрессы и нервные состояния. При сильном волнении и переживаниях может возникнуть спазм дыхательных путей, который препятствует правильному дыханию и нарушает доступ кислорода в организм.
- Сосудистые спазмы головного мозга. Это нарушение может быть вызвано сильной головной болью.
- Бронхиальная астма. При этом заболевании происходит спазм бронхов и отёк слизистой по причине воздействия разных аллергенов.
- Заболевание лёгких. Сбой в работе основного органа дыхательной системы является одной из причин тяжёлого дыхания.
- Сердечная недостаточность. Нарушения в работе сердечно-сосудистой системы могут вызвать недостаток кислорода в крови.
Нервные состояния как причина трудного дыхания

Нервозность
Это состояние может привести к тому, что вам станет не хватать кислорода, и вы должны будете чаще вдыхать воздух. Однако, это неудобно, правда?
Как выйти из такого положения? Замолчите, успокойтесь и сделайте несколько глубоких вдохов через нос и выдохов через рот. Недостаточно? Не восстановилось дыхание?
Делайте такое упражнение до тех пор, пока всё не восстановится. Кстати, вместе с дыханием, таким образом, вы восстановите сердечный ритм, а значит и общее спокойствие.
Лечение и профилактика
Когда обращаться к врачу?
Если становится трудно дышать лежа, это тревожный симптом, и затягивать с консультацией врача нельзя
Чтобы вовремя диагностировать заболевание и начать лечение, важно как можно раньше обратиться к специалисту-пульмонологу, кардиологу или терапевту. Врач проводит обследование и при необходимости направляет к другим узким специалистам
На основании диагностических данных составляется схема лечения.
Справочная литература
- Клюшников С. А. и др. Клинический случай болезни Помпе с поздним началом //Нервные болезни, 2015. № 2.
- Сухоруков В. С. и др. Диагностика болезни Помпе //Российский вестник перинатологии и педиатрии, 2010. Т. 55. № 6.
- McGee S. Evidence-based physical diagnosis e-book. – Elsevier Health Sciences, 2012; p.145-155.
- Лучевые методы диагностики болезней сердца / Манфред Телен, Раймунд Эрбел, Карл-Фридрих Крейтнер, Йорг Баркхаузен ; пер. с нем. ; под общ. ред. проф. В.Е.Синицына. – М. : МЕДпресс-информ, 2011. – 408 с. : ил.
- Беловол А. Н., Князькова И. И., Гридасова Л. Н. Диагностика хронической сердечной недостаточностиу пациентов с хронической обструктивной болезнью легких //Научные ведомости Белгородского государственного университета. Серия: Медицина. Фармация, 2014. Т. 28. № 24 (195).
- Чучалин А. Г. Отек легких: лечебные программы //Практическая пульмонология, 2005. № 4.
- Фролова Э. Б., Яушев М. Ф. Современное представление о хронической сердечной недостаточности //Вестник современной клинической медицины, 2013. Т. 6. № 2.
- Pompe Disease More Common Than Previously Believed, Experts Say. Pompe Disease News. URL: https://pompediseasenews.com/2019/05/08/pompe-disease-more-common-than-previously-believed-experts-say/ (дата обращения 13.09.2019).
- Щукина С. В. и др. Частота и степень одышки у больных анкилозирующим спондилоартритом //Сибирский медицинский журнал (Иркутск), 2007. Т. 74. № 7.
GZEA.PD.18.09.0435q
Признаки
Иногда бывают случаи, что человеку не хватает воздуха, хотя со здоровьем у него все в порядке. Причиной этого может быть недостаток кислорода из-за окружающего пространства. Во время этого дыхание учащается, и человек начинает задыхаться. Одышка бывает в результате физической нагрузки, боли в голове и прочих недугов.

Саму проблему люди воспринимают по-разному, в основном это состояние удушения, нехватка воздуха или, наоборот, его переизбыток. В результате начинает болеть грудная клетка, другие же боли могут не зависеть от дыхания.
При соматической одышке появляется дефицит кислорода и усиленное дыхание, либо это гипоксия. Последнюю заметить довольно трудно, потому что внешних признаков ее появления нет.
Следующий вид одышки называется инспираторным. При нем возникает боль при вдохе, у человека создается ощущение, что легкие заполнены кислородом.
Экспираторной называется одышка с затрудненным выдохом. Она может являться признаком проявления астмы, также быть симптомом при проблемах с легкими.
Более тяжелый случай касательно одышки называется смешанным. При нем движение грудной клеткой вызывает трудности и тяжесть в груди. Такой вид является признаком астмы.

Почему одышка после еды появляется и о чем она свидетельствует, знают далеко не все. В основном подобная проблема говорит о том, что органам, клеткам и тканям организма не хватает кислорода. Это вызывает их поражение. В первую очередь, это касается головного мозга. Из-за одышки начинается серьезное нарушение сна, проблемы с физической деятельностью, разговорами с людьми. Из этого следует, что ее лечение нельзя ни в коем случае откладывать, так как проблем может быть еще больше.
Коронавирус у новорожденных
Младенцы могут подхватить инфекцию в первые минуты жизни, поскольку у них нет к ней иммунитета. В подавляющем большинстве случаев дети легко переносят коронавирус, но риск осложнений все же остается: возможно повреждение сердца новорожденного и даже смерть.
 Новорожденные не являются мишенью коронавирусной инфекции. У них недостаточно развиты органы и клетки, которые могут быть атакованы вирусами
Новорожденные не являются мишенью коронавирусной инфекции. У них недостаточно развиты органы и клетки, которые могут быть атакованы вирусами
От известных инфекций грудничков защищает иммунитет матери, но бороться с Covid-19 организм человека не успел научиться. Представитель Минздрава А. Фисенко объясняет:
– После рождения ребенок находится под защитой материнского иммунитета. Поэтому до трех месяцев он не может заболеть корью, ветрянкой или другой детской инфекционной болезнью. Это связано с тем, что в крови ребенка циркулируют антитела матери, защищающие его от всех возможных патологий. В случае с Sars-CoV-2 – от него нет иммунитета, и младенец может заразиться им в первые же часы жизни, если столкнется с источником инфекции.
Руководитель Центра детского здоровья, которым является Фисенко, подчеркнул также, что груднички болеют, как правило, бессимптомно. Угроза возникает лишь тогда, когда вирус затрагивает сердце.
В группу риска входят недоношенные дети, получившие родовую травму, имеющие системные заболевания. У таких малышей опасность неблагоприятного течения коронавируса повышается. По словам детского пульмонолога Н. Усовой, «у младенцев все процессы очень быстро из местных превращаются в общие, и инфекция может за короткий период поражать несколько органов и систем».
Факт! В новых рекомендациях Минздрава говорится: «развитие вирусной пневмонии не характерно, симптомы менее выражены, летальные исходы чрезвычайно редки». Инкубационный период Ковида у детей обычно составляет 2-10 дней.
Что делать
 Если вы оказались в ситуации, при которой возникла частая зевота и нехватка воздуха, не вздумайте паниковать – это только усугубит проблему. Первое, что нужно сделать – это обеспечить дополнительный приток кислорода: откройте окно или форточку, если есть такая возможность – выходите на улицу.
Если вы оказались в ситуации, при которой возникла частая зевота и нехватка воздуха, не вздумайте паниковать – это только усугубит проблему. Первое, что нужно сделать – это обеспечить дополнительный приток кислорода: откройте окно или форточку, если есть такая возможность – выходите на улицу.
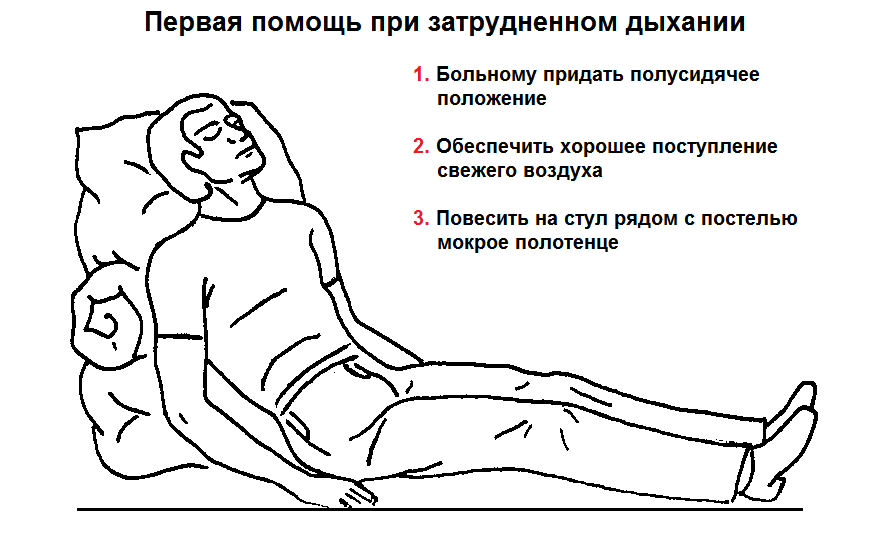
Постарайтесь максимально ослабить одежду, которая мешает полному вдоху: снять галстук, расстегнуть воротник, корсет или бюстгальтер. Чтобы не закружилась голова, лучше принять сидячее или лежачее положение. Теперь надо сделать очень глубокий вдох через нос и удлиненный выдох через рот.
После нескольких таких вдохов состояние обычно заметно улучшается. Если этого не произошло, и к нехватке воздуха добавились перечисленные выше опасные симптомы – немедленно вызывайте скорую.
До приезда медработников не принимайте самостоятельно лекарственные препараты, если они не прописаны лечащим врачом – они могут исказить клиническую картину и затруднить постановку диагноза.
Что происходит в легких
Продолжая плодиться, коронавирусы спускаются от горла вниз, в легкие и бронхи. Они прикрепляются к двум основным видам клеток – бокаловидным, которые продуцируют слизь, и реснитчатым, которые участвуют в движении слизи и запуске иммунной реакции на появление чужеродных веществ – частиц пыли, пыльцы, микробов и, собственно, вирусов.
The Telegraph / YouTube
Иммунная система начинает реагировать на вторженцев. Она создает вирусу невыносимые условия существования (для вас это проявляется температурой, ломотой, воспалением).
В благоприятных случаях примерно за неделю вирусы уничтожаются. Вы выздоравливаете и, по идее, получаете иммунитет от данного штамма.
В тяжелых случаях (которых, к счастью, намного меньше) иммунная система реагирует на вирус неадекватно, чересчур. Как именно коронавирус вынуждает ее на такой непропорциональный ответ, медики пока не знают.
Случается так называемый синдром выброса цитокинов (цитокиновый шторм) – опасный для жизни системный процесс, когда иммунная система производит мощное высвобождение воспалительных агентов, белков-цитокинов, которые, в свою очередь, активируют новый выброс и так далее в неконтролируемой цикличности. Это приводит к гипервоспалению, которое уничтожает не только вирус, но и здоровые клетки.
New Life is Your Life / YouTube
Если молодой и в целом здоровый организм способен это вынести, то пожилой и ослабленный другими болезнями сильно рискует не пережить осложнений.
На этом этапе появляется одышка – еще один характерный симптом COVID-19. Гипервоспаление в легких затрудняет газообмен, который происходит при дыхании – поступление в организм кислорода и выведение углекислого газа. Кислороду становится все труднее проникнуть через слизистый слой, объясняет Эми Комптон-Филлис, главврач системы клиник, в одной из которых был зафиксирован первый случай коронавируса в США.
Легочные альвеолы, отвечающие за газообмен, наполняются жидкостью, гноем и отмершими клетками. Дыхание затрудняется вплоть до того, что нужна искусственная вентиляция легких (ИВЛ). В самом крайнем случае – экстракорпоральная мембранная оксигенация (ЭКМО), когда кровь пациента перегоняют вне тела через искусственное легкое (оксигенатор), где она насыщается кислородом.
Патологический процесс в легких выглядит на медицинских снимках как неровные камни брусчатки – это так и называют: синдром «булыжной мостовой».
Синдром «булыжной мостовой» на микрофотографии легкого. Nephron / Wikimedia
Почему возникает одышка при коронавирусе
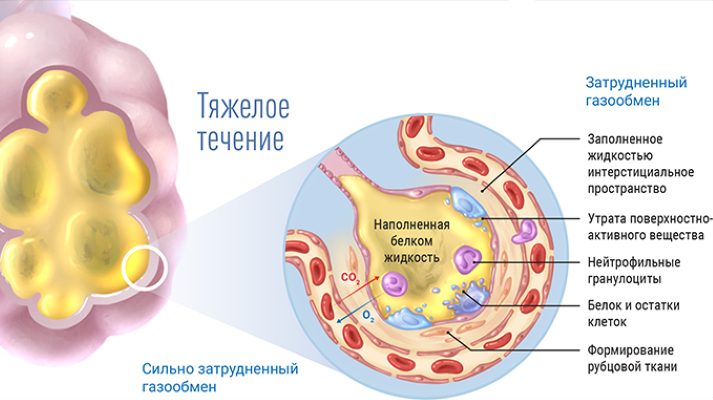
В здоровых легких кислород проходит через альвеолы в крошечные близлежащие кровеносные сосуды, известные как капилляры. Отсюда кислород транспортируется к остальным частям тела.
Но при COVID-19 иммунный ответ нарушает нормальный перенос кислорода. Лейкоциты выделяют воспалительные молекулы, называемые цитокинами, которые, в свою очередь, собирают больше иммунных клеток, чтобы убить клетки, пораженные SARS-CoV-2.
Последствия этой продолжающейся битвы между иммунной системой и COVID-19 оставляют после себя гной в легких, который состоит из избыточной жидкости и мертвых клеток. Это приводит к появлению со стороны дыхательных путей таких симптомов, как кашель, лихорадка и одышка. У человека может быть повышенный риск развития проблем с дыханием из-за COVID-19, если он:
- в возрасте 65 лет и старше;
- курит;
- болеет диабетом, ХОБЛ или сердечно-сосудистыми патологиями;
- имеет ослабленную иммунную систему.
Самостоятельная диагностика
Коронавирус — это новое заболевание. Такой диагноз наводит панику на всех людей. Многие ежедневно проверяют симптомы, боясь опоздать с обращением к врачу и получением соответствующего лечения. Люди списывают теперь даже обычные проявления ОРВИ на коронавирус, в том числе и одышку.
Последняя может возникать и в здоровом организме. Она встречается у курящих людей или с избыточной массой тела, при физических нагрузках и тяжелой работе. Чтобы не паниковать, можно купить специальный прибор для измерения сатурации крови или периодически делать дыхательные тесты. Однако они даже в случае одышки не являются гарантией заражения. Самый лучший вариант при подозрении на коронавирус — сдать тест методом ПЦР.
Дыхательный тест
Расстройство дыхания существенно ухудшает качество жизни человека. Появляются проблемы со сном, слабость и быстрая утомляемость, чувство боли в грудине.
В домашних условиях трудно определить причину подобного состояния. Оно может быть спровоцировано как сужением носовых ходов вследствие обычного насморка, так и поражением легких.
Определить причину одышки помогает достаточно простой тест. Необходимо глубоко вдохнуть, задержать воздух примерно на 10 секунд, а после постепенно выдохнуть. Если в ходе всех манипуляций боли в груди и кашель отсутствуют, беспокоиться нет причин.
При ухудшении состояния после задержки воздуха нужно обратиться к врачу. Подтвердить окончательный диагноз можно посредством лабораторной диагностики, точнее, после проведения теста методом ПЦР.
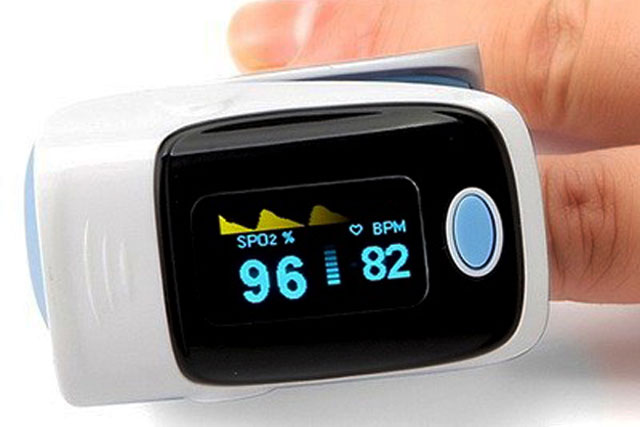
Использование пульсоксиметра
Пульсоксиметр — это небольшой препарат, который надевается на палец. С его помощью можно проверить степень насыщения кислородом крови или уровень оксигенации. В норме данный показатель составляет 97-99%. Его снижение значит, что организм испытывает дефицит кислорода, развивается гипоксия. Возникают очаги ишемии, результате чего страдают практически все органы.
| Состояние здоровья | Индекс оксигенации | Предположительный диагноз |
| Здоров | менее 400 | коронавирус отсутствует |
| Коронавирусная инфекция | менее 300 | острый воспалительный процесс |
| Коронавирусная пневмония | менее 200 | тяжелая форма пневмонии |
Пульсоксиметр достаточно прост в использовании. Необходимо надеть прибор на любой палец. Если на ногтях есть лак или иное покрытие, показатели будут искажены.
На лицевой стороне прибора имеется дисплей и кнопка. Результаты исследования становятся известны в течение 4 секунд.
Может ли при коронавирусе быть только одышка
Ощущение нехватки воздуха – это признак, сопровождающий широкий спектр заболеваний. При заболевании в бессимптомной форме он не проявляется, а как особенность COVID-19 возникает в последнюю очередь – после повышения температуры и наступления кашля.
Возникшая при отсутствии других признаков болезни одышка не относится к коронавирусу, она может быть связана с тревогой, сердечным заболеванием или несвязанным легочным недугом. Отличить тревожное чувство нехватки воздуха, связанное со страхом заразиться от проявления реальной болезни можно, сопоставив факт проявления с наличием или отсутствием других симптомов.
Обособленно от прочих проявлений коронавирусная одышка не проявляется.
Без кашля и температуры
Когда диспноэ возникает без приступов кашля даже при физической нагрузке на организм и не сопровождается повышенной температурой или другими признаками коронавируса – нет риска, что пациент заражен. Нехватка воздуха, давление в груди и затруднение дыхания указывают на болезнь лишь в совокупности с основными признаками. Но навязчивая одышка – признак многих других опасных болезней и должна быть обследована.
Самостоятельно узнать, есть ли вирус в крови, ориентируясь на одну одышку, нельзя. Этот неприятный симптом сопровождает другие вирусные инфекции – даже появление одышки наряду с температурой не будет однозначно указывать на коронавирус. Но стеснение в груди, ощущение нехватки воздуха – тревожный сигнал, который требует обследования и выявления источника.
Дыхание и причины его нарушения

Частота нормального дыхания у взрослого человека составляет 15-20 циклов (вдох-выдох) в минуту. У ребенка этот показатель не должен превышать 30 циклов. Дыхание должно быть свободным и бесшумным. Нарушениями считаются такие явления, как:
- шумное, свистящее, хрипящее дыхание;
- болезненные ощущения во время респираторного процесса;
- затрудненный вдох или выдох;
- частое или замедленное дыхание.
Нарушения респираторного процесса могут быть вызваны самыми разными причинами, от физического напряжения или стресса до серьезных заболеваний. У здорового человека может возникать одышка при физических нагрузках, волнениях, при этом дыхание нормализуется достаточно быстро с прекращением действия вызвавших нарушение факторов
Если же неприятные симптомы появляются в состоянии покоя или при незначительных нагрузках, это может быть свидетельством развития определенных заболеваний, на которые необходимо обратить внимание. Такими заболеваниями могут быть:
- болезни бронхолегочной системы;
- сердечная патология;
- аллергия;
- интоксикация;
- ожирение.
Лекарства, применяемые при проблемах с дыханием
Применение любых лекарственных средств должно осуществляться только по назначению врача. При проблемах с дыханием могут быть использованы следующие препараты:
Трексил (терфенадин).
Антигистаминное средство, оказывает антиаллергическое действие. При проблемах с дыханием применяется для снятия отеков, в том числе вызванных приемом лекарств или укусами насекомых. Не обладает седативным эффектом. Выпускается в виде таблеток.
Сальбутамол-Тева
Лекарство в виде аэрозоля употребляют в качестве срочной помощи для снятия спазма бронхов и удушья при бронхиальной астме. Для этого взрослому необходимо однократно вдохнуть 0,1-0,2 мг распыляемого через рот препарата. Абсолютных противопоказаний нет.
Найти лекарство
Нитрокор
Сосудорасширяющее лекарственное средство. Эффективно устраняет приступы стенокардии, сопровождающиеся чувством нехватки воздуха, удушьем. Улучшает снабжение сердца кислородом. Наиболее популярными формами лекарства являются таблетки и дозированный спрей. В качестве срочной помощи 1-2 таблетки препарата (0,5-1,0 мг) рассасывают под языком или так же под язык разбрызгивают 1-2 дозы (одно-два нажатия) лекарства в виде спрея. Распылять средство следует в положении сидя при задержке дыхания. Нитроглицерин имеет противопоказания, поэтому без назначения врача применять его опасно.
Найти лекарство
АМБРОКСОЛ
Отхаркивающее средство, используемое при пневмониях, бронхитах, бронхиальной астме, хронической обструктивной болезни легких). Выпускается в виде таблеток, сиропа, пастилок, аэрозоля. Препарат хорошо переносится. Противопоказан при судорожном синдроме, язвенных поражениях желудка и 12-перстной кишки.
Найти лекарство
Пройдите тестЗдоровье ваших легкихОтветив на вопросы теста, вы узнаете, подвержены ли одному из самых распространенных недугов курильщиков — хронической обструктивной болезни лёгких (ХОБЛ).
Симптомы сердечно-сосудистой недостаточности: группы риска
Сердечно-сосудистая недостаточность может иметь хроническую или острую формы. Обе связаны со снижением способности сердца снабжать кровью другие органы, нарушением кровообращения. Проявления такого сбоя в организме начинаются с проблем с дыханием, нервной системой.
Выделяют три этапа симптомов:
- Скрытый. Эту стадию сложно выявить сразу, так как ее можно заметить только при постоянных физических нагрузках. Появляется одышка, падает выносливость, возможна потеря сознания при занятиях спортом. Лечение и полное восстановление возможно при своевременном обращении к врачу.
- Клиническая стадия имеет явные признаки. Это боли в груди, тошнота, головокружение, сбитое дыхание, сухой кашель. Лечение долгое, с постепенной физической нагрузкой и восстановлением дыхательной системы.
- Субкомпенсированный этап. Самый проблематичный для лечения. Признаки этого состояния серьезные – сильные боли в грудной клетке, увеличение размера печени, онемение конечностей, частый кашель, хрипы в легких, обмороки. Такое критическое состояние может привести к летальному исходу, поэтому нельзя игнорировать симптомы, необходимо срочно вызвать скорую.
Какие нетипичные симптомы коронавируса были у вас?
Болела спина 43.1%
Болели ноги 13.29%
Болела голова 29.69%
Болел живот 7.01%
Болело сердце 6.91%
Проголосовало: 20605
Факторами риска возникновения недостаточности сердца являются:
- нервное перенапряжение;
- пневмония;
- ОРВИ;
- тяжелая форма COVID-19;
- почечная недостаточность;
- анемии;
- аритмии;
- перенапряжения до предела физических возможностей;
- алкоголизм;
- миокардиты.
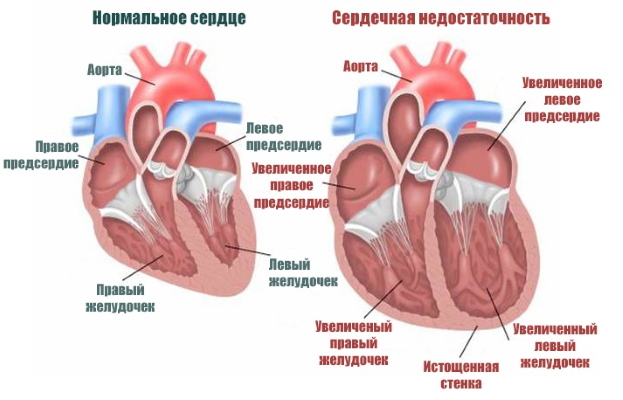
При наличии хронической сердечно-сосудистой недостаточности во время пандемии коронавируса необходимо:
- не набирать вес;
- следить за количеством потребления соли, сахара и жиров;
- избегать употребления алкоголя;
- поддерживать уровень физической активности не менее 150 мин. упражнений в неделю.
Также важно соблюдать все необходимые меры предосторожности