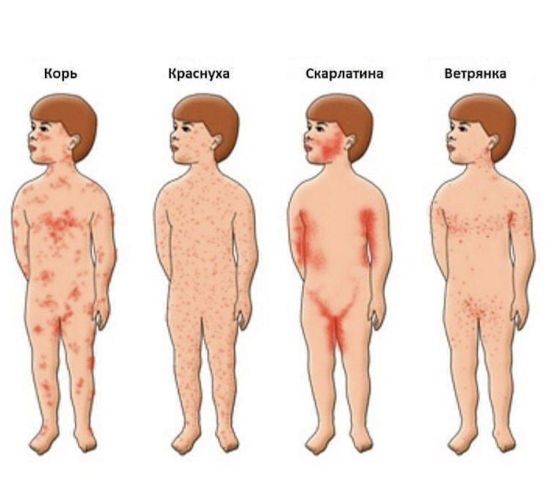
Covid-19 и кожа: 8 признаков коронавируса, которые отражаются на коже
Содержание:
- Каким образом коронавирус влияет на нервную систему?
- Искажение или потеря обоняния и вкуса
- Какой механизм отвечает за тяжелое состояние пациентов с ковид-19
- Через сколько восстанавливается обоняние при ковиде?
- Новые симптомы COVID-19
- «Биохимия в порядке, вы должны чувствовать себя хорошо»
- Началось с температуры
- Распространение COVID-19 (эпидемиология)
- Профилактика тромбоза при коронавирусе
- Поливитамины
- Можно ли повторно заразиться коронавирусом после выздоровления
- Неспецифическая профилактика COVID-19
- Ковид не проходит бесследно
- «Что происходит с пережившими ковид в дальнейшем – большой вопрос»
- Категории
- Когда наступает выздоровление при тяжелой стадии коронавируса
- Иммунитет — это не навсегда
Каким образом коронавирус влияет на нервную систему?
Он повреждает стенки сосудов, в том числе, головного мозга, вызывает их воспаление и образование внутри них тромбов.
Иными словами, развивается тромбоваскулит. Кровоток к клеткам мозга нарушается, нейроны от недостатка кислорода голодают и гибнут.
Все это напоминает развитие ишемического инсульта, только изменения при ковиде в большинстве случаев касаются мелких сосудов, и образование в них тромбов не приводит к омертвению большого участка мозга с развитием паралича.
Множественными микротромбозами объясняется большой перечень жалоб таких больных:
- Резкая головная боль.
- Резкая слабость.
- Потеря запаха и вкуса.
- Плаксивость, депрессия, суицидальные мысли.
- Бессонница или сонливость.
- Температура, которая не сбивается жаропонижающими. Предполагают, что это связано с нарушением работы центра терморегуляции в головном мозге.
- Повышение или снижение АД в результате нарушения его регуляции в ЦНС. Это касается и тех, у кого раньше давление всегда было в норме.
- Аритмии – в том числе, у людей, которые никогда до этого не имели подобных проблем. Это тоже связывают с нарушением регуляции сердечного ритма в головном мозге.
- Заложенность в груди, нехватка воздуха при нормальной сатурации и КТ – опять же в результате «поломки» в нервной системе.
- Поносы, запоры, внезапно появляющиеся и внезапно исчезающие.
- Сыпь.
- Выпадение волос.
Что делают врачи, чтобы уменьшить риск ковидной энцефалопатии?
Они назначают антикоагулянты уже на ранних стадиях заболевания, и как они говорят, на таком лечении быстро уходят температура и депрессия, уменьшаются слабость и головная боль.
Но сейчас с лечением ковидных больных творится полный хаос.
Многих лечат не так, не совсем так или совсем не так.
А кто-то лечится сам – как Бог подсказал.
Поэтому все симптомы, которые я назвала выше, могут встречаться и у тех, кто переболел и якобы выздоровел.
Искажение или потеря обоняния и вкуса
Потеря обоняния и вкуса – это симптомы, связанные с воздействием коронавируса на мозг, и они развиваются независимо от возраста и общего состояния пациента, предупредил доктор Кондрахин.
Конкретно восприятие запахов и вкусов искажается из-за токсического воздействия вируса на нервное волокно. Повреждается миелиновая оболочка вокруг него, что нарушает передачу нервного импульса, объясняет врач.
Миелиновая оболочка в структуре нервной клетки. Neuron.svg / Wikimedia
Переболевшие делятся в группах поддержки в соцсетях, что из-за этих искажений качество жизни резко упало: невозможно нормально есть, все стало «вонять» чем-нибудь невыносимым, возникает даже страх перед запахами. У многих это продолжается еще с весенней волны.
Медики говорят, что не нужно возвращать запахи насильно в первые 2-3 недели болезни
А потом постепенно и осторожно можно пробовать разные методики восстановления. Главное набраться терпения и не терять веры в то, что рано или поздно все получится
Какой механизм отвечает за тяжелое состояние пациентов с ковид-19
Предполагается, что чрезмерный ответ иммунной системы является причиной хаоса в легких и других органах. Речь о так называемом «цитокиновом шторме». Цитокины – это микроскопические информационные белки, которые заставляют клетки иммунной системы работать. Чрезмерное количество этих белков провоцирует организм внезапно отправлять большое количество смертоносных имунных тел в бой. В результате уничтожается не только вирус, но и клетки, в которых он спрятан. Повреждение внутренних органов может быть настолько серьезным, что способно привести к летальному исходу.
В последнее время все чаще подтверждаются нарушения, связанные со свертыванием крови у пациентов. Тромбоз наблюдается в кровеносных сосудах легких, в венах нижних конечностей, в мелких кровеносных сосудах многих внутренних органов. Точно неизвестно, что вызывает это чрезмерное свертывание крови в ходе ковид-19 , но врачи подозревают, что это могло привести ко многим смертельным случаям, например, в результате инсультов или сердечных приступов.
Внутренние органы также повреждаются в результате низкого кровяного давления и гипоксии, и, кроме того, использование респиратора и лекарств приводит к свои м побочным эффектам. Например, использование лекарственного средства, блокирующего ключевой рецептор ACE2 для попадания вирионов SARS-COV-2 в организм, вызывает нарушения кровяного давления, что увеличивает риск сердечной недостаточности и повреждения почек, увеличивает воспаление и риск повреждения легких. В свою очередь, лекарства, которые подавляют «цитокиновую бурю», ослабляют иммунный ответ организма, а антикоагулянты грозят внутренними кровотечениями.
Дерматологи отмечают своего рода сыпь у пациентов, которая не может быть необычной при вирусных инфекциях, но удивительно, что сыпь сопровождается крошечными сгустками в кровеносных сосудах кожи. Был даже такой термин, как «пальцы Ковид-19» или обморожение. Они были замечены у маленьких детей, у которых пальцы рук и ног изменили свой внешний вид.
Через сколько восстанавливается обоняние при ковиде?
У тех, кто перенес легкое течение коронавируса, обычно полностью или частично пропадает обоняние. Причем у некоторых оно не восстанавливается на протяжении нескольких месяцев после заражения. Жить без вкусовых ощущений чрезвычайно трудно – еда и напитки становятся безвкусными, как будто вы жуете пластмассу.
Можно ли ускорить процесс восстановления чувств? Есть несколько советов от людей, которым удалось восстановить обоняние в течение 2 недель.
Тренируйте свои рецепторы каждый день. Для тренировки используйте только органические компоненты, например, мандарины, черный горячий кофе, эвкалиптовую мазь и т. п. Это должен быть аромат, который вы наверняка сможете вспомнить. При этом зачастую запахи будут появляться постепенно и очень отдаленно.
Держа мандарин прямо у носа, вы будете слышать, как он едва ли пахнет. Как будто он лежит где-то далеко. Это признак того, что ваши рецепторы начинают восстанавливаться. Продолжайте тренировки, но теперь можно добавить новые ароматы, например, ваши любимые духи.
Важно точно знать, как то или другое вещество пахнет. Это необходимо для того, чтобы помочь рецепторам восстановить нарушившуюся связь с мозгом
Также желательно промывать нос очищенной морской водой, но без фанатизма, чтобы не пересушить носовую полость.
Некоторым помогают ингаляции, улучшающие кровоток в носовых пазухах и способствующие более быстрой регенерации клеток.
Популярное в СМИ
Рекомендации для вас
Новые симптомы COVID-19
Сыпь и другие кожные высыпания. В конце апреля группа испанских исследователей опубликовала подробный отчет о наблюдениях за состоянием кожи больных коронавирусом. Чаще всего у пациентов наблюдалась макулопапулезная сыпь (зафиксирована у 47% больных), на втором месте крапивница (19%) и сыпь на руках и ногах, напоминающая обморожение (19%), реже появлялась пузырьковая сыпь на руках и ногах или на спине и животе (9%).
Depositphotos
Кроме того, исследователи зафиксировали несколько случаев ливедо у тяжелых пациентов
Ученые обращают внимание, что высыпания на коже могут быть не самостоятельными симптомами коронавируса, а, например, реакцией на лекарства
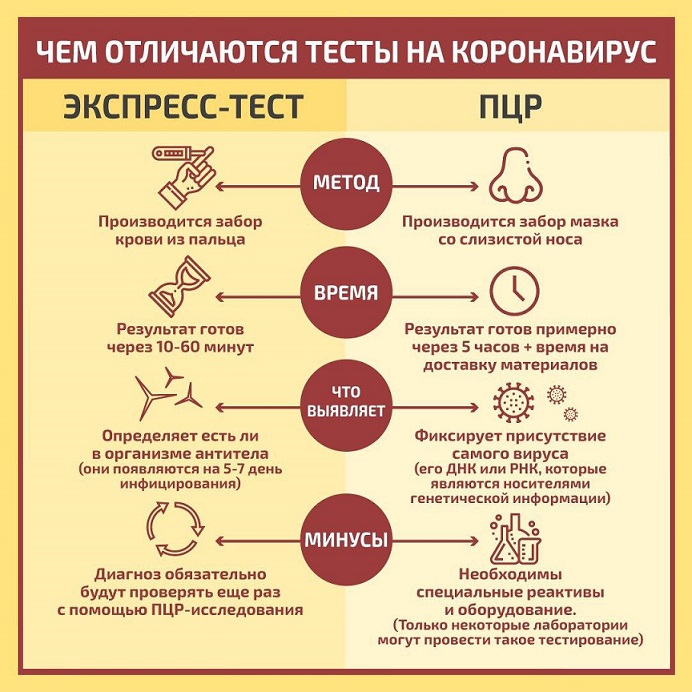
Перечень симптомов COVID-19 еще пополняется. Но в любом случае поставить себе диагноз самостоятельно невозможно. Сегодня существует два основных способа выявления коронавируса: тестирование и компьютерная томография.
Reuters
Самые распространенные в России тесты — ПЦР (полимеразная цепная реакция), этот метод позволяет определить генетический материал вируса. Для анализа берут мазок из носоглотки (на второй неделе заболевания, когда следов вируса в горле может не остаться, используют материал из глубоких дыхательных путей) или отхаркивающий материал. ПЦР показывает только наличие заболевания.
Второй тип тестов выявляет антитела — иммуноглобулины, вырабатываемые организмом вследствие перенесенной болезни. Для анализа берут каплю крови и определяют, есть ли в крови иммуноглобулины. Если нет — коронавирусом вы не переболели. У тестирования есть только одна проблема — оно ненадежно. По оценкам Минздрава РФ, до 30% тестов дают ложный результат.
Более точный метод — компьютерная томография (КТ). Однако она поможет только тем, у кого развивается (или уже развилась) вирусная пневмония. Дело в том, что вирусную пневмонию, в отличие от бактериальной, сложно услышать через фонендоскоп. А КТ распознает ее, даже если у пациента еще нет внятных симптомов коронавируса. Это исследование назначает врач при соответствующих показаниях. Уточнить вопросы, связанные с диагностикой, профилактикой и лечением COVID-19 можно по телефону горячей линии 8-800-2000-112.
Смотрите далее: От сбоев сердца до повреждений мозга. Чем грозит перенесенный COVID-19
«Биохимия в порядке, вы должны чувствовать себя хорошо»
Татьяна Мельник, врач-терапевт Университета Миннесоты, США, считает, что правда, скорее всего, посередине. Мы не знаем, что ковид несет нам в долгосрочной перспективе, потому что это новое заболевание. Есть люди, которые выздоравливают полностью, и они нигде об этом не пишут. У переболевших в тяжелой или средней форме проблем намного больше, и они об этом сообщают. Есть процент людей, которые и после легкой формы чувствуют себя не в своей тарелке. Трудно сказать — это вирус дает такой эффект или то, как мы переживаем вирус и потом воспринимаем свой организм.
Татьяна Мельник
— Мы можем опираться только на данные по другим типам коронавируса — это SARS и MERS. Первый обнаружили в 2002 году в Китае, он прошел по Гонконгу, Сингапуру, был завезен в Канаду и США. Это один из ближайших родственников нынешнего коронавируса. А МERS вышел с Ближнего Востока. Оба эти вируса тоже поражали легкие, и смертность с ними была гораздо выше, чем с COVID-19. Переболевших этими вирусами исследовали спустя несколько месяцев и даже несколько лет после болезни. Практически у половины были симптомы и утомляемости, и слабости, и психических заболеваний. Врачи видели развитие синдрома хронической усталости.
А с нынешним ковидом ситуация пока неясна, ведь у нас буквально считанные месяцы наблюдений. Не так давно вышла публикация на эту тему в Италии. Опрос госпитализированных пациентов показал: спустя 2 месяца примерно у половины переболевших было несколько общих симптомов, которые полностью не прошли. И у более 80% наблюдалась или одышка, или утомляемость, или усталость.
На данный момент известно, что коронавирус задевает и головной мозг. Но как он после этого работает, мы толком до сих пор не знаем.У тяжелых пациентов в острой стадии исследователи проблемы с сознанием, симптомы делирия.
— Разве делирий связан не с алкоголизмом?
— Делирий вызывают очень многие проблемы: и острая инфекция, и отклонения в метаболизме, и дыхательная недостаточность c кислородным голоданием.
Коронавирус может вызывать очень серьезные последствия для всего организма. Поэтому достаточно долго приходят в себя пациенты с тяжелыми формами ковида. Что касается пережитых легких форм, при выписке врачи говорят пациентам: наблюдайте за собственным состоянием. Не исключено, что наблюдение за собой — это сильный стресс для головного мозга, который дает почву не только для тревожности, но и для физических проявлений.
То, что чувствуют люди — это то, что они действительно чувствуют, их ощущения абсолютно реальны.
Говорить: «Биохимия у вас в порядке, поэтому вы должны чувствовать себя хорошо» — самая большая ошибка, которую может сделать врач. Как я уже говорила, далеко не все объясняется биохимией. Это успокаивает, но, с другой стороны, это совершенно не объясняет симптомы.
Чем лечить, что назначить, что будет завтра? А пациенты боятся и обвиняют врача
Одни пациенты смогут переключиться: «На самом деле со мной все хорошо, я просто себя так чувствую. Я буду с этим работать». Другие скажут наоборот: «Вы просто не знаете, на что меня нужно обследовать». И отчасти это может быть правдой, поскольку все мы об этом заболевании мало знаем. Но еще возможен вариант, что просто-напросто дальше обследоваться не имеет смысла. Нужно принять — самочувствие какое-то время таким и будет, надо, к сожалению, научиться с этим справляться и жить дальше.
— А как исследуют последствия COVID-19?
— Во многих странах, включая США, сейчас ведется наблюдение за пациентами. И в нашем Национальном институте здравоохранения начали большое исследование. Ведут опросы больных о том, как они себя чувствуют после ковида. Но пока главная задача для очень многих стран — помочь тем людям, которые больны прямо сейчас. Количество заболевших все еще очень высокое, поэтому и деньги, и человеческие ресурсы брошены на то, чтобы дать возможность людям выжить.
Началось с температуры
В воскресенье я заметил, что у меня весь день закладывает уши. Такое ощущение, что постоянно едешь на машине по крутому серпантину в горах или ныряешь с аквалангом. Недавно прочитав, что проблемы с ушами могут быть первым симптомом коронавируса, подумал об этом и замерил температуру. 36,8. Списал на перемену погоды, тем более, что на следующий день всё прошло.
Понедельник и вторник чувствовал себя неплохо, а в среду к вечеру отметил ощущение слабой простуды — немного ломило тело, слегка познабливало. Опять измерил температуру, и снова 36,8. (Как стало ясно потом, я оба раза измерял температуру вечером, и от этого закралась ошибка. Днём она наверняка повышалась).
Распространение COVID-19 (эпидемиология)
Впервые о новом виде вирусной инфекции 2019-nCoV заговорили в средине декабря 2019 года. Так, один из первых врачей — Ли Вэньлян рассказал о новом коронавирусе во время исследования возбудителя атипичной пневмонии у множества больных, вспышка которой и произошла в конце 2019 в г. Ухань (провинция Хубей, Китай).
Неприятным фактом стало то, что в отличие от большинства инфекционных заболеваний, при COVID-19 человек становится заразным для окружающих еще до появления первых признаков болезни, из-за чего коронавирус 2019-nCoV молниеносно распространился на всю провинцию Хубей, далее Китай, и сегодня – во многие страны мира, уже унеся более тысячи человеческих жизней.
30.01.2020 ВОЗ признала ситуацию со вспышкой и стремительным распространением 2019-nCoV чрезвычайной ситуацией международного значения.
По половому признаку отличий нет – инфекция одинаково поражает и мужчин, и женщин.
По состоянию на 14.02.2020 официально подтверждено 64456 случаев инфицирования человека, из которых выздоровело — 7155, умерло — 1384.
Наибольшее число зараженных людей было выявлено в Китае – 63 862 человека, и других странах Юго-Восточного региона Азии – Сингапуре (58), Таиланде (33), Японии (29), Южная Корея (28) и прочие.
В России на 14.02.2020 выявлено 2 заболевших на COVID-19 (оба жители КНР), и оба выздоровели. В Украине – 0 заболевших.
По состоянию на 21.12.2020 — в мире официально зафиксировано — 77 414 190 случаев инфицирования, из которых 54 309 251 человек выздоровели, а 1 703 549 умерли. В РФ коронавирус выявили у 2 877 727 жителей страны, в Украине — у 970 993.
Пандемия коронавируса SARS-CoV-2 в мире (онлайн статистика в режиме реального времени), последние новости
К летальным исходам в большинстве случаев привела дыхательная недостаточность из-за пораженных легких.
По половому признаку замечена большая летальность у мужчин, нежели у женщин. Так, согласно статистике1 от организации Global Health 50/50, смертность у мужчин в среднем на 50% выше, нежели у женщин. Как отмечают специалисты, у исследуемых присутствовали проблемы со здоровьем в виде хронического заболевания легких от курения, артериальная гипертензия (гипертония), диабет 2 типа. Выводы специалистов подтверждает и главный внештатный эпидемиолог МЗО РФ Н.Брико.
11.03.2020 ВОЗ присвоила коронавирусной инфекции COVID-19 значение — пандемия.
Профилактика тромбоза при коронавирусе
Какова основа подобного состояния при коронавирусной инфекции? Инфекция ТОРС-КоВ-2, проникая в организм, вызывает выработку цитокинов (интерферонов и интерлейкинов). Что вызывает цитокиновую бурю, спровоцированную воспалительной системной реакцией.

Довольно высокие концентрации цитокинов способствуют образованию тромбов. А это в последующем может вызвать инфаркт головного мозга, тромбоз нижних конечностей и легочной артерии. Типичный механизм, работающий в организме при любом воспалении дополняется повреждением эндотелия сосудов этим вирусом.
Фермент ангиотензин 2, вызывающий сужение сосудов и повышение давления, содержится в слизистых легочной ткани и верхних дыхательных путей, сердца, кишечника, почек. Сосудистый эндотелий имеет по своей природе антикоагулянтные свойства. То есть в самой ткани сосудов заложена способность не дать тромбу образоваться. Но так как, клетки сосудов повреждаются, тромбы начинают образовываться по мере поражения вирусом.
В начале процесса тромбообразования запускается как бы цепная реакция. Сгустки крови закупоривают артерии. Когда один тромб стимулирует образования тромбов далее. Состояние пациента при этом резко ухудшается.
Бывали случаи множественной закупорки вен конечностей, что приводило, к тому, что кровь практически переставала поступать в ноги. Аномальное образование тромбов не отмечалось ранее медиками при прочих заболеваниях, так как возникает при коронавирусе.
Кроме того, множественные мелкие сгустки в лёгких делают не возможной искусственную вентиляцию лёгких. Подача кислорода таким образом блокируется. Но, конечно тромбоз не является единственной причиной смертности при коронавирусе.

Риск для возникновения состояния высокой тяжести:
◉ Преклонный возраст
◉ Диабет
◉ Курение
◉ Гипертония
◉ Сердечно-сосудистые заболевания
◉ Злокачественные опухоли
◉ Хронические респираторные заболевания
Многочисленные исследования больных с ковидом свидетельствуют о том, что использование антикоагулянтов улучшает состояние больных. Смертность среди тяжелобольных с механической вентиляцией лёгких, которые получали антикоагуляционные препараты, значительно ниже.
Препараты – гепарины с низким молекулярным весом хорошо взаимодействуют с прочими препаратами, которые сейчас используются для лечения коронавируса. Однако, антикоагулянты не следует применять самостоятельно, если лечение проводится на дому и врач не назначал их пациенту. Потому что существует риск развитие кровотечения.

Поливитамины
Из поливитаминов я бы отдала предпочтение комплексам Супрадин или Берокка Плюс.
Содержание витаминов в них существенно выше, чем в других комплексах. После коронавирусной инфекции сохраняются изменения во многих органах, поэтому потребность в витаминах повышена.
Для нервной системы особенно важны витамины группы В.
В1 восстанавливает нервную ткань, участвует в передаче нервных импульсов.
- В6 улучшает все виды, обмена, необходим для синтеза нейромедиаторов – веществ, с помощью которых происходит передача информации от одной нервной клетки другой.
- В12 ускоряет восстановление поврежденной оболочки, покрывающей нервные волокна.
В отличие от комплекса Берокка Плюс, Супрадин содержит витамины А, Д3 и больше микроэлементов.
Зато в Берокка Плюс в 3 раза выше содержание витамина С, который связывает свободные радикалы, укрепляет сосуды, повышает иммунную защиту, и в 10 раз больше цинка. По данным ряда исследований, он улучшает противовирусный иммунитет.
Можно ли повторно заразиться коронавирусом после выздоровления
В настоящее время ученые всего мира еще ведут исследования о природе происхождения вируса, о необходимости регулярной вакцинации и способности иммунитета человека выработать стабильные антитела. Есть вероятность, что из-за инфекционной природы коронавируса вероятность повторного заболевания высокая. Поэтому даже тем, кто уже перенес это заболевание, обязательно нужно носить маску и перчатки, регулярно обрабатывать руки антисептиком.
Коронавирус способен нанести организму человека непоправимый вред и даже привести к летальному исходу
Поэтому важно не только соблюдать все защитные меры, но и своевременно обращаться за медицинской помощью при малейших признаках заражения. Даже при полном выздоровлении специалисты рекомендуют соблюдать карантин еще минимум 8 дней. Это поможет остановить распространение коронавируса и защитить близких от инфицирования
Чем, по вашему мнению, больше опасен коронавирус?
Осложнениями, которые возникают во время и после 65.8%
Тем, что вирус до конца не изучен 22.8%
Тем, что во время болезни может возникнуть паника и депрессия 11.4%
Проголосовало: 1044
Читайте далее:
Тяжелая форма коронавируса имеет наследственную предрасположенность
На какой день тест на коронавирус становится отрицательным
Симптомы тяжелой формы коронавируса по дням
Мне нравится6Не нравится2
Фильтр:
Все
Ждет ответа
СортировкаПросмотрыОтветовГолоса
Можно ли носить контактные линзы при коронавирусе?
Дмитрий 1 месяц
7321 просм.
1 ответ.
голос.
Можно ли заразиться через открытую рану?
Мария 1 месяц
6163 просм.
4 ответ.
1 голос.
Переносят ли комары коронавирус?
Фёдор Исаев 1 месяц
6055 просм.
6 ответ.
-4 голос.
Неспецифическая профилактика COVID-19
Мероприятия по предупреждению завоза и распространения COVID-19 на территории Российской Федерации регламентированы Распоряжениями Правительства РФ от 30.01.2020 №140-р, от 31.01.2020 №154-р, от 03.02.2020 №194-р, от 18.02.2020 №338-р, от 27.02.2020 №447-р, от 27.02.2020 №446-р, от 27.02.2020 №448-р от 16.03.2020 №635-р, от 06.03.2020 №550-р,от 12.03.2020 №597-р, от 14.03.2020 №622-р, от 16 марта 2020 г. № 730-р,от 27 марта 2020 г. № 763-ри постановлениями Главного государственного санитарного врача Российской Федерации от 24.01.2020 № 2, от 31.01.2020 № 3, от 02.03.2020 № 5, от 13.03.2020 № 6, от 18.03.2020 № 7 , от 30.03.2020 № 9.
Мероприятия по недопущению распространения COVID-19в медицинских организациях проводятся в соответствии с приказом Минздрава России от 19.03.2020 №198н «О временном порядке организации работы медицинских организаций в целях реализации мер по профилактикеи снижению рисков распространения новой коронавирусной инфекции COVID- 19)» (с дополнениями).
Неспецифическая профилактика представляет собой мероприятия, направленные на предотвращение распространения инфекции, и проводится в отношении источника инфекции (больной человек), механизма передачи возбудителя инфекции, а также потенциально восприимчивого контингента
(защита лиц, находящихся и/или находившихся в контакте с больным человеком).
Мероприятия в отношении источника инфекции:
- изоляция больных и лиц с подозрением на заболевание;
- назначение этиотропной терапии.
Мероприятия, направленные на механизм передачи возбудителя инфекции:
- соблюдение правил личной гигиены (мыть руки с мылом, использовать одноразовые салфетки при чихании и кашле, прикасатьсяк лицу только чистыми салфетками или вымытыми руками);
- использование одноразовых медицинских масок, которые должны сменяться каждые 2 часа;
- использование СИЗ для медработников;
- проведение дезинфекционных мероприятий;
- утилизация медицинских отходов класса В;
- транспортировка больных специальным транспортом.
Мероприятия, направленные на восприимчивый контингент: — элиминационная терапия, представляющая собой орошение слизистой оболочки полости носа изотоническим раствором хлорида натрия, обеспечивает снижение числа как вирусных, так бактериальных возбудителей инфекционных заболеваний;
- использование лекарственных средств для местного применения, обладающих барьерными функциями;
- своевременное обращение в медицинские организации в случае появления симптомов острой респираторной инфекции является однимиз ключевых факторов профилактики осложнений.
МЕДИКАМЕНТОЗНАЯ ПРОФИЛАКТИКА COVID-19 У ВЗРОСЛЫХ
Для медикаментозной профилактики COVID-19 у взрослых, возможно интраназальное введение рекомбинантного интерферона альфа.
Для медикаментозной профилактики COVID-19 у беременных возможно только интраназальное введение рекомбинантного интерферона альфа 2b.
В качестве препарата для химиопрофилактики рассматривается гидроксихлорохин, в случае его недоступности возможно использовать мефлохин.
В ряде стран в условиях напряженной эпидемической ситуации проводят медикаментозную профилактику хлорохином, гидроксихлорохином и мефлохином. Учитывая рост заболеваемости и высокие риски распространения инфекции на территории нашей страны, целесообразно назначение медикаментозной профилактики определенным группам населения ( Приложение 10).
Ковид не проходит бесследно
Терапевт Татьяна Мельник, однако, уверена, что тяжелые состояния после болезни нельзя списывать исключительно на психосоматику. Физическое состояние нужно обязательно контролировать, исключать возможные проблемы.
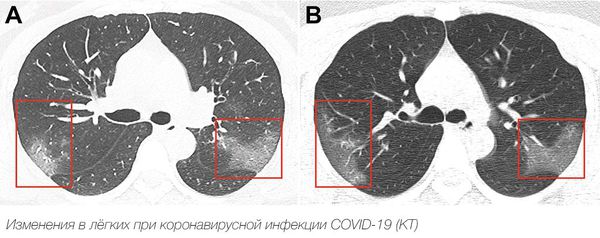
Если спустя 2 месяца после болезни сохраняется одышка, рекомендуется сделать функциональные тесты легких. На КТ в острой фазе врачи видят воспаление в легких, которое проходит в течение нескольких недель. Если КТ сделать очень быстро после выздоровления, можно увидеть те же самые воспалительные изменения, что были там раньше.
«После пандемии врачи выявят новые случаи диабета». Эндокринолог Ольга Демичева — о том, как не пропустить болезнь
— Фиброз — это необратимые изменения в легких, и до сих пор неизвестно, у кого после ковида будет фиброз легких, а у кого нет. Вероятность того, что фиброз возникнет после тяжелых форм ковида, точно есть. Потому что как минимум нескольким пациентам в мире пришлось делать пересадку легких именно из-за ковида. А функциональные дыхательные тесты помогут определить жизненный объем легких, узнать, нет ли обструктивных или рестриктивных процессов.
Обязательно нужно проверить диффузию, то есть функцию газообмена легких. Фиброз часто приводит к нарушению именно этой функции, и в случае низких показателей имеет смысл сделать КТ. Если с легкими все в порядке, причиной одышки может быть атрофия дыхательных мышц. Чаще всего это наблюдается у пациентов с тяжелыми формами заболевания.
— Иногда мы видим изменения и в работе сердечной мышцы, чаще всего острая кардиомиопатия развивается тоже после тяжелых форм ковида. Поэтому нужно сделать эхокардиограмму сердца, проверить, как оно работает. И конечно же, стоит убедиться, что все изменения в биохимических показателях работы почек и печени, а также в анализах крови, которые наблюдались во время болезни, пришли в норму. То же самое стоит сделать и при устойчивых симптомах одышки и усталости.
Если все показатели в порядке, стоит заняться реабилитацией и работой с хорошим психологом. Состояние большинства пациентов со временем улучшается, но многим в это время необходима поддержка специалистов. Перенесенный ковид, как и другие тяжелые коронавирусные заболевания, не всегда проходит бесследно. Но даже при затянувшихся симптомах есть надежда на улучшение и возвращение к привычной жизни.
Редактор — Ирина Якушева
«Что происходит с пережившими ковид в дальнейшем – большой вопрос»
А больше всего экспертов тревожит загадочное влияние коронавируса на головной мозг.
«Болезнь очень коварная», — сказал Алексей Купрюшин и пояснил, что при ковиде мозг может странным образом не реагировать на недостаток кислорода, буквально не чувствовать этого. Человек не теряет сознание, не путается в мыслях, как было бы в норме. Соответственно, не реагирует и врач.
«Но это продолжается недолго. В итоге развивается мозговая кома и человек умирает. Доктор поговорил с пациентом, который чувствовал себя нормально, потом отошел на обед, а пришел – пациент уже умер», — говорит пензенский специалист.
В свою очередь группа патологоанатома Айзека Соломона в одной из учебных клиник Гарвардской медицинской школы исследовала срезы разных отделов мозга около 20 человек, умерших от ковида один за другим.
Лишь в некоторых образцах были найдены фрагменты вируса и небольшие очаги воспалений. Но при этом у всех имелись обширные участки повреждений из-за кислородного голодания – и у тех, кто провел долгое время в интенсивной терапии, и у внезапно умерших.
То есть в случае ковида кислородное голодание мозга может начаться на ранней стадии болезни и наносить повреждения в течение длительного времени. Это заставляет задуматься о рисках для не тяжелых пациентов, которые обычно лечатся дома.
Как сказал ученый The Washington Post: «Большой нерешенный вопрос заключается в том, что происходит с людьми, пережившими ковид? Есть ли долгосрочное воздействие на мозг?»
Категории
АллергологАнестезиолог-реаниматологВенерологГастроэнтерологГематологГенетикГепатологГинекологГомеопатДерматологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский лорДетский неврологДетский нефрологДетский офтальмологДетский психологДетский пульмонологДетский ревматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКардиологКлинический психологКосметологЛогопедЛорМаммологМедицинский юристНаркологНевропатологНейрохирургНефрологНутрициологОнкологОнкоурологОртопед-травматологОфтальмологПаразитологПедиатрПластический хирургПроктологПсихиатрПсихологПульмонологРевматологРентгенологРепродуктологСексолог-АндрологСтоматологТерапевтТрихологУрологФармацевтФизиотерапевтФитотерапевтФлебологФтизиатрХирургЭндокринолог
Когда наступает выздоровление при тяжелой стадии коронавируса
Тяжелая форма COVID-19 встречается гораздо реже, чем легкая. Всего на нее приходится только 15 % инфицированных, при этом 53 % из них — пожилые люди и те, у кого есть хронические заболевания — онкология, диабет, поражения легких и нарушения в работе сердечно-сосудистой системы. Симптомы тяжелой формы коронавирусной инфекции развиваются по нарастающей:
- становятся более интенсивными пульс и дыхание;
- возникает острая нехватка воздуха, особенно в положении лежа;
- появляется чувство сдавленности и боли в области грудной клетки, развивается одышка;
- сознание становится путаным;
- кожа синеет;
- часто отмечается присоединение болей в животе и области сердца;
- снижается артериальное давление.
Если терапия подобрана верно, то облегчение состояния пациента с тяжелой формой заболевания наступает только на 17-22 день после инфицирования. К первым признакам отступления болезни относятся:
- снижение частоты дыхания;
- стабилизация пульса;
- нормализация температуры тела.
В течение 2-4 недель у выздоравливающего могут наблюдаться небольшая отдышка и кашель. По окончании этого периода и исчезновения всех симптомов человек считается полностью здоровым.
Иммунитет — это не навсегда
Сколько длится иммунитет после того, как человек переболеет? И как узнать, что иммунитет исчерпан?
Леонид Дьяков: Стойкого иммунитета не формируется. Иммунитет понятие специфическое, человек приобретает его, но существуют многие разновидности вирусов, и они изменяются столь стремительно, что пожизненный иммунитет человек так и не приобретает. А узнать, что он исчерпан — просто: человек снова заболевает.
Люди, тяжело переболевшие COVID-19, рассказывают о поражении части легкого, иногда до 40 процентов. Восстанавливаются ли ткани? Или они замещаются соединительными и нефункциональными? Как жить, образно говоря, с половиной легкого? Чего надо остерегаться? Есть какие-то ограничения по профессиональной, спортивной деятельности?
Леонид Дьяков: На самом деле, легочная ткань хорошо компенсируется. Даже альвеолы восстанавливаются.
Ограничения после тяжелого течения болезни могут существовать для работ, связанных с изменением атмосферного давления — на глубине, на высоте. Ограничения могут сказаться и на спортивной карьере.
Нередки случаи, когда заболевали не только люди группы риска, но полные сил здоровые люди, регулярно занимавшиеся спортом. Когда им можно возвращаться к тренировкам?
Леонид Дьяков: В первые дни после выписки должна быть совсем небольшая нагрузка, нужно поберечься. Ходить немного и постоянно следить за своим состоянием.
Сколько может длиться период восстановления?
Леонид Дьяков: Реабилитация займет достаточно длительный период, особенно если пришлось прибегнуть к помощи ИВЛ. Очень хорошая старая советская система восстановления отводила на лечение обычной пневмонии три месяца, и этот период обязательно включал в себя санаторно-курортное лечение.
Это был крайне важный этап. Раньше, еще до революции, больные ездили «на воды» и дышать воздухом. Кое-где еще сохранились курортологические технологии, климатолечение. Целебен сухой морской, хвойный воздух. Это Крым, Геленджик.
Леонид Леонидович, сейчас есть какая-то программа реабилитации для людей, перенесших COVID-19?
Леонид Дьяков: Проблема коронавируса — новая. И программы такие только-только появились. Есть рекомендации различных сообществ реабилитологов. Есть рекомендации для реабилитации после внебольничных пневмоний.
В советские времена за человеком, перенесшим пневмонию, в течение трех месяцев пристально наблюдали, потом еще год контролировали
В этот период важно вовремя распознать начавшиеся осложнения, чтобы человек не стал инвалидом
После пневмонии в легких остается рубец, как после травмы или инфаркта, так называемый фиброз. Его можно минимизировать, чтобы орган максимально эффективно функционировал. Для этого необходима программа реабилитации, причем каждому конкретному больному индивидуальная. Кому-то достаточно дыхательной гимнастики, кому-то показано электролечение, массаж, кинезиотерапия, кинезиотейпирование, бальнеологические процедуры и т. д.
Сейчас в нашей стране сохранилось примерно 1700 санаториев, в некоторых проводят нужные процедуры. Существует ряд технологий, которые можно применять амбулаторно на уровне поликлинической помощи.
Специальность «реабилитолог» появилась совсем недавно. Их пока очень мало. И целая проблема выстроить эту цепочку после госпитальной помощи больным
Но делать это крайне важно и как можно быстрее, чтобы последствия коронавируса не откликнулись всем нам в ближайшем будущем